血液感染后平均血小板體積變化與患者預后的相關性
郝 燕 趙正焱
(鶴壁煤業公司總醫院內科,河南 鶴壁 458000)
?
·其他·
血液感染后平均血小板體積變化與患者預后的相關性
郝燕趙正焱1
(鶴壁煤業公司總醫院內科,河南鶴壁458000)
〔摘要〕目的觀察血液感染(BSI)期間血小板指標的動態變化及平均血小板體積(MPV)與患者預后的相關性。方法回顧分析350例患者血培養陽性的臨床資料,評價血小板指標的動態變化和BSI的臨床特點,血小板指標檢測分為5個時間段:發病前30~7 d(A期)、發病1 d內(B期)、發病后2~5 d(C期)、發病后6~10 d(D期)、發病后11~20 d(E期)。研究終點為30 d死亡率。結果BSI患者中,BSI期間的平均血小板數量減低(P<0.001);平均MPV水平增加(P<0.001)。A期和B期之間非生存患者(n=25)MPV升高程度低于生存患者(P=0.006),B期和C期之間,非生存患者的MPV升高程度高于生存患者(P=0.03)。BSI后MPV升高是BSI的不良預后因素(OR 1.82;95%CI:1.00~3.32;P=0.027)。結論BSI后的MPV水平變化可作為BSI的預后指標。
〔關鍵詞〕平均血小板體積;血液感染
血液感染(BSI)是全身感染性疾病,可引發膿毒血癥,具有較高的患病率和死亡率。 歐洲的一項研究顯示〔1〕,BSI的發生率2004~2007年間由147/10萬增加到168/10萬(平均年增長4.4%)。醫院BSI死亡率為24.5%〔2〕。BSI常常累及多個器官和系統,包括造血系統在內。BSI患者發生血小板減少并非少見,尤其是重癥病例〔3~5〕。相反,BSI康復后患者則多呈現血小板增多〔6〕。但是BSI患者血小板功能障礙可以血小板計數來確定〔7〕。BSI期間血小板功能障礙的程度及其機制仍然不清楚。血小板指標中的平均血小板體積(MPV)與血小板分布寬度(PDW),近似于血小板總體的變異系數。一些研究發現,MPV在心血管疾病患者的診斷和管理中起著重要作用〔8~10〕。MPV和膿毒血癥預后之間的關系亦有研究〔11,12〕,但BSI期間血小板動態變化及其與BSI轉歸的資料較少。本研究分析BSI期間血小板指標的動態變化及其與患者預后的關系。
1資料和方法
1.1研究對象2003年3月至2007年4月鶴壁煤業公司總醫院住院年齡≥18歲的BSI患者350例,其中,男187例,女163例;年齡21~95〔平均(67.2±15.6)〕歲。137例為非血液系統惡性腫瘤(未化療),104例為非導管相關BSI的原發感染。分別于下列5個時期檢測血小板指標:發病前30~7 d(A期)、發病1 d內(B期)、發病后2~5 d(C期)、發病后6~10 d(D期)、發病后11~20 d(E期)。BSI發生前存在血液病、慢性病毒性肝炎、彌散性血管內凝血、心肌梗死、糖尿病等患者予以排除。
1.2資料采集血小板檢測采集2 ml靜脈血應用血液分析儀(XE-5000;Sysmex Corporation,Kobe,Japan)分析。血液培養的標本接種于BacT/ALERT FA(bioMerieux),應用BacT/ALERT 3D 系統評估培養結果。收集患者的人口學和臨床資料,醫學記錄等,所有研究對象一般資料見表1。
1.3統計學方法采用SPSS16.0統計學軟件行χ2檢驗、t檢驗或U檢驗,相關性采用相關系數檢驗。

表1 BSI患者的一般資料〔n(%)〕
2結果
2.1BSI期間血小板變化趨勢A和B期的平均血小板計數降低,此后逐步增加至基礎水平。平均MPV水平自A~E期增加,與血小板計數呈負相關(r2=-0.327,-0.377,-0.446,-0.487,-0.460;P<0.001)。見表2。
2.2BSI生存與非生存患者的血小板指標變化350例BSI患者中,25例(7.2%)在BSI發生后30 d內死亡。非生存患者平均生存時間為17.5(5~30)d,非生存患者的平均年齡高于生存患者,但差異無統計學意義(P>0.05)。生存和非生存患者先前存在疾病比較結果相似。非生存患者的真菌和多種細菌感染率多于生存患者(P<0.01)。見表2。A期和B期中,生存和非生存患者的平均血小板計數相似;C期與C期后,非生存患者平均血小板計數未見增加,而生存患者則呈逐步增加(P=0.04)。A期生存和非生存者MPV水平比較差異無統計學意義(P=0.64);B期時,非生存者MPV水平低于生存者,但無統計學意義(P=0.26)。相反,C期及C期以后,非生存者的MPV水平稍高于生存者水平(P=0.08)。表明非生存患者血小板指數與生存者相比存在差異的趨勢,但這些指標差異尚未達到統計學意義水平。A期和B期時,非生存和生存者的血小板計數差異有統計學意義(P=0.02),兩期內MPV水平增加非生存者顯著低于生存者(P=0.006)。相反,自B期至D期,非存在者的MPV水平增加顯著高于生存者(P=0.03;P=0.01)。見表3。非生存患者血小板計數和MPV水平變化之間呈負相關(r2=-523,-0.721,-0.587,-0.104;P=0.007,P<0.001,P=0.004,P=0.72),生存者的血小板計數變化與MPV水平變化之間亦呈負相關(r2=-0.411,-0.579,-0.440,-0.308;P<0.001)。表明雖然血小板計數和MPV水平在生存和非生存患者同時存在,但是MPV水平變化是BSI預后的早期識別參數。
2.3BSI期間MPV水平與BSI的預后相關性回歸分析結果顯示:年齡、G+陽性菌、BSI后MPV水平上升與BSI死亡率呈獨立相關(表4)。BSI后預測生存的獨立協變量包括:G-陰性菌、BSI后MPV水平上升。根據MPV水平變化,受試者工作特征(ROC)曲線下面積(AUC)為0.80(P=0.04)(圖1)。提示BSI后的MPV水平變化是BSI患者的預后指標。

表2 BSI患者血小板指標的變化
與A期比較:1)P<0.001
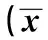
表3 不同時期BSI患者血小板變化趨勢±s)
與同期生存者比較:1)P<0.01

表4 BSI 30 d內死亡的獨立預測因素

圖1 BSI后平均MPV水平預測預后的ROC曲線
3討論
血小板指標變化,如MPV水平等,在心血管疾病的急性期包括不穩定型心絞痛和急性心肌梗死患者中曾有報道〔13〕。膿毒癥患者常常伴發血小板減少。本研究中,血小板減少、MPV水平在BSI后患者亦發生變化。BSI后3~5 d平均MPV水平上升,而平均血小板計數則呈相反變化。就MPV水平變化而言,這方面的研究資料較少〔14〕。其他研究觀察膿毒癥期間的MPV水平未證實有變化〔13〕。因此,BSI發生時MPV上升原因尚不清楚。大量血小板活化較小量血小板活化具有更強的止血功能〔9〕。感染動物研究中,凝血功能與上升的MPV相關〔15〕。另有研究顯示,內毒素動物模型在發病后0.5 h MPV上升持續至24 h仍然上升,而血小板計數和血小板比積變化相反〔11〕。來自膿毒癥患者的血漿,致敏正常血小板呈超聚集性,并與培養內皮黏附。根據現有資料提示,BSI后血小板計數下降預示血小板消耗超過血小板生成,BSI后MPV水平上升預示血小板生成速率增加,這主要是由于感染誘發所致。BSI期間血小板指標變化趨勢可反映血小板功能。本研究中,非生存患者呈現血小板指標呈現與生存者不同的變化趨勢,特別是MPV變化。一項研究報道,非生存者的平均MPV水平上升,而生存者則下降〔13〕,而另一研究發現,感染第1周死亡患者均于MPV水平上升當天死亡〔15〕。這些結果與本次研究相似。本研究中,非生存者中平均MPV變化趨勢自BSI起始,包括A和B期,A期無上升,B期MPV上升。由巨核細胞形成的血小板是血小板大小的重要決定因素,雖然本次研究未觀察這一變化。血小板顆粒的釋放是反映血小板大小的另一因素。可以推測,MPV水平變化與其他一些因素結合在一起,包括遠端末梢組織血小板消耗、血小板生存減少、大量血小板脫顆粒,這些因素在BSI后非生存患者炎癥對MPV升高影響較生存者更大。本研究發現,BSI期間的MPV變化有預后價值。有研究報道顯示,MPV水平<9.7 fl患者的死亡危險增加3倍〔13〕。因此進行前瞻性研究觀察MPV水平評價BSI臨床狀態的價值是必要的。
總之,BSI發生后血小板指標的變化對于患者的預后有重要意義。非生存患者MPV水平上升的程度低于生存患者;不過,MPV上升后,非生存者仍然高于生存者。BSI發生后MPV
水平上升可作為BSI的預后因素。在膿毒癥的管理方面,建議對重癥或是根據血小板減少程度使用人活性蛋白C或血小板輸注。通過監測MPV水平評價患者的造血和血小板狀態,可為患者的治療效果和血小板消耗和活化狀態提供有用的信息。
4參考文獻
1于海東,麻曉融,朱東,等.急性腦損傷后血小板參數變化及其對預后的評估價值〔J〕.內蒙古醫學雜志,2011;43(10):1197-8.
2Cheson BD,Bennett JM,Kopecky KJ,etal.Revised recommendations of the international working group for diagnosis,standardization of response criteria,treatment outcomes,and reporting standards for therapeutic trials in acute myeloid leukemia〔J〕.Clin Oncol,2003;21(24):4642-9.
3劉萬珍,盧懷民,程子英.肝硬化患者血小板四項參數檢查的臨床意義〔J〕.包頭醫學院學報,2006;22(4):431-2.
4鐘洪明,黃宇清,陳淑萍.急性白血病病患者血小板參數變化及臨床意義〔J〕.國外醫學臨床生物化學與檢驗分冊,2005;26(7):466-7.
5Becchi C,Al Malyan M,Fabbri LP,etal.Mean platelet volume trend in sepsis:is it a useful parameter〔J〕?Minerva Anestesiol,2006;72(9):749-56.
6Kaneko T,Wada H.Diagnostic criteria and laboratory tests for disseminated intravascular coagulation〔J〕.J Clin Exp Hematop,2011;51(1):67-76.
7Marshall JC.Endotoxin in the pathogenesis of sepsis〔J〕.Contrib Nephrol,2010;167(1):1-13.
8Edul VK,Ferrara G,Dubin A.Microcirculatory dysfunction in sepsis〔J〕.Endocr Metab Immune Disord Drug Targets,2010;10(3):235-46.
9Lundy DJ,Trzeciak S.Microcirculatory dysfunction in sepsis〔J〕.Crit Care Nurs Clin North Am,2011;23(1):67-77.
10Huczek Z,Kochman J,Filipiak KJ,etal.Mean platelet volume on admission predicts impaired reperfusion and long-term mortality in acute myocardial infarction treated with primary percutaneous coronary intervention〔J〕.J Am Coll Cardiol,2005;46(2):284-90.
11邢輝,胡麗華.血小板平均容積在疾病中的變化〔J〕.中國組織工程研究和臨床康復,2007;11(7):1369-72.
12李裕昌.動態觀察血小板參數的變化對防治窒息后出血的臨床意義〔J〕.國際醫藥衛生導報,2009;15(16):41-2.
13Dellinger RP,Levy MM,Carlet JM,etal.Surviving sepsis campaign:international guidelines for management of severe sepsis and septic shock:2008〔J〕.Crit Care Med,2008;36(1):296-327.
14Dastjerdi MS,Emami T,Najafian A,etal.Mean platelet volume measurement,EDTA or citrate〔J〕?Hematology,2006;11(5):317-9.
15Ikarashi K,Li B,Suwa M,etal.Bone marrow cells contribute to regeneration of damaged glomerular endothelial cells〔J〕.Kidney Int,2005;67(5):1925-33.
〔2013-06-22修回〕
(編輯安冉冉/曹夢園)
〔中圖分類號〕R552
〔文獻標識碼〕A
〔文章編號〕1005-9202(2016)12-2983-03;
doi:10.3969/j.issn.1005-9202.2016.12.076
1鄭州市第七人民醫院內科
第一作者:郝燕(1978-),女,主治醫師,主要從事臨床內科疾病研究。

