5 937例結核病患者非結核分枝桿菌感染及其對抗結核藥物耐藥情況分析
周偉杰,王文,劉同杰(青島市胸科醫院,山東青島6604;青島大學醫學院第二附屬醫院;山東大學齊魯醫院青島)
?
5 937例結核病患者非結核分枝桿菌感染及其對抗結核藥物耐藥情況分析
周偉杰1,王文2,劉同杰3(1青島市胸科醫院,山東青島266043;2青島大學醫學院第二附屬醫院;3山東大學齊魯醫院青島)
摘要:目的分析結核病患者非結核分枝桿菌(NTM)感染及其對抗結核藥物耐藥情況。方法研究對象為2008~2014年青島市胸科醫院收治的5 937例結核病患者,從其痰液、支氣管灌洗液、胸腔積液、腹腔積液、胸壁組織、膿液、分泌物、腦脊液、尿液、糞便等標本分離培養出分枝桿菌5 937株;采用生化反應法進行NTM菌種鑒定;采用羅氏培養基為基礎的絕對濃度法進行NTM對異煙肼(INH)、鏈霉素(SM)、利福平(RFP)、乙胺丁醇(EMB)、對氨基水楊酸(PAS)、阿米卡星(AMK)、丙硫異煙胺(TH)、左氧氟沙星(LOFL)、力克肺疾(PNA)9種抗結核藥物的藥敏試驗。結果2008~2014年NTM總檢出率為2.86%(170/5 937),2012年檢出率最低為1.80%(15/831),2010年檢出率最高為3.62%(27/746)。NTM對INH的耐藥率為 92.35%、PAS為 91.76%、PNA為78.82%、TH為73.52%、EMB為67.05%、LOFL為63.52%、SM為50.58%、RFP為45.88%、AMK為31.76%。結論結核病患者中NTM檢出率較高(2.86%),對常用抗結核藥物耐藥率亦較高。
關鍵詞:非結核分枝桿菌;結核病;耐藥;異煙肼;鏈霉素
非結核分枝桿菌(NTM)指除結核分枝桿菌復合群(MTC)和麻風分枝桿菌(ML)以外的其他分枝桿菌[1]。我國NTM的分離率呈逐年升高趨勢[2]。NTM和結核分枝桿菌引起的疾病在臨床表現、影像學特征方面極其相似,但臨床治療差別大,許多NTM對抗結核藥物天然耐藥,常規抗結核治療效果欠佳。本研究回顧性分析5 937例結核病患者NTM感染及其對抗結核藥物耐藥情況,以指導臨床診斷及治療。
1NTM鑒定及藥敏試驗
1.1材料研究對象為2008~2014年山東省青島市胸科醫院門診及住院的5 937例結核病患者,其中繼發性肺結核4 327例、支氣管內膜結核756例、結核性胸膜炎510例、結核性腹膜炎6例、胸壁結核210例、淋巴結結核54例、結核性腦膜炎54例、腎結核18例、腸結核 2例,從其痰液、支氣管灌洗液、胸腔積液、腹腔積液、胸壁組織、膿液、分泌物、腦脊液、尿液、糞便等標本培養出5 937株分枝桿菌。人型h17RvATCC27294敏感菌株作為質控菌株,由本實驗室保存轉種。
1.2菌種鑒定采用生化反應法。菌型鑒定步驟參照中國防癆協會制定的《結核病診斷實驗室檢驗規程》[6]。5 937株分枝桿菌中經鑒定確認為NTM 170株,檢出率為2.86%,檢出NTM的標本類型為痰液153例、胸腔積液9例、支氣管灌洗液6例、尿液2例。2012年檢出率最低為1.80%(15/831),2010年檢出率最高為3.62%(27/746),見表1。
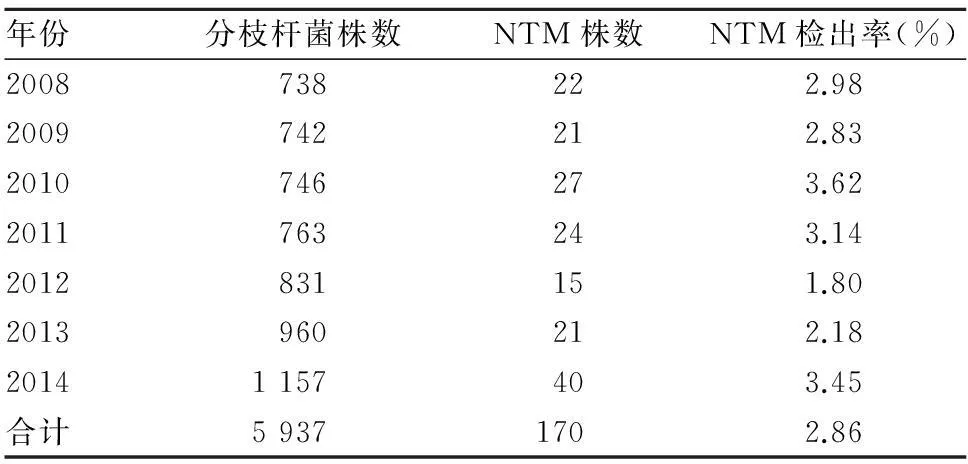
表1 2008~2014年NTM檢出情況
1.3藥敏試驗采用羅氏培養基為基礎的絕對濃度法,試劑均按照中國防癆協會制定的《結核病診斷實驗室檢驗規程》要求配制[3]。培養基中藥物終濃度:異煙肼(INH)分別為1、10 μg/mL,鏈霉素(SM)分別為10、100 μg/mL,利福平(RFP)分別為50、250 μg/mL,乙胺丁醇(EMB)分別為5、50 μg/mL,對氨基水楊酸(PAS)分別為1、10 μg/mL,阿米卡星(AMK)分別為10、100 μg/mL,力克肺疾(PNA)分別為1、10 μg/mL,左氧氟沙星(LOFL)分別為5、50 μg/mL,丙硫異煙胺(TH)分別為25、100 μg/mL。以含藥培養基菌落數/對照培養基(未加藥物)菌落數≥1%為耐藥。藥敏結果顯示,NTM對抗結核藥物耐藥率較高,耐藥率最高的是INH 92.35%,其他依次為PAS 91.76%、PNA 78.82%、TH 73.52%、EMB 67.05%、LOFL 63.52%、SM 50.58%、RFP 45.88%、AMK 31.76%。其中4株(2.35%)NTM對9種抗結核藥物全敏感,1株(0.58%)耐1種藥物,5株(2.94%)耐2種藥物,12株(7.05%)耐3種藥物,16株(9.41%)耐4種藥物,26株(15.29%)耐5種藥物,33株(19.41)耐6種藥物,33株(19.41)耐7種藥物,13株(7.64%)耐8種藥物,27株(15.88%)耐9種藥物。11株(6.47%)同時對一線藥物INH、SM、RFP、EMB耐藥,77株(45.29%)同時對INH和RFP耐藥。
2討論
NTM是一種機會致病菌,在自然界廣泛存在,以潮熱地帶常見,人和某些動物均可感染。迄今已發現150余種NTM,其中37種已見致病報道[7]。人類可從環境中經呼吸道、胃腸道、外傷等途徑感染NTM而患病,水、土壤、氣溶膠是重要的傳染源,尤其是水[5~7]。 我國NTM檢出率逐年增加,1979年第一次全國結核病流行病學抽樣調查顯示NTM檢出率為4.3%,1984~1985年第二次抽樣結果為4.2%,1990年第三次抽樣結果為4.9%,2000年第四次抽樣結果為11.1%[8]。本研究顯示2008~2014年NTM檢出率為2.86%(170/5 935),比沈陽地區[9]報道的檢出率1.87%略高;近七年來的數據分別為2.98%、2.83%、3.62%、3.14%、1.80%、2.18%、3.45%。
NTM感染性疾病(NTM病)特別是NTM肺病已引起廣泛重視,患者病程較長,反復咳嗽、發熱、咯血,痰液涂片抗酸染色陽性,大多數抗結核藥物呈高度耐藥,治療效果差,痰菌持續陽性,X線胸片無明顯吸收[10]。近年來人類免疫缺陷病毒感染者增多,此類患者易并發NTM病;在歐美國家,艾滋病患者NTM感染率為25%~50%[11]。
近年來隨著NTM感染情況日益嚴重,尋找有效抗NTM藥物成為治療NTM病的關鍵。但是,NTM對常用的一線、二線抗結核藥物表現出高度的耐藥性,尤其是對INH具有高度的原始耐受性[12]。本研究顯示,NTM對目前的一、二線抗結核藥多數耐藥,耐藥率由高到低的藥物依次為INH、PAS、PNA、TH、EMB、LOFL、SM、RFP、AMK。NTM細胞表面的高疏水性及細胞壁通透屏障是其廣譜耐藥的生理基礎,是化療的障礙[13]。因此,臨床主張將破壞細胞壁的藥物EMB與作用機制不同的其他藥物聯用。2000年全國流行病學調查結果顯示,NTM對INH和RFP的同時耐藥率為83.70%(41/49)[10];本研究結果為45.29%(77/170),低于全國水平,也低于山東省濟南市的80.0%[14]。本研究中11株(6.47%)NTM同時對一線藥物INH、SM、RFP、EMB耐藥,也低于山東省濟南市的35.0%[14]。27株(15.88%)對9種抗結核藥物均耐藥、33株(19.41%)對6種藥物耐藥、26株(15.29%)對5種藥物耐藥,均低于2000年全國水平[12]。
近幾年山東省青島市收治的NTM病患者數量逐年增多,雖然在檢出率和耐藥率結果上均低于2000年全國調查水平,但實際收治人數和耐藥人數較之前大幅增加。此外,在呼吸系統相關疾病中,NTM病占比提高,且病情控制不理想,單藥耐藥率較高。控制NTM病的發生和流行,要加強對NTM患者的歸口管理,并對分離株做藥敏試驗,制定合理化的治療方案。
參考文獻:
[1] Daley CL, Griffith DE. 肺部非結核分枝桿菌感染[J].國際結核病與肺部疾病雜志(中文版),2011,6(1):31-37.
[2] 全國第五次結核病流行病學抽樣調查技術指導組,全國第五次結核病流行病學抽樣調查辦公室.2010年全國第五次結核病流行病學抽樣調查報告[J].中國防癆雜志,2012,34(8):485-508.
[3] 中國防癆協會基礎專業委員會.結核病診斷實驗室檢驗規程[M].北京:中國教育文化出版社,2006:30-96.
[4] 何國鈞.非結核分枝桿菌病不容忽視[J].中華結核和呼吸雜志,2000,23(5):261-262.
[5] Bonaf JL. Atypical cutaneous mycobacterium diseases. Results of a national survey[J]. Ann Dermatol Venereal, 1992,119(10):643-645.
[6] Cox RA. Pseudo-outbreak of mycobaterium chelonae infections related to bronchoscopy[J]. Infect Control Hosp Eopidemiol, 1997,18(2):136-139.
[7] 胡忠義.非結核分枝桿菌與醫院感染的爆發流行和預防控制[J].疾病控制雜志,2000,4(4):350-353.
[8] 全國結核病流行病學抽樣調查技術指導組.第四次全國結核病流行病學抽樣調查報告[J].中華結核和呼吸雜志,2002,25(1):3-7.
[9] 張娟,孫炳奇,孫秀華,等.2008~2012年沈陽地區非結核分枝桿菌感染及耐藥情況分析[J].山東醫藥,2013,53(35):49-51.
[10] 吳曉光,高孟秋,馬麗萍.非結核分枝桿菌病50例臨床分析[J].中國防癆雜志,2009,31(8):481-483.
[11] 王洪生,吳勤學.非結核分枝桿菌感染與艾滋病[J].國外醫學:皮膚性病學分冊,2005,31(3):166-168.
[12] 吳龍章,蔡杏珊,譚守勇.試管內藥物抑制分枝桿菌生長的觀察[J].廣東醫學,2001,22(6):512-516.
[13] 何國鈞.非結核分枝桿菌病[J].中華結核和呼吸雜志,1998,21(3):131.
[14] 吳海良,扈廣欣,林愛清.40株非結核分枝桿菌菌種鑒定及其耐藥情況分析[J].山東醫藥,2014,54(40):44-45.
(收稿日期:2015-07-16)
中圖分類號:R378.91
文獻標志碼:B
文章編號:1002-266X(2016)12-0072-02
doi:10.3969/j.issn.1002-266X.2016.12.026

