兩合湯治療肝郁陰虛型不寐病的臨床療效觀察
郭亞芳 陸 紅 顧文忠 顧勇剛 馬 俐 曾藝鵬
(上海市浦東醫(yī)院&復(fù)旦大學(xué)附屬浦東醫(yī)院,上海,201399)
兩合湯治療肝郁陰虛型不寐病的臨床療效觀察
郭亞芳 陸 紅 顧文忠 顧勇剛 馬 俐 曾藝鵬
(上海市浦東醫(yī)院&復(fù)旦大學(xué)附屬浦東醫(yī)院,上海,201399)
目的:觀察兩合湯對(duì)肝郁陰虛型不寐病臨床療效。方法:將符合條件的42例肝郁陰虛型不寐病患者按照隨機(jī)數(shù)字表法平均分為2組,每組21人。治療組給予兩合湯口服,對(duì)照組給予天王補(bǔ)心湯口服。經(jīng)過(guò)4周的治療,觀察對(duì)照組和治療組治療前后的匹茲堡睡眠質(zhì)量指數(shù)(Pittsburgh Sleep Quality Index score,PSQI)評(píng)分,中醫(yī)癥候評(píng)分變,不良反應(yīng)發(fā)生情況和睡眠改善情況。療程為4周。結(jié)果:1)匹茲堡睡眠質(zhì)量指數(shù)(PSQI)的變化:經(jīng)過(guò)4周治療后,2組的PSQI總分較治療前均有所下降。經(jīng)過(guò)4周治療,2組間的PSQI總分之間比較亦差異有統(tǒng)計(jì)學(xué)意義(P<0.05),治療組(兩合湯組)優(yōu)于對(duì)照組。2)中醫(yī)證候積分的變化,經(jīng)過(guò)4周治療后,2組與治療前相比差異有統(tǒng)計(jì)學(xué)意義(P<0.05),治療組優(yōu)于對(duì)照組。治療組治療后入睡困難,多夢(mèng)易醒等癥狀均得到明顯改善。結(jié)果表明2組差異有統(tǒng)計(jì)學(xué)意義(P<0.05),說(shuō)明治療組對(duì)失眠的改善效果優(yōu)于對(duì)照組。3)安全性評(píng)價(jià):2組治療過(guò)程中均無(wú)不良反應(yīng)事件發(fā)生。表明兩合湯安全性高。結(jié)論:兩合湯對(duì)肝郁陰虛型不寐病臨床效果良好且無(wú)不良反應(yīng),值得臨床推廣應(yīng)用。
兩合湯;不寐;失眠
失眠屬于中醫(yī)“不寐”范疇,又稱為“目不暝”“不得眠”“不得臥”。不寐即指失眠,通常指患者對(duì)睡眠時(shí)間和(或)質(zhì)量不滿足并影響白天社會(huì)功能的一種主觀體驗(yàn)失眠癥。2010年中華醫(yī)學(xué)會(huì)神經(jīng)病學(xué)分會(huì)睡眠障礙學(xué)組結(jié)合中國(guó)人特點(diǎn)制定并發(fā)布了中國(guó)成人失眠診斷與治療指南[1]。其中將失眠定義為:通常指患者對(duì)睡眠時(shí)間和(或)質(zhì)量不滿足并影響日間社會(huì)功能的一種主觀體驗(yàn)。失眠表現(xiàn)為入睡困難(入睡時(shí)間超過(guò)30 min)、睡眠維持障礙(整夜覺(jué)醒次數(shù)≥2)、早醒、睡眠質(zhì)量下降和總睡眠時(shí)間減少(通常少于6 h),同時(shí)伴有日間功能障礙。據(jù)不完全數(shù)據(jù)統(tǒng)計(jì),2002年3月一項(xiàng)關(guān)于全球10個(gè)國(guó)家,涉及35 327人的失眠流行病學(xué)研究(問(wèn)卷調(diào)查)結(jié)果指出:統(tǒng)計(jì)人群中有24%人認(rèn)為自己睡眠質(zhì)量不好。而在中國(guó),數(shù)據(jù)顯示有45.4%人群在過(guò)去1個(gè)月中曾經(jīng)歷過(guò)不同程度失眠[2]。全球約每10~12人中有1人患失眠,失眠成了影響人類身心健康、生活質(zhì)量的一大問(wèn)題。隨著生活節(jié)奏的加快,失眠不僅僅是老年群體的疾病。據(jù)統(tǒng)計(jì)我國(guó)成年人失眠發(fā)生率達(dá)38.2%。而65歲以上老年人約50%存在慢性失眠。長(zhǎng)期服用安眠藥者占10%~27%,而長(zhǎng)期服用安眠藥還有因?yàn)樗幬镄罘e中毒和成癮的發(fā)生而導(dǎo)致的不良反應(yīng),這些對(duì)患者自身的機(jī)體免疫力、記憶力都有很大的影響,甚至還可增加病死率[3]。隨著人們生活節(jié)奏的加快,失眠患者不僅增加,而且患病年齡越來(lái)越年輕。但是對(duì)于治療措施,至今尚無(wú)有效安全的治療方法。筆者跟隨上海市名中醫(yī)顧文忠主任臨證學(xué)習(xí)發(fā)現(xiàn),顧文忠主任運(yùn)用兩合湯對(duì)肝郁陰虛型不寐療效確切,具體報(bào)道如下。
1 資料與方法
1.1 一般資料 42例患者均來(lái)自上海市浦東醫(yī)院2014年至2015年就診的中醫(yī)科門診患者。其中治療組21例。男10例,女11例;年齡21~63歲,平均(41.7±6.3)歲;平均病程(17.85±7.01)個(gè)月。對(duì)照組中男9例,女12例;年齡25~65歲,平均(43.2±5.8)歲;平均病程(18.15±8.56)個(gè)月。2組患者年齡性別比例及病程比較,差別無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。
1.2 診斷標(biāo)準(zhǔn) 參照中華人民共和國(guó)中醫(yī)藥行業(yè)標(biāo)準(zhǔn)《中醫(yī)病證診斷療效標(biāo)準(zhǔn)》[4]中對(duì)于不寐的診斷標(biāo)準(zhǔn)及辨證標(biāo)準(zhǔn)。診斷標(biāo)準(zhǔn):1)輕者入睡困難且易醒,醒后難以入睡,重者徹夜難眠;2)常伴有頭痛、頭暈、心悸、健忘、多夢(mèng)等癥;3)經(jīng)各系統(tǒng)和實(shí)驗(yàn)室檢查未發(fā)現(xiàn)異常。
1.3 中醫(yī)辨證標(biāo)準(zhǔn) 陰虛火旺型:心煩不寐,或時(shí)寐時(shí)醒,手足心熱,頭暈耳鳴,心悸,健忘,顴紅潮熱,口干少津,舌紅,苔少,脈細(xì)數(shù)。
1.4 納入標(biāo)準(zhǔn) 具有上述不寐的典型癥狀,且癥狀持續(xù)1個(gè)月以上,且符合上述中醫(yī)辨證標(biāo)準(zhǔn)者,方可納入實(shí)驗(yàn)病例。
1.5 排除標(biāo)準(zhǔn) 繼發(fā)性疾病引起失眠;不符合肝郁陰虛型失眠者;懷疑有藥物或酒精濫用史;在入組前1周內(nèi)使用其他精神藥物;妊娠期或哺育期婦女;合并有其他系統(tǒng)嚴(yán)重疾病者;對(duì)藥物成分過(guò)敏者。
1.6 治療方法 將符合肝郁陰虛型型不寐病診斷標(biāo)準(zhǔn)的患者42例,按照隨機(jī)數(shù)字表法隨機(jī)分為治療組和對(duì)照組各21例。治療組予安眠湯(野百合20 g、合歡皮30 g、夜交藤30 g、酸棗仁9 g、遠(yuǎn)志9 g、生地黃9 g、麥冬9 g、玄參9 g、五味子6 g、丹參6 g);對(duì)照組:服用對(duì)照藥天王補(bǔ)心湯劑(生地黃15 g,麥冬10 g,天冬10 g,酸棗仁10 g,柏子仁10 g,玄參9 g,遠(yuǎn)志10 g,茯苓10 g,黨參10 g,五味子9 g,丹參9 g,當(dāng)歸12 g,桔梗9 g),以上藥物1劑/d,2次/d,200 mL/次,溫服,1周為1個(gè)療程,一共觀察4周。4周結(jié)束后統(tǒng)計(jì)療效。2組分別在治療前及第1、2、4周后予匹茲堡睡眠質(zhì)量指數(shù)(PSQI)評(píng)分。治療前和治療后予中醫(yī)癥候評(píng)分。結(jié)束后按照評(píng)分進(jìn)行療效評(píng)價(jià)。治療期間不聯(lián)用任何抗精神病藥、抗抑郁藥或非安定類促眠藥。
1.7 觀察指標(biāo) 匹茲堡睡眠質(zhì)量指數(shù)(PSQI)評(píng)分:該質(zhì)量指數(shù)評(píng)分表分7個(gè)因子,包括睡眠質(zhì)量、入睡時(shí)間、睡眠時(shí)間、睡眠效率、睡眠障礙、催眠藥物和日間功能共七方面。每個(gè)成分評(píng)分分為4個(gè)等級(jí)。分別為0、1、2、3分。統(tǒng)計(jì)結(jié)束后7個(gè)成分各領(lǐng)域分?jǐn)?shù)相加總和,即為PSQI總分,總分范圍為0~21分。若評(píng)分大于7分則認(rèn)為成年人睡眠質(zhì)量有問(wèn)題,總分越高表示睡眠質(zhì)量越差。
1.8 中醫(yī)證候療效 治療前與治療后分別采集患者中醫(yī)癥候,并記錄評(píng)分,觀察2組患者的睡眠質(zhì)量及不良反應(yīng)。中醫(yī)療效評(píng)定采用尼莫地平法。療效評(píng)定:治愈:癥狀體征積分≥70%,睡眠正常,伴有癥狀消失;好轉(zhuǎn):癥狀體征積分≥30%,睡眠時(shí)間延長(zhǎng),伴有癥狀改善;未愈:癥狀體征積分減少低于30%。或癥狀無(wú)改變。
1.9 統(tǒng)計(jì)學(xué)方法 將所得資料建立數(shù)據(jù)庫(kù),以SPSS 19.0軟件包進(jìn)行統(tǒng)計(jì)學(xué)分析,進(jìn)行一般性描述分析,計(jì)數(shù)資料采用χ2檢驗(yàn),計(jì)量資料組內(nèi)治療前后比較用配對(duì)檢驗(yàn),組間比較用獨(dú)立樣本檢驗(yàn)。
2 結(jié)果
2.1 2組中醫(yī)癥候療效,可見2組與治療前相比均有統(tǒng)計(jì)學(xué)意義(P<0.05),治療組優(yōu)于對(duì)照組。見表1。

表1 2組中醫(yī)癥候療效比較[n(%)]
注:與對(duì)照組比較,P<0.05。
2.2 2組治療前后PSQI得分比較 2組的PSQI總分較治療前均有所下降。且2組間的PSQI總分之間比較亦有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2。
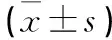
表2 2組治療前后PSQI得分比較
注:與對(duì)照組比較,P<0.05。
3 討論
不寐一證最早出自《難經(jīng).第四十六難》,《黃帝內(nèi)經(jīng)》稱之為“不瞑”“目不瞑”。而不寐的病因,自古諸多醫(yī)家從肝論治。早在宋代,許叔微在《普濟(jì)本事方補(bǔ)遺》第1次提出睡眠,不寐是肝魂不歸所致,認(rèn)為睡眠與肝息息相關(guān)。其中“平人肝不受邪,故臥則魂歸于肝,神靜而得寐”表明肝與睡眠的關(guān)系。后又論述“今肝有邪,魂不得歸,是以臥則魂揚(yáng)若離體也”[5]。表明肝有邪則臥不安。而金元時(shí)期的朱丹溪提出得“六郁”理論[6],進(jìn)一步認(rèn)為肝與不寐的關(guān)系。朱丹溪認(rèn)為不寐是因肝之氣郁,脾之痰郁、腎之火郁所致。明代秦昌遇更進(jìn)一步提出治療方法。在《癥因脈治》提出肝火可導(dǎo)致不寐,并使用龍膽瀉肝湯加減等治療肝火、膽火不得臥。肝主疏泄,性喜調(diào)達(dá),屬木,木曰曲直。若肝失疏泄,氣滯氣郁,化火傷陰傷血,邪客與肝,魂不入竅則不寐。而肝藏血,血舍魂,唐容川在《血證論·臥寐》中指出:“人寤則魂歸于目,寐則魂歸于肝[7]。”可見肝通過(guò)藏血這一功能調(diào)節(jié)人體的睡眠。若肝郁化火,肝陰不足影響肝藏血,則魂不歸肝,則見不寐。
不僅古代醫(yī)家早就認(rèn)識(shí)到肝與睡眠的關(guān)系。現(xiàn)代數(shù)據(jù)亦表明肝郁等因素會(huì)導(dǎo)致失眠。并且肝郁與失眠的關(guān)系越來(lái)越緊密,成為當(dāng)今引起失眠的主要原因。
而一項(xiàng)涉及404人的調(diào)查研究發(fā)現(xiàn)失眠患者中女性居多[8],比例為女∶男為3∶1。而中青年失眠中以肝火這一類型最多[9]。肝火何來(lái)之。肝郁化火,久則傷陰耗血,擾亂心神,則不寐。而這項(xiàng)研究患者女性多于男性也印證了女子以肝為先天,多氣多郁的特點(diǎn)。正所謂不寐之人女性尤多。王平等人發(fā)現(xiàn)七情不暢,肝失疏泄是現(xiàn)代當(dāng)今社會(huì)失眠的主要原因[10]。還提出“先睡心,再睡眼”的等加用心理疏導(dǎo)等方式治療失眠,臨證常根據(jù)癥狀以疏肝為主加減變化治療失眠,屢屢奏效。劉曉等人通過(guò)軟件對(duì)名老中醫(yī)經(jīng)驗(yàn)進(jìn)行總結(jié)發(fā)現(xiàn),臨證中最常用的藥物均是疏肝行氣,滋陰降火之類[11]。
顧文忠乃上海市基層名老中醫(yī),浦東新區(qū)名中醫(yī),主任醫(yī)師。先后榮獲上海市勞動(dòng)模范和全國(guó)“五一”勞動(dòng)獎(jiǎng)?wù)隆尼t(yī)50年形成了鮮明的學(xué)術(shù)特色。尤精通張仲景《傷寒論》,遣方用藥?kù)`活而精簡(jiǎn)。主張寒熱并用,陰陽(yáng)平調(diào)。雖當(dāng)今不寐一證原因很多,證型亦很多。但顧師認(rèn)為當(dāng)今社會(huì)處于轉(zhuǎn)型期,生活節(jié)奏加快,社會(huì)環(huán)境和生活方式的改變,人們所承受的心理壓力增加。臨證中發(fā)現(xiàn)因肝氣郁結(jié)所致的失眠人數(shù)逐漸增加。肝郁日久,則化火。氣郁化火傷陰傷血。肝陰不足,肝血不足則神無(wú)所依,魂無(wú)所歸,則致不寐。加之諸多內(nèi)外因均易導(dǎo)致肝陰虛耗,睡眠發(fā)生障礙的人越來(lái)越多。而中醫(yī)認(rèn)為肝“主情志,乃將軍之官,謀慮出焉”。肝主疏泄,郁久化熱至陰虛。則人不能按時(shí)睡眠。顧師經(jīng)過(guò)50年臨床經(jīng)驗(yàn)總結(jié)認(rèn)為當(dāng)今臨床不寐病肝郁陰虛型常多見。總結(jié)出兩合湯治療失眠,臨證往往顯效。

[1]中華醫(yī)學(xué)會(huì)神經(jīng)病學(xué)分會(huì)睡眠障礙學(xué)組.中國(guó)成人失眠診斷與治療指[J].中華神經(jīng)科雜志,2012,45(7):534.
[2]Soldatos CR,Allaert FA,OhtaT,et al.How doindividuals sleeparound the world Results from a singIe-day survey in tencountries[J].SleepMed,2005,6(1):5-13.
[3]邢佳,郭蓉娟,王嘉麟,等.神經(jīng)內(nèi)科失眠患者中醫(yī)辨證要素調(diào)查[J].北京中醫(yī)藥大學(xué)學(xué)報(bào):中醫(yī)臨床版,2013,16(3):5-7.
[4]國(guó)家中醫(yī)藥管理局.中醫(yī)病證診斷療效標(biāo)準(zhǔn)[S].南京:南京大學(xué)出版社,2002.
[5]宋·許叔微.普濟(jì)本事方補(bǔ)遺[M].北京:中國(guó)中醫(yī)藥出版社,2007:2.
[6]元·朱震亨.丹溪醫(yī)集[M].北京:人民衛(wèi)生出版社,1999:8.
[7]清·唐宗海.血證論[M].北京:人民衛(wèi)生出版社,2005:131-133.
[8]范恩芳,唐穎,馬英.泥城社區(qū)404名居民睡眠質(zhì)量調(diào)查分析[J].上海醫(yī)藥,2013,34(18):42-45.
[9]何思陳.中青年失眠患者危險(xiǎn)因素分析及中醫(yī)證型分布規(guī)律探討[D].廣州:廣州中醫(yī)藥大學(xué),2015.
[10]王平,孔明望.疏肝解郁論治失眠[J].湖北中醫(yī)雜志,2001,23(10):17-18.
[11]劉曉,王平.基于中醫(yī)傳承輔助系統(tǒng)分析王平教授治療失眠的用藥經(jīng)驗(yàn)[J].中華中醫(yī)藥學(xué)刊,2015,33(11):2740-2742.
[12]Nowell PD,Mazumdar S,Buysse DJ.et al.Benzodiazepines andzolpidem for chronic insomnia:a meta-analysis of treatmentefficacy[J].JAMA,1997,278(24):2170-2177.
[13]Holbrook AM,Cmwther R,Lotter A,et al.Meta-analysis ofbenzodiazepineuse in the treatment of insomnia[J].CMAJ,2000,162(6):225-233.
[14]尹貞云,趙忠新.鎮(zhèn)靜催眠作用藥物對(duì)失眠患者睡眠結(jié)構(gòu)的影響[J].中華神經(jīng)科雜志,2010,43(1):69-71.
(2016-06-27收稿 責(zé)任編輯:張文婷)
Clinical Study on Lianghe Decoction in Treating Insomnia with Liver Qi Stagnation and Yin Deficiency Syndrome
Guo Yafang, Lu Hong, Gu Wenzhong, Gu Yonggang, Ma Li, Zeng Yipeng
(ShanghaiPudongHospital,FudanUniversityPudongMedicalCenter,Shanghai, 201399)
Objective:To observe the clinical efficacy of Lianghe Decoction in treating insomnia patients with stagnation of liver qi and yin deficiency. Methods:A total of 42 insomnia patients with stagnation of liver qi and yin deficiency syndrome were divided into two groups according to the random number table, each group having 21 patients. The treatment group was given Lianghe Decoction, while the control group was given Celestial Emperor Heart-Tonifying Decoction. After four weeks′treatment, the Pittsburgh Sleep Quality Index score(PSQI) and the TCM (traditional Chinese medicine) Syndromes Scale were evaluated. Results:PSQI in the two groups both dropped after four weeks′treatment while there were significant differences in the overall evaluation between the two groups (P<0.05). The treatment group had better results than the control group; TCM Syndromes Scale in the two groups showed significant differences after four weeks′treatment (P<0.05) while there were significantly better results in the treatment group (P<0.05). Some syndromes like difficulty in falling asleep and waking up easily in treatment group were improved. There were no adverse effects in both two groups, which showed the two decoctions were safe. Conclusion:The clinical efficacy of Lianghe Decoction in treating insomnia patients with stagnation of liver qi and yin deficiency is clear and safe, which is worthy of clinical promotion.
Lianghe Decoction; Insomnia
上海市浦東新區(qū)名中醫(yī)項(xiàng)目資助(編號(hào):PDZYXK-6-2014027);上海市基層名老中醫(yī)研究工作室建設(shè)項(xiàng)目(編號(hào):JCZYGZS-001)
郭亞芳(1984.07—),女,碩士,醫(yī)師,中醫(yī)內(nèi)科,E-mail:guoyafang2@163.com
陸紅(1972.03—),女,學(xué)士,副主任醫(yī)師,研究方向:中醫(yī)內(nèi)科,E-mail:20184@shpdh.org
R285.6
A
10.3969/j.issn.1673-7202.2016.12.022

