PMMA骨水泥應用于經皮穿刺椎體成形術對骨質疏松性胸腰椎壓縮性骨折的護理
金婭芳 黃 錚 黃岸容 劉麗宏
PMMA骨水泥應用于經皮穿刺椎體成形術對骨質疏松性胸腰椎壓縮性骨折的護理
金婭芳 黃 錚 黃岸容 劉麗宏
目的:探討PMMA骨水泥應用于經皮穿刺椎體成形術對骨質疏松性胸腰椎壓縮性骨折的療效,總結入院期間的介入護理干預方案。方法:選擇2014年2月~2016年2月于我院接受治療的骨質疏松性胸腰椎壓縮性骨折患者51例,患者均接受以PMMA骨水泥為修復材料的經皮穿刺椎體成形術,對其圍手術期進行精心護理,觀察療效。結果: 所有患者均順利完成手術,術中未見骨水泥注入所致并發癥。術后1 d復查顯示上下椎體高度高于治療前(P<0.05),疼痛評分低于治療前(P<0.05)。患者滿意度96.08%,術后下床時間(20.3±10.7)h,術后功能鍛煉時間(72.8±13.4)h,住院時間(6.8±1.2)d,出院時功能鍛煉知識掌握率94.12%。術后共出現并發癥6例,均可控,未嚴重影響預后。結論: PMMA骨水泥應用于經皮穿刺椎體成形術療效可靠,圍術期開展有效、安全的護理是保證手術效果的關鍵。
骨水泥;經皮穿刺椎體成形術;骨質疏松;椎體壓縮性骨折;介入護理
受社會環境及人口老齡化等因素影響,骨質疏松癥患者數逐年增多[1],該疾病可導致椎體骨質量下降,引發慢性疼痛、椎體塌陷等癥狀,嚴重影響患者生活質量[2]。經皮穿刺椎體成形術能夠在DSA等設備引導下,通過微創術式將PMMA骨水泥注入至病變椎體,從而增加椎體的強度和穩定性[3],可迅速改善骨質疏松性胸腰椎壓縮性骨折所致的疼痛癥狀。既往研究[4-5]已證實了其療效的可靠性,但該術式在我院的應用時間尚較短,其配套的護理工作尚未完全標準化,這可能不利于保證患者療效。本研究對2014年2月~2016年2月于我院接受以PMMA骨水泥為修復材料的經皮穿刺椎體成形術的51例骨質疏松性胸腰椎壓縮性骨折患者圍術期進行精心護理,取得滿意效果,現將方法報道如下。
1 資料與方法
1.1 臨床資料 本組骨質疏松性胸腰椎壓縮性骨折患者51例。納入標準:(1)均符合WHO制定的骨質疏松診斷標準,結合臨床癥狀、影像學檢查確診為骨質疏松性胸腰椎壓縮性骨折。(2)自愿接受經皮穿刺椎體成形術,修復材料為PMMA骨水泥。(3)病歷資料完整。排除標準:(1)術前下肢放射痛等神經癥狀。(2)椎管占位性病變患者。(3)嚴重的心腦血管疾病。(4)其他重要臟器功能嚴重不全。(5)近期感染患者。其中男17例,女34例。年齡61~83歲,平均(68.5±7.1)歲。傷椎總數74個,包括單椎體骨折38例,雙椎體骨折9例,3個椎體骨折4例。胸椎骨折38個、腰椎骨折36個。病程3~9 d,平均(6.2±1.0)d。
1.2 治療方法 患者取俯臥位,常規消毒鋪巾,均采用局部麻醉。穿刺部位下墊枕,采用DSA造影,確定穿刺部位,應用專用骨水泥注射針經椎弓根穿刺進入椎體,穿刺可靠后注入配置好的黏稠期PMMA骨水泥,觀察骨水泥的分布情況,當其到達椎體后壁或椎體旁靜脈叢顯影時,立即停止注射。注射完畢后,插入針芯,將穿刺針旋轉拔出。術畢加壓覆蓋創面,觀察10 min,平穩后推入病房。術后平臥6 h,密切監護患者生命體征。術后1 d視恢復情況考慮鼓勵輕微活動,術后2 d鼓勵佩戴腰圍下床活動,術后疼痛緩解、可自由活動后酌情出院。
1.3 護理
1.3.1 粗大護理路徑 (1)入院24 h內,使患者熟悉醫院環境,了解手術的方案和價值,初步明確院內活動方法。首先向患者細致介紹病區環境、醫院章程制度、該患者責任醫師及護士;以手冊的方式講解手術的方法、流程、目的、作用及注意事項;指導患者正確翻身,鼓勵患者練習臥位排便等。(2)術前1 d對手術及注意事項進行細致介紹。告知患者術前檢測項目的意義及配合方法;開展心理護理,使患者對手術有充分的信心;對功能鍛煉及體位訓練方案進行一定的早期指導;告知可能出現的手術并發癥及所采取的預防及處理措施。(3)手術當日。術前:檢測生命體征,準備術前用藥,協助床上排尿,協助患者取下貴重物品及假牙等。術中:密切配合醫師,關注患者生命體征數據。術后:檢測患者生命體征數據,執行術后醫囑,告知患者術后恢復注意事項,進行健康教育。(4)術后3 d。鼓勵患者臥床休息,指導患者合理飲食。保持敷料干燥清潔,密切關注患者下肢感覺及運動狀況,開展術后并發癥預防工作。(5)術后4 d及以后。積極開展功能鍛煉,包括指導患者腰背肌功能鍛煉、床上起坐、床邊站立、在腰圍輔助下緩慢行走等,逐步延長鍛煉時間、增加鍛煉強度,避免出現久站、久坐、過度活動狀況等。上述路徑化的護理方案按時間和內容逐條落實,并由相關責任人在路徑表格上簽字確認。
1.3.2 精細化介入護理方案
1.3.2.1 術前介入護理 (1)心理護理。患者術前可能因不了解經皮穿刺椎體成形術而產生恐懼、懷疑等不良心理,進而影響治療效果。在術前護士通過交談、觀察等方案了解不同患者所具備的不同心理特點,采取針對性的術前心理護理方案。如針對恐懼、懷疑心理嚴重的患者,重點講解治療方案的優勢、介紹成功病例,提升患者及其家屬的治療信心;對悲觀、絕望心理嚴重的患者,邀請家屬共同參與心理護理,鼓勵并安慰患者,使患者感受到家庭溫暖,從而主觀上愿意配合參與治療。(2)體位護理。為減輕患者疼痛、加強椎體穩定性,病床采用硬板床,需下床時采用腰圍固定。臥位時腰下墊軟墊,以避免腰部過伸。翻身時采用軸線翻身法。積極開展皮膚護理,避免壓瘡。由于術中患者需要采取俯臥位,且要求保持固定體位,故還需要在術前開展體位鍛煉,使患者能夠適應長時間固定的俯臥位[6],此訓練盡早開始,本研究所有患者均于術前3 d開展,循序漸進,強調軸線翻身法,鍛煉時間逐步延長至2 h左右,鍛煉期間胸部墊軟墊,注意避免呼吸不適,鍛煉時間盡量控制在兩餐之間、睡前。(3)胃腸道準備。由于手術需要DSA引導,故需要盡可能避免各種因素對椎體顯像的影響,開展胃腸道準備能夠保證胃腸道無殘留物及氣體影響顯像結果[6]。具體方案:術前2 d禁食易于體內形成氣體的食物,如豆類、乳制品等;術前12 h禁食水;術前晚予開塞露通便。(4)疼痛護理。術前可靠的疼痛護理有助于提升患者疼痛閾值,提升患者術中及術后舒適度,因此術前需要通過疼痛知識教育、注意力轉移法、鼓勵患者保持良好的心態,協助患者保持舒適體位,必要時給予鎮痛藥物等方案改善患者疼痛感受。
1.3.2.2 介入治療的護理配合 (1)介入手術室護士術前參與胃腸道準備及疼痛護理,及時了解患者各項實驗室檢測指標,重點將血壓、血糖控制在合理的范圍內。同時與病房護士交接了解患者心理狀態,進一步開展心理護理。(2)術中配合。患者入介入手術室后立即核對信息、登記“手術安全核查表”,并迅速開放靜脈通道。協助患者翻身轉變為俯臥位,并將患者胸骨、髂骨處以專用海綿墊稍墊高,以保證腹部懸空、大血管不受壓迫。器械護士配合醫師常規消毒鋪巾,術中準確、快速傳遞器械。(3)骨水泥的配置及觀察。為保證骨水泥順利注入,減少滲漏、避免過快凝固,應控制手術室溫度,既使患者不感覺寒冷,又不使骨水泥因室溫過高聚合過快;其次,脊柱專用骨水泥選用PMMA型,其低溫、凝固時間長、顯影清晰[7],術前貯藏在冷箱冷藏室,術中嚴格按要求配置,使骨水泥濃度恰當,既不會因過稀導致泄露至局部血管,又不會因過濃導致難以滲透及擴散;再次,需要控制注入時間,在成團早期注入;最后,推注時需要控制速度,盡量緩慢。
1.3.2.3 術后護理 (1)常規護理。包括密切觀察生命體征、關注患者肢體感覺活動狀況、吸氧、控制血壓及血糖、控制液體出入量等。術后平臥4~6 h,持續采用腰圍外固定。術后6 h協助患者軸線翻身。(2)術后康復鍛煉。術后24 h起視情況開展下肢功能鍛煉,安排下床活動鍛煉并逐漸提升運動量。開始時重點開展床上練習,包括直腿抬高、阻抗力屈伸膝蓋等,輔助開展坐立及床下站立運動;穩定后進行輔助性行走鍛煉,最后過渡為自由行走,此過程嚴格避免跌倒。術后3~5 d起,視情況開展背伸肌鍛煉,患者取仰臥位,以頭、背、肩及雙腳為支點,呈拱橋型持續不動,堅持1~2 min。
1.3.2.4 并發癥護理 既往研究[8-9]顯示,經皮穿刺椎體成形術所致并發癥較少,且主要為輕度并發癥,但術后仍需注意如下要點:(1)術后密切觀察患者雙下肢感覺、運動功能,對術后6 h仍無法下地行走患者,重視主訴,一旦發現骨水泥泄露導致的脊髓、神經壓迫癥狀,及時報告醫師。(2)術后重視肺功能檢查,密切觀察肺栓塞常見表現,包括胸悶氣促、面色蒼白、心率加快、四肢發冷等,一旦出現及時上報。(3)密切觀察患者腰背部疼痛癥狀,及時發現疼痛及炎癥反應。(4)術前30 min按醫囑應用抗生素,術后及時切口消毒及輔料更換,觀察穿刺部位出血、紅腫情況等。
1.3.2.5 出院指導 指導患者養成良好的坐立習慣,避免弓背坐立、長時間站立等,避免突然負重、用力過猛等,鼓勵患者持續開展腰背肌鍛煉,對有需要的患者,鼓勵配置手杖,要求患者長期服用骨質疏松預防及治療藥物。
1.4 評價指標 比較患者術前、術后1 d上下椎體高度及疼痛評分變化情況。疼痛評分采用視覺模擬(VAS)評分,用刻度0~10的尺子,0分為無痛,10分為無法忍受的疼痛。讓患者確定疼痛程度。了解患者術后恢復情況,指標包括術后住院天數、患者滿意度、術后下床及功能鍛煉時間、功能鍛煉知識掌握率,其中患者滿意度與功能鍛煉知識掌握度均采用我院骨科通用量表統計。統計術中及住院期間手術相關并發癥情況。
1.5 統計學處理 應用SPSS19.0處理數據,計量資料比較采用配對t檢驗,檢驗水準a=0.05。
2 結 果
2.1 患者手術效果 51例患者均順利完成手術,手術耗時(41.7±10.3)min,椎體平均骨水泥注入量(3.7±0.7)ml/個,術中未見骨水泥注入所致并發癥,如骨水泥滲漏、脊髓及神經根受損、靜脈栓塞等。患者術后椎體前后壁比值明顯升高、疼痛VAS評分明顯下降,見表1。
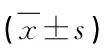
表1 患者椎體前后壁比值及疼痛程度變化情況比較
2.2 患者術后恢復情況 患者平均住院(6.8±1.2)d,術后下床時間(20.3±10.7)h,術后功能鍛煉(72.8±13.4)h,48例患者掌握功能鍛煉知識,49例患者對手術效果滿意。
2.3 術后并發癥情況 術后并發癥共發生6例,其中穿刺部位疼痛3例,原發疼痛短暫加重1例,一過性血壓降低1例,一過性發熱1例。所有并發癥均可控,對癥干預后患者均好轉出院。
3 討 論
經皮穿刺椎體成形術是治療骨質疏松性胸腰椎壓縮性骨折的可靠方案,由于手術創傷低、術后脊柱穩固性高,患者預后多較好,術后生活質量改善較好,但由于該術式應用較晚,目前尚未形成完全標準的介入護理配合方案。本研究顯示,對術前有效評估患者全身情況、積極開展手術體位耐受訓練;術中密切配合醫師;術后嚴密監測生命體征、觀察病情變化、積極預防并發癥、開展康復功能鍛煉等,能夠保證手術效果,使患者術后迅速恢復。考慮到此疾病患者多為老年人,其思想顧慮較多、配合能力不足、術后康復鍛煉依從性不佳等,臨床要求護理上更為細致、規范,因此我院不僅總結出粗大化的護理路徑框架,以指導開展整體性護理,同時還總結出精細化護理方案,以指導開展個性化護理,具備一定指導意義,值得關注。
[1] 王新玲,江 平,唐梅芳,等.80歲以上老年患者胸腰椎壓縮骨折椎體成形術的護理[J].護士進修雜志,2013,28(16):1483-1485.
[2] 張國風,賈 崢,施牡丹,等.經皮穿刺椎體成形術患者47例的護理體會[J].解放軍護理雜志,2013,30(5):52-54.
[3] 伍 鳳,陳 潔,熊 敏,等.臨床護理路徑在經皮穿刺椎體成形術護理中的應用[J].中醫正骨,2013,25(1):77-78.
[4] 張亞華,陳新蓮,劉 芳,等.經皮穿刺椎體成形術治療老年性骨質疏松胸腰椎骨折的護理[J].中國美容醫學,2012,21(16):358.
[5] 馮青峰.經皮椎體成形術治療多發椎體轉移瘤的護理[J].中國實用護理雜志,2016,32(18):1396-1397.
[6] 章金枝.健康教育路徑在經皮穿刺椎體成形術圍術期患者中的應用[J].中國醫藥導報,2012,9(31):131-132.
[7] 呂春蕾,李 琳.骨質疏松性椎體壓縮骨折經皮椎體成形術20例護理配合[J].齊魯護理雜志,2011,17(14):67-68.
[8] 朱明玉.優質護理在PKP治療骨質疏松椎體壓縮性骨折的臨床應用效果[J].國際護理學雜志,2013,32(11):2497-2499.
[9] 吳泳銳,陳秀芹.老年骨質疏松性椎體壓縮性骨折經皮椎體成形術圍手術期護理[J].中華全科醫學,2015,13(2):310-312.
(本文編輯 崔蘭英)
Care of osteoporotic thoracolumbar compression fractures by applying PMMA bone cement in percutaneous vertebroplasty
JIN Ya-fang, HUANG Zheng, HUANG An-rong(Nanshan People’s Hospital, Shenzhen 518052)
LIU Li-hong(China-Japan Union Hospital of Jilin University, Changchun 130033)
Objective:To discuss the curative effect of using PMMA bone cement in percutaneous vertebroplasty on the osteoporotic thoracolumbar compression fractures, and summarize the interventional nursing care intervention program during the admission period. Methods: Selected 51 cases of patients received the treatment of osteoporotic thoracolumbar compression fractures in our hospital from February 2014 to February 2016, all patients received percutaneous vertebroplasty with bone cement as the repair materials, and their perioperative period was cared meticulously to observe the curative effect. Results: All patients had their operation completed smoothly, and no complication caused by the injection of bone cement was seen. The reexamination 1d after operation showed that the height of upper and lower centrum was higher than that before operation (P<0.05), and the paint scoring was lower than that before treatment (P<0.05). The patient had a satisfaction of 96.08%, the off-bed period after operation was (20.3±10.7)h, post-operation functional exercise time was (72.8±13.4)h, admission period was (6.8±1.2)d, and functional exercise knowledge mastering rate at the time of discharge was 94.12%. There were 6 cases of complications found after operation, all of which could be controlled and did not affect the prognosis seriously. Conclusion: PMMA bone cement had a reliable curative effect when used in percutaneous vertebroplasty,and the effective and safe care during the perioperative period was the key to ensure the operative effect.
Bone cement; Percutaneous vertebroplasty; Osteoporotic;Thoracolumbar compression fracture; Interventional nursing
518052 深圳市 廣東省深圳市南山區人民醫院(金婭芳,黃錚,黃岸容),吉林大學中日聯誼醫院(劉麗宏)
金婭芳:女,本科,主管護師
2016-09-14)
10.3969/j.issn.1672-9676.2016.24.022

