清熱利水止血方治療小兒腎性血尿100例臨床觀察 ※
清熱利水止血方治療小兒腎性血尿100例臨床觀察※
閆平姚曉燕任翠錚殷站茹謝娜吳玲煥1
(哈勵遜國際和平醫院兒科,河北衡水053000)
【關鍵詞】血尿;腎病;中藥療法
doi:10.3969/j.issn.1002-2619.2015.05.019
【中圖分類號】R289.64;R726.968
【文獻標識碼】A
【文章編號】1002-2619(2015)05-0695-03
作者簡介:閆平(1972—),女,副主任中醫師。從事中西醫兒科臨床工作。
收稿日期:(2014-11-03)
※項目來源:河北省衡水市科學技術研究與發展計劃項目(編號:13002Z)
1河北省衡水市結核病防治研究所,河北衡水053000
腎性血尿是指血尿來源于腎小球,臨床上表現為單純性血尿,或血尿伴蛋白尿,多與呼吸道感染密切相關,系感染后自身免疫反應及炎癥作用致腎小球基底膜完整性受損或通透性增加,腎小球基底膜濾過屏障作用減弱,紅細胞從受損的基底膜通過,進入尿液而形成血尿[1]。中醫藥治療腎性血尿優勢較多,可有效減輕和消除血尿,控制誘發因素,延緩和阻斷腎臟纖維化進程,改善患者預后[2]。2011-01—2014-10,我們在西醫常規治療基礎上加用中藥清熱利水止血方治療小兒腎性血尿100例,并與單純西醫常規治療100例對
照觀察,結果如下。
1資料與方法
1.1一般資料全部200例均為哈勵遜國際和平醫院兒科住院患兒,隨機分為2組。治療組100例,男58例,女42例;年齡5.2~14.2歲,平均(7.8±2.1)歲;病程4~58 d,平均(25.0±0.4)d;急性腎小球腎炎10例,慢性腎小球腎炎20例,過敏性紫癜性腎炎20例,隱匿性腎炎30例,猩紅熱腎損害10例,傳染性單核細胞增多癥腎損害10例;肉眼血尿10例,鏡下血尿90例;伴發熱者80例,白細胞計數升高者64例。對照組100例,男56例,女44例;年齡4.6~14.8歲,平均(8.0±1.7)歲;病程3~60 d,平均(23.0±0.6)d;急性腎小球腎炎10例,慢性腎小球腎炎20例,過敏性紫癜性腎炎20例,隱匿性腎炎30例,猩紅熱腎損害10例,傳染性單核細胞增多癥腎損害10例;肉眼血尿10例,鏡下血尿90例;伴發熱者78例,白細胞計數升高者60例。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2病例選擇
1.2.1診斷標準西醫診斷參照《諸福棠實用兒科學》中腎性血尿的診斷標準[1];中醫診斷參照《中藥新藥臨床研究指導原則:第2輯》中血尿的診斷標準[3]。
1.2.2納入標準發病近2周內有上呼吸道感染的前驅癥狀;患兒呼吸、心率等生命體征平穩,血壓正常或輕度升高,無循環充血、高血壓腦病、急性腎功能不全、神經系統障礙等表現。
1.2.3排除標準依從性差,中途自行停藥或換藥、加藥以致無法判斷療效者;尿沉渣鏡檢紅細胞形態正常,畸形率≤30%,提示為非腎小球性血尿,診斷為泌尿系結石、腫瘤、結核、感染及多囊腎等因素引起的血尿和功能性尿血者;與本研究方向無關的病情迅速加重或惡化者;臨床醫生認為有其他情況而應該中止者。
1.3治療方法
1.3.1對照組采用西醫常規療法,并針對不同的疾病積極治療原發病及對癥治療,采取臥床休息,避免外傷,低鹽、低脂飲食等,發熱者給予溫水擦浴、冰帽或解熱鎮痛藥物退熱。所有患兒中有急性感染者予靜脈滴注抗菌消炎藥物治療,過敏性紫癜性腎炎患兒予抗凝、抗過敏治療,腹痛、關節腫痛、便血者予西咪替丁及糖皮質激素治療,腎炎患兒限鹽水攝入后血壓仍高者予口服降壓藥物治療,肝功能檢查丙氨酸氨基轉移酶升高者給予葡醛內酯保肝治療,保持水、電解質平衡。
1.3.2治療組在對照組基礎上(非必要時不再給予糖皮質激素治療)加用中藥清熱利水止血方治療。藥物組成:連翹12 g,金銀花12 g,桔梗6 g,牛蒡子6 g,玄參6 g,蘆根10 g,梔子10 g,淡竹葉10 g,滑石10 g,小薊10 g,白茅根20 g,通草6 g,茜草8 g,生地黃12 g,生甘草6 g。眼瞼、肢體水腫明顯者加白術、茯苓、澤瀉;小便短少明顯者加萹蓄、瞿麥;過敏性紫癜皮疹反復發作陰虛者加知母、黃柏;腹痛頻作、便血者加白芍藥、生地榆;腎氣虛衰、氣短乏力者加黃芪、當歸、山茱萸、山藥。日1劑,水煎取汁150 mL(8歲以上患兒劑量加倍),分早、晚2次溫服。
1.3.3療程2組均以4周為1療程,1個療程后統計療效。
1.4觀察指標及方法觀察比較2組治療前后離心尿鏡檢紅細胞計數及尿蛋白含量的變化,并比較療效。采集患兒新鮮中段晨尿10 mL,用Sysmex UF-500i尿液有形成分分析儀(上海科華生物工程股份有限公司),以1 500 r/min離心沉淀5 min,棄上清液,進行尿沉渣沉淀分析,采用位相顯微鏡檢查(日本Olympus公司),檢驗尿中紅細胞計數及尿蛋白含量。
1.5療效標準參照《中藥新藥臨床研究指導原則:第2輯》中血尿的療效標準擬定[3]。完全緩解:臨床癥狀全部消失,離心尿鏡檢紅細胞計數<3個/HPF,計數<8 000個/mL,尿蛋白<100 mg/L,隨訪3個月無復發;顯效:臨床癥狀明顯改善,離心尿鏡檢紅細胞計數<3個/HPF,或持續減少≥50%,尿蛋白<100 mg/L,或持續減少≥50%;有效:臨床癥狀有所改善,離心尿鏡檢紅細胞計數減少≥25%,<50%,尿蛋白持續減少≥25%,<50%;無效:臨床癥狀無改善,離心尿鏡檢紅細胞計數及尿蛋白含量減少不明顯或無變化。
1.6統計學方法采用SPSS 11.0統計軟件進行統計學分析,計數資料率的比較采用χ2檢驗;偏態分布計量資料用以(中位數,四分位數間距)表示,組間比較采用Wilcoxon秩和檢驗。以P<0.05為差異有統計學意義。
2結果
2.12組治療前后離心尿鏡檢紅細胞計數及尿蛋白含量變化比較見表1。

表1 2組治療前后離心尿鏡檢紅細胞計數及尿蛋白含量變化比較
經Wilcoxon秩和檢驗分析,2組治療后離心尿鏡檢紅細胞計數及尿蛋白含量與本組治療前比較差異均有統計學意義(P<0.05),均有明顯降低,且治療組治療后較對照組降低更明顯(P<0.05)。
2.22組療效比較見表2。
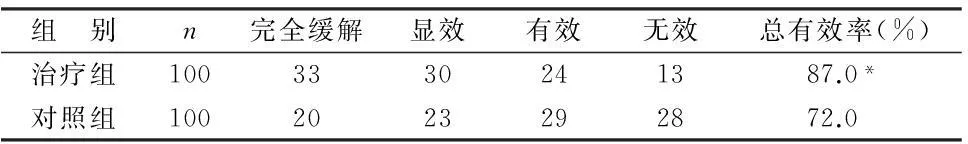
表2 2組療效比較 例
由表2可見,2組總有效率比較差異有統計學意義(P<0.05),治療組療效優于對照組。
3討論
血尿是兒科常見病癥,是尿液中紅細胞排泄超過正常,分為肉眼血尿和鏡下血尿。血尿病因繁多,按來源又可分為腎小球性和非腎小球性血尿。腎小球性血尿又稱腎性血尿,指血尿來源于腎小球,是抗原抗體復合物沉積于腎小球基底膜和系膜區,破壞腎小球基底膜的濾過屏障,尿中紅細胞變形率>70%,同時引起系膜細胞和系膜基質增生[1]。臨床上表現為單純性血尿,或血尿伴蛋白尿,多見于原發性腎小球疾病,如急性或慢性腎小球腎炎、免疫球蛋白(Ig)A腎病、腎病綜合征及腎囊腫等,也可見于繼發性腎小球疾病,如過敏性紫癜性腎炎、狼瘡性腎炎等。非腎小球性血尿是尿中紅細胞未受到擠壓損傷,紅細胞變形率<30%,常見于泌尿系結石、腫瘤、結核、腎盂腎炎、膀胱炎等[1]。以往認為,腎性血尿是一個良性經過的疾病,預后較好,無需特殊處理。但近年來研究證實,部分血尿患者的病理變化過程呈緩慢進行性腎損害,最終仍可造成腎衰竭,故應對本病予以積極的臨床干預,及早防治腎損害[4]。目前,現代醫學對血尿仍缺乏有效的治療方法和控制措施,長期反復血尿情況下多用腎上腺糖皮質激素治療,通過免疫抑制和抗炎作用而改善自身免疫作用所導致的腎小球炎癥和損害,但長期使用激素可引起不良反應,如降低機體免疫力、升高血糖、導致骨質疏松、消化道潰瘍等,不易為患者或其家長接受[5]。
腎性血尿屬中醫學尿血、溺血、溲血等范疇,各種外感或內在因素損傷小兒臟腑均可導致血尿,以熱者為最常見[6]。熱分虛實,疾病初起多實,風邪襲表,肺衛受阻,宣降失肅,通調失司,以致水濕內蘊,或飲食不節,損傷脾氣,脾虛不能運化水濕,腎失開闔,水液溢于肌表而為腫;水濕郁久化熱,濕熱互結,蘊于下焦,循經傷及腎與膀胱,灼傷血絡,血隨尿出,故尿中帶血;久病則耗氣傷陰,腎陰虧耗,正氣虛弱,固攝無力,脾陽失健,統攝無權,疾病纏綿難愈[7-9]。故血尿病證多由實致虛,或虛實夾雜,貫穿于疾病始終[10]。清熱利水止血方針對外感因素在疾病發生、發展及轉歸中的影響,重用清熱解表類藥物,金銀花、連翹、桔梗、牛蒡子清熱解毒,祛風解表;梔子、玄參、蘆根清透表熱,滋陰生津;淡竹葉、滑石導熱下行,利濕通淋;小薊清利膀胱濕熱;白茅根、通草通經活絡,清熱利尿,涼血止血,利水消腫;血尿發生后陰血耗傷,瘀滯存留,故用茜草、生地黃活血止血,益氣養陰;甘草調和諸藥。全方共奏清熱解毒、祛風除濕、利水消腫、涼血止血的功效。
本研究結果顯示,清熱利水止血方治療小兒腎性血尿臨床療效明顯優于單純西醫常規治療,可以明顯改善患者臨床癥狀,減少糖皮質激素類藥物的應用,減少藥物不良反應,減輕腎功能損害,延緩和阻斷腎臟纖維化進程,縮短療程,最大程度地改善患兒預后。
參考文獻
[1]胡亞美,江載芳.諸福棠實用兒科學[M].7版.北京:人民衛生出版社,2002:1640-1651.
[2]尹瀟爽.腎性血尿中醫治療進展[J].實用中醫藥雜志,2011,27(3):213-215.
[3]中華人民共和國衛生部.中藥新藥臨床研究指導原則:第2輯[S].北京,1995:133-136.
[4]葉朝陽,付文成,張磊,等.青少年腎小球性血尿87例腎活檢病理臨床分析[J].第二軍醫大學學報,2005,26(1):111-112.
[5]許淑貞.激素沖擊療法在兒科腎臟疾病中的臨床應用[J].中國醫藥指南,2012,10(6):61-62.
[6]龔學忠,鄭平東.鄭平東教授治療腎性血尿經驗[J].四川中醫,2007,25(2):9-10.
[7]劉曉鷹,王林群.小兒腎小球性血尿中醫診療方案初探[J].江蘇中醫藥,2013,45(8):9-11.
[8]孫亞南.中醫藥治療腎性血尿研究進展[J].河北中醫,2012,34(10):1573-1576.
[9]李雪松,楊艷.中西醫結合治療腎病綜合征臨床觀察[J].湖北中醫藥大學學報,2012,14(3):51-52.
[10]王福崗,嚴睿俊,王琛.王琛教授治療腎性血尿經驗淺談[J].河北中醫,2014,36(3):325-327.
(本文編輯:石康)

