高血壓腦出血患者急診開顱手術的麻醉與腦保護59例
韓佩青(黑龍江省牡丹江市第二人民醫院麻醉科,黑龍江 牡丹江 157013)
高血壓腦出血患者急診開顱手術的麻醉與腦保護59例
韓佩青
(黑龍江省牡丹江市第二人民醫院麻醉科,黑龍江 牡丹江 157013)
目的 探討高血壓腦出血(HICH)急診開顱手術麻醉與腦保護中應用顱內壓監測的效果。方法 選取2010年1月~2015年9月本院收治的幕上HICH急診開顱手術患者59例作為研究對象,按照隨機數字表法分為對照組29例與觀察組30例。對照組為非顱內壓監測組;觀察組為顱內壓監測組;比較兩組ICU監護時間、脫水劑應用及預后。結果 觀察組患者預后明顯優于對照組(P<0.05);觀察組ICU監護時間及脫水劑使用時間明顯短于對照組(P<0.05)。結論 于HICH患者進行急診開顱手術麻醉與腦保護中應用顱內壓監測可及時、準確反映患者顱內壓情況,從而可更好地改善患者預后。
高血壓;開顱手術;麻醉;顱內壓監測;腦出血
臨床上,HICH具有較高致殘率及致死率,患者常因腦水腫及血腫而導致其顱內壓改變,因此一般采用手術或脫水劑治療,然治療過程中及時掌握其顱內壓變化是治療關鍵。顱內壓增高引起腦血流量減少,腦灌注壓下降,引起嚴重的中樞神經系統功能障礙。本次為探討顱內壓應用于HICH急診開顱手術中療效,特選擇我院所收治患者實施研究,如下。
1 資料與方法
1.1 一般資料
選取本院2010年1月~2015年9月收治的幕上HICH急診開顱手術患者59例作為研究對象,按照隨機數字表法分為對照組29例與觀察組30例。患者存在明確高血壓疾病史,經顱內CT等確診。排除腦動脈瘤、腦血管畸形、外傷等所致腦出血。患者均于24 h內入院。其中,觀察組,男16例,女14例;年齡41~64歲,平均年齡(56.5±2.5)歲;出血部位:基底節區腦出血16例,丘腦出血14例;血腫量22~68 mL,平均血腫量(45.6±7.4) mL。對照組,男17例,女12例;年齡40~63歲,平均年齡(55.5±3.0)歲;出血部位:基底節區腦出血18例,丘腦出血11例;血腫量21~67 mL,平均血腫量(46.0±7.1) mL。兩組臨床資料比較差異無統計學意義(P>0.05)。
1.2 方法
觀察組為顱內壓監測組;術中血腫腔內置入顱內壓監測探頭,術后采用配套強生公司生產的Codman顱內壓監測儀動態監測顱內壓,當 ICP>20 mmHg時,20%甘露醇125 mL /次,靜脈滴注。
對照組術后使用20%甘露醇125 mL 靜脈滴注,每8 h 1次,使用14 天。術后24 h(24 h內)、96 h、1周復查頭顱CT。根據檢測數值用脫水劑,顱內壓<180 mmH2O者不使用脫水劑。
1.3 觀察指標
比較兩組ICU監護時間、脫水劑應用及預后。患病后3個月采用格拉斯哥預后評分(GOS),分為良好(良好、輕殘),差(重殘、植物人狀態、死亡)[1]。
1.4 統計學方法
2 結 果
觀察組患者預后明顯優于對照組(P<0.05);觀察組ICU監護時間及脫水劑使用時間明顯短于對照組(P<0.05)。見表1。兩組均無脫水過度情況發生。
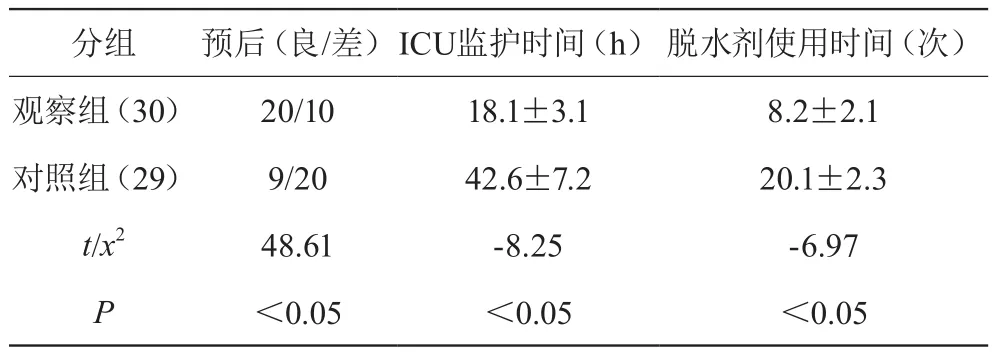
表1 兩組患者預后及ICU監護時間及脫水劑使用時間情況比較
3 討 論
HICH患者因血腫占位、繼發性損害等原因而導致其顱內壓升高,如顱內壓不能得到及時有效控制,則可能會導致其腦功能出現不可逆性損害,甚至死亡[2]。隨著現代神經外科監護技術的發展,顱內壓監測已成為急性顱腦疾病臨床研究的一個重要指標[3]。顱內壓監測是將微型壓力傳感器探頭置于顱腔內,傳感器一端與顱內壓檢測儀連接,將顱內壓的動態變化轉化為電信號,它能及時、準確地分析患者顱內壓的變化,對判斷顱內是否有新發出血、腦水腫的發展情況具有重要意義[4]。當患者顱內壓出現輕、中度增高時,患者神志和生命體征等均未明顯變化,此時通過監測顱內壓則可及早發現,從而為臨床及時處理提供參考。
目前,中國顱腦創傷顱內壓監測緣對于腦損傷后ICP改變的共識是:ICP的增高明顯早于意識及生命體征變化[5]。術后控制血壓可有效避免患者再次發生出血或繼發性損傷,然術后腦水腫是導致患者顱內壓升高的主要因素。因此術后一般使用甘露醇脫水以降低其顱內壓,但大量使用甘露醇則會導致患者發生腎功能損傷及水電解質紊亂等情況。然通過監測患者顱內壓可有效排除發熱等因素影響,從而為臨床準確用藥提供參考,同時還可避免患者過度脫水,或避免因脫水不足而導致發生顱內壓增高。患者于術后需監護較長時間,然于監護室中,不但需監測患者血壓,保持其呼吸道通暢,還需監測其顱內壓,并及時處理。顱內壓監測一般觀察患者瞳孔等變化,經本次研究發現,通過實施顱內壓監測,患者監護時間明顯縮短,由此而說明實施顱內壓監測可為臨床提供較為準確、客觀的數據,從而為臨床準確治療提供參考。此外,本次研究中,觀察組患者預后明顯優于對照組,這說明實施顱內壓監測可有效反應患者病情,為臨床及時處理提供重要依據,有效地解決患者存在的問題,及時改善其預后。
總之,實施顱內壓監測有利于臨床及早發現患者顱內壓變化,使ICP能客觀、準確地反映出來,從而為臨床及時處理提供參考,最終有效地改善患者預后。
[1]李 想,陳新生.持續有創顱內壓監測在高血壓腦出血治療中的應用[J].安徽醫藥,2013,17(5)∶825-827.
[2]史忠嵐,袁紹紀,李 博,等.連續動態顱內壓監測在腦出血治療中的應用評價[J].中華神經外科疾病研究雜志,2014,13(3)∶252-254.
[3]黃軍華,王煥明,胡 飛.顱內壓監測技術在高血壓腦出血手術治療中的應用[J].中國臨床研究,2014,27(11)∶1355-1356.
[4]彭四維,邱炳輝,曾 浩,等.鉆孔引流聯合顱內壓監測治療高血壓腦出血的臨床觀察[J].中國微侵襲神經外科雜志,2014,19(10)∶457-458.
[5]中國醫師協會神經外科醫師協會.中國神經創傷委員會.中國顱腦創傷顱內壓監測專家共識.中華神經外科雜志,2011,27∶1073-1074.
本文編輯:徐 陌
R743.34
B
ISSN.2095-6681.2015.035.116.02

