TCT和HR-HPV DNA 檢測對宮頸病變篩查的價值*
王瓊 劉勇 徐子順 吳易紅
(1. 江西省撫州市東鄉小璜中心衛生院病理科 撫州 344000;2.江西省人民醫院病理科 南昌 330000)
宮頸癌是常見婦科惡性腫瘤之一,近年來其發病率已呈現出年輕化的趨勢。宮頸病變的篩查可有效降低宮頸癌的發生率及死亡率。液基薄層細胞學(TCT)檢查具有準確性和敏感性等優點,已被廣泛運用于宮頸病變的篩查中。而人乳頭瘤病毒(HPV)感染被公認為是引起宮頸癌及其癌前病變的主要原因[1]。本研究探討 TCT和高危型人乳頭瘤狀病毒DNA(HR-HPV DNA)檢測對宮頸病變篩查的價值,現報告如下。
1 資料和方法
1.1 一般資料
選取2011年2月-2013年2月在江西省撫州市東鄉小璜中心衛生院就診或體檢的婦女共243例,年齡27~65歲,平均(39.5±6.72)歲,均已婚,城鎮居民128例,農村居民82例,流動人口33例。臨床癥狀包括白帶異常、陰道流血、接觸性出血無任何自覺癥狀。所有患者無子宮切除手術史或宮頸手術史,受檢時非妊娠。
1.2 方法
所有患者均行TCT、HR-HPV DNA檢測,對TCT和(或)HR-HPV為陽性者再通過陰道鏡取活檢,進行病理學檢查,以病理學診斷結果為金標準。所有檢查均于月經結束后3~7 d內進行,取材前24 h禁止性生活、盆浴、陰道沖洗及用藥。
1.3 TCT檢測方法
采用頸管刷收集子宮頸外口、宮頸管的脫落細胞,將采集的細胞立即洗入有保存液的樣本保存瓶中,用Thinprep 2 000程序化處理制成薄層涂片, 95%酒精固定,巴氏染色后,采用光學顯微鏡作出診斷。剩余樣品行HR-HPV DNA檢測。
1.4 HR-HPV DNA檢測
使用人乳頭瘤病毒核酸擴增分型檢測試劑盒檢測,采用熒光定量PCR檢測方法。共檢測16種HR-HPV病毒亞型,對標本進行13種HR-HRV亞型(16、18、31、33、35、39、45、51、52、53、56、58、59、66、68、CP8304型)的檢測,HR-HPV以≥1.0 pg/ml為陽性。
1.5 病理組織學診斷
在電子陰道鏡下進行病變組織活檢,陰道鏡圖象異常區及碘試驗陰性區多點取活檢,正常轉化區則在3、6、9、12點取活檢,所有標本均行常規石蠟切片進行病理診斷。若病理檢查結果為宮頸上皮內瘤變(CIN)Ⅰ、CIN Ⅱ、CIN Ⅲ 及宮頸癌,則為陽性診斷。
1.6 統計學處理
采用SPSS 13.0軟件分析數據。計數資料采用χ2檢驗,P<0.05為差異有顯著性意義。
2 結果
2.1 兩種檢測方法與病理學結果比較
HR-HPV DNA單項檢測顯示陽性127例,TCT+HRHPV DNA聯合檢測顯示陽性79例(表1)。
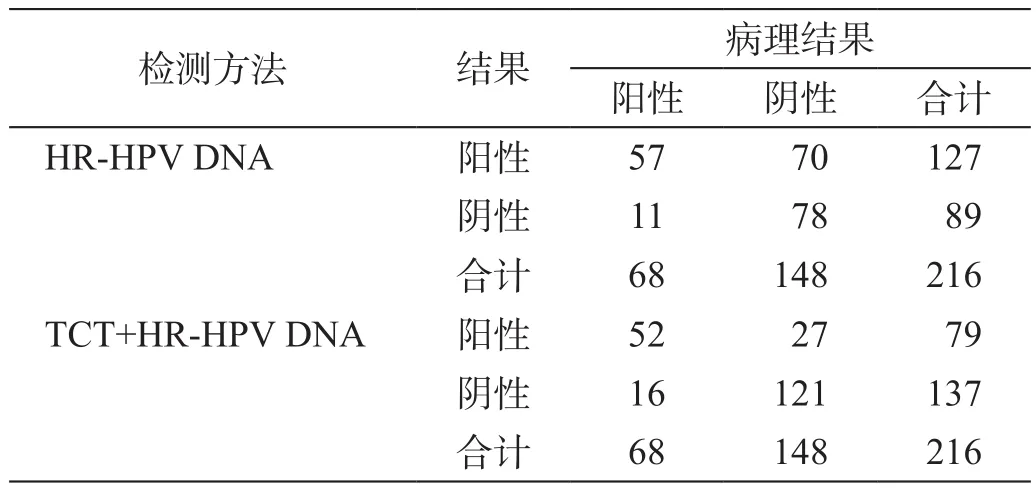
表1 兩種檢測方法與病理學結果比較 (例)
2.2 兩種檢測方法檢測值與診斷符合率
TCT+HR-HPV DNA聯合檢測的特異性、陽性預測值和診斷符合率均明顯高于HR-HPV DNA單項檢測,差異具有統計學意義(P<0.05,表2)。
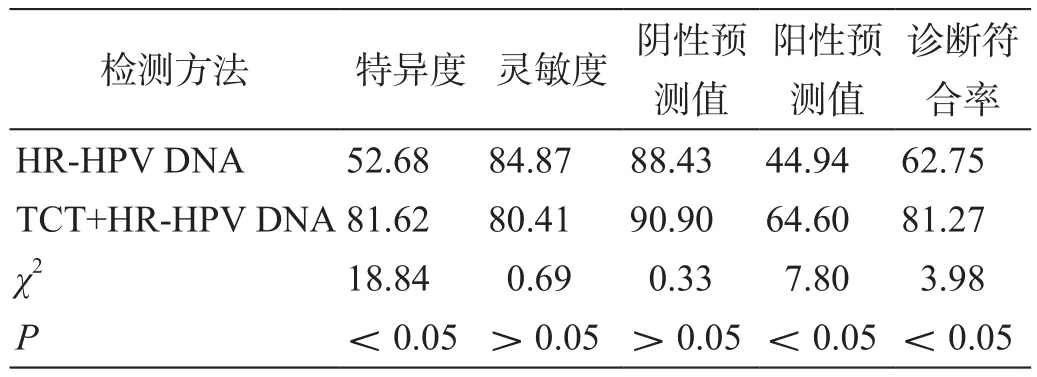
表2 兩種檢測方法檢測值與診斷符合率( %)
3 討論
宮頸病變是屬于感染性疾病,若早期發現,是可以預防及治愈的。通過規范的宮頸癌篩查,可有效降低宮頸癌的發病率和死亡率。目前宮頸規范性診斷流程為三階梯診斷程序:細胞學和HPV檢測是篩查,陰道鏡是助診,組織學是確診。
TCT檢查是采用液基薄層細胞檢測系統檢測宮頸細胞并進行細胞學分類診斷,其使用的檢測方法明顯提高了標本的滿意度及宮頸異常細胞檢出率,具有臨床實用價值[3]。HPV在自然界廣泛存在,是一類具有高度組織和宿主特異性的嗜上皮病毒,可感染人的皮膚和黏膜上皮細胞, 引起宿主組織疣狀病變及乳頭狀瘤病變,人類皮膚和黏膜異常增生[4]。依HPV致病性不同,可將其分為高危和低危兩大類別,其中HR-HPV 感染是引起宮頸癌及癌前病變的主要原因[5],約99%以上的宮頸癌患者發生HPV感染,本研究中HR-HPV DNA單項檢測靈敏度最高。但大部分HPV感染者處于無臨床或亞臨床狀態,宮頸病變從潛伏感染期發展到HPV相關腫瘤期約需10年時間[6]。在潛伏期內檢測不出病變細胞,但HPV可檢測到;當感染進一步加重,細胞形態學發生改變時,TCT檢查可見異常細胞;當長期持續感染,則可導致宮頸癌前病變[7-9]。因此,實施TCT加HR-HPV DNA聯合篩查,可克服單一篩查的缺點,明顯提高診斷的準確性。本研究結果顯示,TCT+HR-HPV DNA聯合檢測的特異性、陽性預測值和診斷符合率均明顯高于HR-HPV DNA單項檢測(P<0.05)。由此提示,TCT+HR-HPV DNA聯合檢測診斷準確性高,可減少漏診和假陰性,能較早發現高危人群,以便及時治療。
綜上所述,TCT 和HR-HPV DNA聯合檢測可提高宮頸病變及早期宮頸癌的診斷水平,降低漏診率,對宮頸病變的早期篩查具有重要意義。
[1] 卞美璐. WHO(2006年)宮頸癌綜合防治實踐指南簡介[J]. 中國實用婦科與產科雜志, 2007, 23(7): 557-560.
[2] 宋學紅, 徐曉紅, 魏麗惠. 宮頸篩查異常的臨床處理流程及診治原則[J]. 現代婦產科進展, 2009, 18(2): 81-89.
[3] Bello BD, Spinillo A, Alberizzi P, et al. Cervical infections by multiple human papillomavirus(hpv)genotypes: prevalence and impact on the risk of precancerous epithelial lesions[J]. J Med Virol, 2009, 81(4): 703-712.
[4] 李亞里. 人乳頭瘤病毒感染與宮頸癌前病變的臨床研究進展[J]. 武警醫學, 2012, 23(2): 93-96.
[5] 朱亞莎, 周艷秋, 張薇, 等. 宮頸癌及癌前病變相關危險因素分析[J]. 中國婦幼健康研究, 2008, 19(5): 425-428.
[6] 余錦芬. 高危人乳頭瘤病毒感染與宮頸癌及癌前病變的關系探討[J]. 現代預防醫學, 2012, 39(23): 6338-6339.
[7] 何偉華. TCT和陰道鏡與TCT、HPV和陰道鏡在宮頸癌篩查中應用體會[J]. 中外婦兒健康, 2011, 19(4): 164-165.
[8] Kruse AJ, Skaland I, Janssen EA, et a1.Quantitative molecular parameters to identify low-risk and hish-risk early CIN lesions:role of markers of proliferative activity and differentiation and Rb availability[J]. Int J Gynecol Pathol,2004, 23(2): 100-109.
[9] 王會娟, 劉玉玲, 湯福想, 等. TCT檢查、HPV檢測及陰道鏡檢查在宮頸癌篩查中的應用[J]. 中國現代藥物應用,2011, 5(4): 107.

