宮腔鏡輔助診刮對子宮內膜癌患者癌細胞播散及預后的臨床分析
王海英++吳曉杰
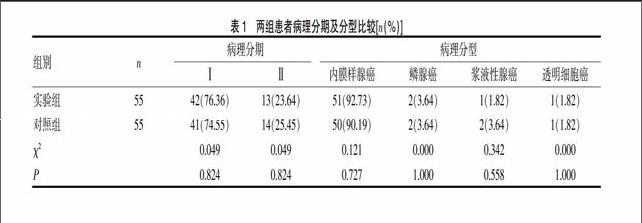
[摘要] 目的 研究宮腔鏡輔助診刮對子宮內膜癌患者癌細胞播散和預后狀況的影響。 方法 選取2007年1月~2009年6月在我院進行治療的110例子宮內膜癌患者,隨機分為實驗組和對照組,實驗組患者行宮腔鏡輔助分段診刮,對照組患者行單純分段診刮,明確診斷后均進行手術治療,并留取腹腔沖洗液查找癌細胞。比較兩組患者癌細胞在腹腔內的播散狀況和3年、5年內復發和死亡狀況進行效果評價。 結果 實驗組和對照組患者腹腔內癌細胞陽性發生率分別為9.09%(5/55)和7.27%(4/55),差異無統計學意義;實驗組和對照組患者3年復發率分別7.27%(4/55)和5.45%(3/55),死亡率分別為3.64%(2/55)和1.82%(1/55),5年復發率分別為10.91%(6/55)和9.09%(5/55),死亡率分別為7.27%(4/55)和5.45%(3/55),差異無統計學意義。 結論 宮腔鏡輔助分段診刮術不會增加癌細胞播散風險,對患者預后不會產生負面影響,治療安全可靠,建議在臨床上推廣應用。
[關鍵詞] 宮腔鏡輔助診刮;癌細胞播散;預后
Clinical analysis of prognosis and metastasis of cancer cells in patients with endometrial carcinoma diagnosed by hysteroscopy
WANG Haiying1 WU Xiaojie2
1.Department of Gynaecology and Obstetrics,Jiaxing City Xiuzhou District Maternal and Child Health Hospital,Jiaxing 314031,China;2.Department of Gynaecology and Obstetrics,Jiaxing City Maternal and Child Health Hospital, Jiaxing 314000,China
[Abstract] Objective To study effect on the prognosis and metastasis of cancer cells in patients with endometrial carcinoma diagnosed by hysteroscopy. Methods All 110 patients with endometrial carcinoma who treatment in our hospital from January 2007 to June 2009 were selected and randomly divided into experimental group and control group. Patients of the experimental group were fractional curettaged assisted by hysteroscopy, patients of control group were fractional curettaged without the use of hysteroscopy, after definite diagnosis, surgical treatment were performed, and peritoneal fluid were remained to find cancer cells. Condition of cancer spread into abdomen and recidivation and death over 3 and 5 years of the two groups were compared. Results The positive rate of cancer cells in abdominal cavity of the two groups were 9.09%(5/55) and 7.27%(4/55), the difference of the two groups showed no significance. Three-year recurrence rate and mortality of experimental group and control group were 7.27%(4/55),5.45%(3/55),3.64%(2/55)and 1.82%(1/55),and five-year recurrence rate and mortality of experimental group and control group were 10.91%(6/55),9.09%(5/55),7.27%(4/55)and 5.45%(3/55), there was no statistically significant difference between two groups. Conclusion Hysteroscopy is not linked to increase cancer cells dispread risk in patients with endometrial carcinoma and have no negative influence, the therapies is safe and should be spread in clinical application.
[Key words] Diagnosed by hysteroscopy; Spread of cancer cells; Prognosis
隨著社會的發展和人們生活方式的改變,婦科惡性腫瘤的發病率逐年增加,子宮內膜癌是婦科常見的三大惡性腫瘤之一,嚴重威脅女性的生命安全和身心健康[1]。根據腫瘤早診斷、早治療的就診原則,如何對該類疾病進行及時、準確的診斷成為臨床備受關注的焦點[2]。近年來內鏡技術不斷成熟,被廣泛應用于臨床診斷和治療。但部分學者擔心宮腔鏡診斷子宮內膜癌可能會促使腫瘤細胞播散,對患者預后造成不利影響[3]。為進一步明確宮腔鏡在子宮內膜癌診斷中的臨床應用價值,特進行如下研究。現報道如下。
1 資料與方法
1.1 臨床資料
選取2007年1月~2009年6月在我院進行治療的110例子宮內膜癌患者為研究對象,年齡33~67歲,平均(54.16±2.73)歲,病理分型:101例為內膜樣腺癌、4例為鱗腺癌、3例為漿液性腺癌、2例為透明細胞癌;病理分期:Ⅰ期83例、Ⅱ期27例。納入標準:①臨床資料完整;②初次診斷和治療在我院;③根據FIGO 分期標準進行手術病理分期。排除標準:①手術前接受放療、化療或激素治療者;②多原發癌患者;③合并其他惡性腫瘤者;④未進行手術治療者。隨機分為實驗組和對照組,實驗組患者行宮腔鏡輔助分段診刮,對照組患者行單純分段診刮,每組55例患者。實驗組平均年齡(54.72±2.14)歲,對照組平均年齡(52.94±1.95)歲。兩組患者病理分期等無明顯差異(P>0.05),具有可比性。見表1。
1.2 診斷方法
1.2.1 對照組 常規刮取宮頸及宮腔內膜組織送檢。
1.2.2 實驗組 在宮腔鏡輔助下進行分段診刮。一種宮腔鏡外鞘直徑為4.5 mm,另一種為纖維軟性宮腔鏡,外鞘直徑為2.9 mm,宮腔鏡廠家均為日本Olympus公司,沖洗方式為連續灌洗,兩種內鏡聯合應用。膨宮液為0.9%的生理鹽水或5%的葡萄糖;膨宮壓力和流速分別設為100 mmHg(13.3 kPa)和240 mL/min。刮宮具體方法為:對高度懷疑子宮內膜癌的患者,實施局部阻滯麻醉。刮宮時,先對宮頸管內膜進行診刮,然后探宮腔,置鏡檢查,再將內鏡伸至宮頸,檢查宮頸情況,繼而內鏡深入宮腔,鏡下可疑異常子宮內膜均定點刮取。石蠟包埋送檢組織,做連續切片,染色,鏡下觀察。
1.3 手術方法
兩組患者均結合臨床分析、有無高危因素等采用如下手術方式進行。Ⅰ期患者行腹腔鏡或傳統開腹手術,對子宮和雙側附件進行切除,對于含以下任何一項高危因素者,考慮行腹主動脈及盆腔淋巴清掃術:①病理類型特殊患者;②峽部受累或病灶面積達50%以上;③浸潤深度超過1/2肌層組織。Ⅱ期及以上患者行子宮切除術并配合腹主動脈及盆腔淋巴清掃術。部分患者可能腫瘤浸潤較深、分化程度差或者出現轉移,需配合術后放化療治療。開腹后用生理鹽水對腹腔、子宮直腸凹陷處進行沖洗,并收集沖洗液體,將沖洗液進行染色離心,檢查腫瘤細胞。出院后,定期隨訪以上全部受試對象,對患者進行盆腔及陰道檢查(細胞學檢查和B超檢查),必要時給予CT檢查。
1.4 療效評價指標
通過術中腹腔沖洗液中癌細胞陽性發生率進行評價。通過對比兩組患者3年、5年復發率和死亡率進行效果評價。
1.5 統計學處理
全部數據錄入Epidata數據庫,應用SPSS17.0統計學軟件進行數據處理,計數資料采用頻數和百分比描述,采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
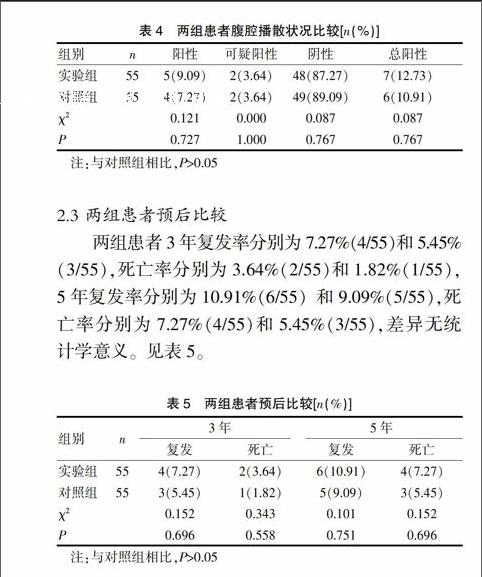
2.1兩組患者手術前后臨床分期、病理診斷符合率
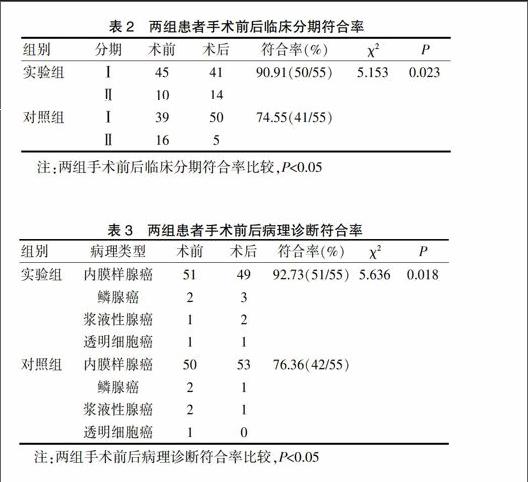
采用宮腔鏡輔助診刮患者手術前后臨床分期符合率為90.91%,觀察組為74.55%,實驗組高于對照組(P<0.05);實驗組手術前后病理診斷符合率為92.73%,觀察組為76.36%,兩組差異具有統計學意義(P<0.05)。見表2、3。
表2 兩組患者手術前后臨床分期符合率
注:兩組手術前后臨床分期符合率比較,P<0.05
2.2 兩組患者腹腔播散狀況比較
通過對留取腹腔沖洗液進行檢查,實驗組陽性發生率為9.09%(5/55),可疑陽性發生率為3.64%(2/55),對照組陽性發生率為7.27%(4/55),可疑陽性發生率為3.64%(2/55),差異無統計學意義。見表4。
表4 兩組患者腹腔播散狀況比較[n(%)]
注:與對照組相比,P>0.05
2.3 兩組患者預后比較
兩組患者3年復發率分別為7.27%(4/55)和5.45%(3/55),死亡率分別為3.64%(2/55)和1.82%(1/55),5年復發率分別為10.91%(6/55)和9.09%(5/55),死亡率分別為7.27%(4/55)和5.45%(3/55),差異無統計學意義。見表5。
表5 兩組患者預后比較[n(%)]
注:與對照組相比,P>0.05
3 討論
子宮內膜癌的診斷方式主要包括子宮內膜細胞學檢查、診斷性刮宮、B超檢查、MRI(磁共振成像),宮腔鏡檢查配合內膜活檢等,方法眾多,但各有利弊[4]。超聲雖對組織創傷小,但只能檢測回聲反射和內膜厚度,不能給出明確病理診斷。診刮是傳統檢查方法,但因為通過盲刮進行,難以保證取樣準確,并且不能對病變部位準確定位[2]。而MRI在深層浸潤型癌腫的判斷上效果較差。宮腔鏡診斷作為內鏡治療方式之一,其在可視影像顯示的引導下,可對病變部位進行定位活檢,另外還能了解宮腔形態,掌握病變程度和范圍,是否宮頸受到影響,使整個檢查和診斷過程一目了然,目前已成為診斷腫瘤和判斷分期的重要工具[5]。又加之該技術集定位與檢查于一體,特異性高、敏感度強,其診斷準確性明顯優于盲刮,并且降低了盲刮中不必要的損傷,成為目前診斷內膜病變的主要手段[6]。
宮腔鏡檢查需要流體介質灌注,并且需要增加壓力促進子宮膨脹,使血塊和內膜碎片得以清除,保證觀察視野的清晰。但也有學者認為,在對宮腔進行膨脹和沖洗中,可能將內膜碎片、其他內容物經輸卵管開放部位沖至腹腔,導致癌細胞在腹腔內生長、擴散,進而對周圍組織造成損傷,加速了癌腫擴散,對預后造成不利影響[7]。針對該問題,Dvorská等[8]做過相關研究,對56例宮腔內膜癌可疑患者進行檢查,對其中44例進行手術,在其腹腔沖洗液中未明確發現癌腫細胞,僅有1例為可疑陽性,因此認為該種治療方式不會增加播散風險。李遠明等[9]也做過類似研究,行腹腔鏡檢查和單純檢查患者,陽性發生率分別為7.35%(5/68)和8.11%(3/37),無明顯差異。但Polyzos[6]通過回顧性分析研究發現宮腔鏡檢查可增加子宮內膜癌患者癌細胞播散入腹腔的風險,是否影響患者的生存率及復發率仍需進一步證實。目前尚無確切的依據證實腹水脫落細胞陽性是否與宮腔鏡檢查之間有直接的關系,腹水脫落細胞陽性是否與膨宮液介質的種類、濃度以及膨宮壓力、膨宮時間有關,仍需進一步的實驗證明。
在宮腔鏡診刮對預后影響問題上,國內外也進行過相關研究。如Cicinelli等[10]的短期影響研究發現,診斷性刮宮和宮腔鏡檢查患者中復發率分別為4.7%和5.0%,無明顯差異,但隨訪時間較短,僅25個月,說法具有局限性。石慧敏、武愛芳等[11,12]將隨訪時間延至3年,發現診刮組和腹腔鏡組復發率為5.88%和8.11%,也未出現明顯差異。在本研究中,為了使結果更具說服力,將樣本含量擴至110例,并且隨訪延至5年,3年復發率分別7.27%(4/55)和5.45%(3/55),5年復發率分別為10.91%(6/55)和9.09%(5/55),也未出現復發率增加現象。從死亡率進行分析,腹腔鏡影像死亡增加的主要因素是增加播散風險,造成疾病復發,從而影響死亡率。而多項研究也已證實,該種技術不會增加上述風險事件發生率,故對死亡率也不會有明顯影響,和本研究結果保持一致。
綜上所述,實驗證實宮腔鏡輔助診刮術不會增加對癌細胞播散風險,對患者預后不會產生負面影響,治療安全可靠,建議在臨床上推廣應用。
[參考文獻]
[1] 朱明莉. 宮腔鏡輔助下分段診斷性刮宮術診斷子宮內膜癌的臨床應用價值分析[J]. 中國醫藥導刊,2013,15(7):1141-1149.
[2] 尹德娥,李玉. 宮腔鏡檢查在子宮內膜癌臨床診斷中的應用價值[J]. 中國實驗診斷學,2010,14(4):581-582.
[3] 張紅衛,梁慧芳. 宮腔鏡診斷子宮內膜癌的價值[J]. 陜西醫學雜志,2011,40(6):739-740.
[4] 李萍,劉小平. 經陰道超聲聯合宮腔鏡在子宮內膜癌診斷中的應用價值[J]. 中國傷殘醫學,2010,18(3):76-77.
[5] 肖永,胡海燕,李元濤,等. 氟比洛芬酯與曲馬多用于子宮動脈栓塞下刮宮術后鎮痛效果的觀察[J]. 臨床麻醉學雜志,2012,28(6):567-569.
[6] Polyzos NP,Mauri D,Tsioras S,et al. Intraperitoneal dissemination of endometrial cancer cells after hysteroscopy:A systematic review and meta-analysis[J]. Int J Gynecol Cancer,2010,20(2):261-267.
[7] 張榑,榑綜述,李娜,等. 宮腔鏡對子宮內膜癌診斷和癌細胞盆腹腔播散的影響[J]. 國際生殖健康/計劃生育雜志,2010,29(4):306-307.
[8] Dvorská M,Driák D, Svandová I,et al. Significance of hysteroscopic resection in diagnostics of endometrial cancer[J]. Ceska Gynekol,2010,75(2):105-108.
[9] 李遠明,蘇園園,陳汝虹,等. 宮腔鏡檢對子宮內膜癌細胞播散及生存預后的影響[J]. 海南醫學,2010,20(3):171-172.
[10] Cicinelli E,Tinelli R,ColafiglioG,et al. Risk of long term pelvic recurrences after fluid minihysteroscopy in women with endometrial carcinoma:A controlled randomized study[J]. Menopause,2010,17(3):511-515.
[11] 石慧敏,譚潔. 宮腔鏡輔助診刮術對子宮內膜癌預后的影響[J]. 中國婦幼健康研究,2013,24(5):717-718.
[12] 武愛芳,尹格平,陳銘,等. S100A9蛋白在子宮內膜腺癌中的表達及臨床意義[J]. 解放軍醫藥雜志,2014,26(1):94-95.
(=

