DWI陰性的急性缺血性卒中患者的臨床特點和原因分析
杜萬良,張心邈,李姝雅,王伊龍,王擁軍
彌散加權成像(diffusion weighted imaging,DWI)是一種可用于診斷急性缺血性卒中的檢查方法,能在超早期發現急性缺血性卒中[1]。但急性起病、有局灶性中樞神經體征、經病史詢問、計算機斷層掃描(computed tomography,CT)檢查和實驗室檢查后高度懷疑急性缺血性卒中的患者,有少數人會在DWI檢查時出現陰性結果。研究發現,在非選擇人群中,DWI顯示急性缺血性卒中的敏感度為90%,特異度為97%[2]。如果單純依據DWI陰性結果排除急性缺血性卒中的診斷,有可能造成診斷錯誤,使一部分患者失去最佳治療時機。本研究旨在分析急診溶栓綠色通道中DWI陰性的疑似急性缺血性卒中患者的臨床特點和產生原因,為臨床決策提供參考。
1 對象與方法
1.1 研究對象 連續收集2012年1月~2014年7月間在首都醫科大學附屬北京天壇醫院神經內科急診溶栓綠色通道就診的DWI陰性的疑似急性缺血性卒中患者。急診溶栓綠色通道采用多模式影像學指導的溶栓方案。年齡在18歲以上,急性起病、有中樞神經受損癥狀或體征的患者,如臨床懷疑急性缺血性卒中,完善心電圖、實驗室和CT檢查,如果排除腦出血且無明顯禁忌證,即進入溶栓綠色通道。如患者發病時間超過2 h或預期不能在3 h內用藥,患者即接受多模式磁共振成像(magnetic resonance imaging,MRI)檢查。
本研究的MRI檢查均在1.5T MRI機上完成。如果存在DWI和灌注加權成像(perfusionweighted imaging,PWI)不匹配,溶栓時間窗可以擴大到9 h甚至更長。部分患者經過上述篩選后高度懷疑急性缺血性卒中,但多模式MRI檢查時溶栓醫生判讀為DWI陰性。醫生有時會據此排除急性缺血性卒中的診斷,患者因此未溶栓。所有綠色通道篩選過的病例均予以常規登記。一部分DWI陰性的疑似急性缺血性卒中患者在急診留觀治療后出院。另一部分DWI陰性的疑似急性缺血性卒中患者住院接受全面的腦血管病評估,包括血常規、生化、凝血像、經顱多普勒(transcranial Doppler,TCD)、頸動脈彩超、超聲心動圖、腎動脈超聲、肢體血管彩超、Holter、24小時動態血壓,必要時復查CT和MRI,部分患者接受數字減影血管造影(digital subtraction angiography,DSA)檢查。對診斷為缺血性卒中者,根據急性卒中治療低分子肝素試驗病因分型法(Trial of Org 10172 in Acute Stroke Treatment,TOAST)的分型標準進行病因分型[3]。
1.2 方法 對入選患者進行回顧性分析,收集的數據包括人口學、病史、臨床表現、神經影像和結局。人口學包括年齡、性別;病史包括高血壓、糖尿病、脂代謝紊亂、冠狀動脈粥樣硬化性心臟病、心房顫動、吸煙、飲酒、缺血性卒中病史、短暫性腦缺血發作(transient ischemic attack,TIA)病史等。還包括DWI檢查與發病的時間間隔。臨床表現及卒中的嚴重程度用美國國立衛生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)評估。患者的臨床結局評價使用改良Rankin量表(modified Rankin Scale,mRS)。本研究收集NIHSS評分子項評分。腦影像學資料包括MRI的DWI、表觀彌散系數(apparent diffusion coefficient,ADC)、T1加權像、T2加權像、液體衰減反轉恢復序列(fluidattenuated inversion recovery,FLAIR)、磁共振動脈造影(magnetic resonance angiography,MRA)、磁敏感加權成像(susceptibility-weighted imaging,SWI)序列及PWI。腦動脈狹窄率按照北美癥狀性頸動脈狹窄試驗(North American Symptomatic Carotid Endarterectomy Trial,NASCET)公式計算:[(狹窄遠端正常直徑-狹窄段最窄直徑)/狹窄遠端正常直徑]×100%[4]。腦動脈狹窄率≥50%記錄為腦動脈狹窄。影像資料由1名神經放射科高級職稱醫師及1名神經內科高級職稱醫師共同判讀,確定病變部位和性質。患者急診以及住院期間的臨床和影像學資料都被納入研究范圍,以獲得盡可能準確的評估。
1.3 統計學方法 使用Microsoft Exel 2010軟件進行數據處理和統計學分析。年齡和發病到影像學檢查的時間等計量資料采用中位數(四分位間距)表示,性別等計數資料用頻數和率表示。
2 結果
本研究共納入134例溶栓醫生初步判斷為DWI陰性而未溶栓的疑似急性缺血性卒中患者,其中男性90例,女性44例,中位數年齡57歲(四分位數間距50~70),從發病到完成DWI檢查的中位數時間266.5 min(四分位數間距205.3~362.5)。這些患者中,腦血管病危險因素患病率:高血壓(67例,50.0%),糖尿病(16例,11.9%),脂代謝紊亂(31例,23.1%),冠狀動脈粥樣硬化性心臟病(12例,8.9%),心房顫動(0)、吸煙(17例,12.7%),飲酒(7例,5.2%),缺血性卒中(26例,19.4%),TIA(6例,4.5%)(表1)。
2.1 臨床表現 這些患者到達急診時NIHSS評分中位數2(四分位數間距1~3)(表2),可見DWI陰性主要見于小卒中患者。NIHSS異常項目最常見的是感覺53例(39.6%)、下肢運動41例(30.6%)、面癱38例(28.4%)、構音障礙32例(23.9%)、上肢運動26例(19.4%),而高級皮層功能、共濟運動和意識水平很少受累(表3)。
2.2 影像學表現和病因分析 33例患者住院進一步診治。有27例(81.8%)被診斷為缺血性卒中,另有6例(18.2%)診斷為其他疾病(表4)。27例診斷為缺血性卒中的住院患者中,9例(33.3%)經重新讀片后發現缺血灶,5例(18.5%)癥狀加重后復查出現缺血灶,1例(3.7%)未加重但復查出現缺血灶,1例(3.7%)癥狀加重后復查DWI仍無缺血灶但有可以解釋癥狀的MRA大血管閉塞/狹窄或PWI低灌注區,6例(22.2%)雖DWI陰性但MRA有可以解釋癥狀的大血管閉塞/狹窄或PWI有低灌注區,5例(18.5%)DWI陰性且未見大血管異常。診斷為缺血性卒中的27例患者,根據TOAST分型標準,15例為大動脈粥樣硬化(55.6%),11例為小動脈閉塞(40.7%),1例病因不明(3.7%)(表5)。

表1 134例患者的人口學特征
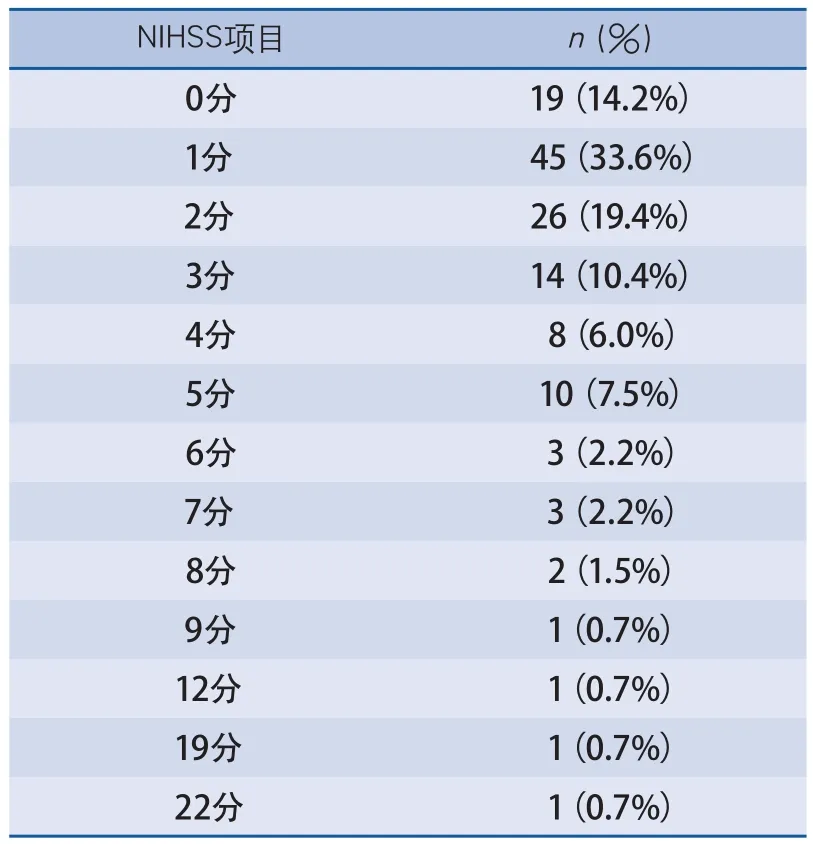
表2 134例患者的NIHSS評分分布
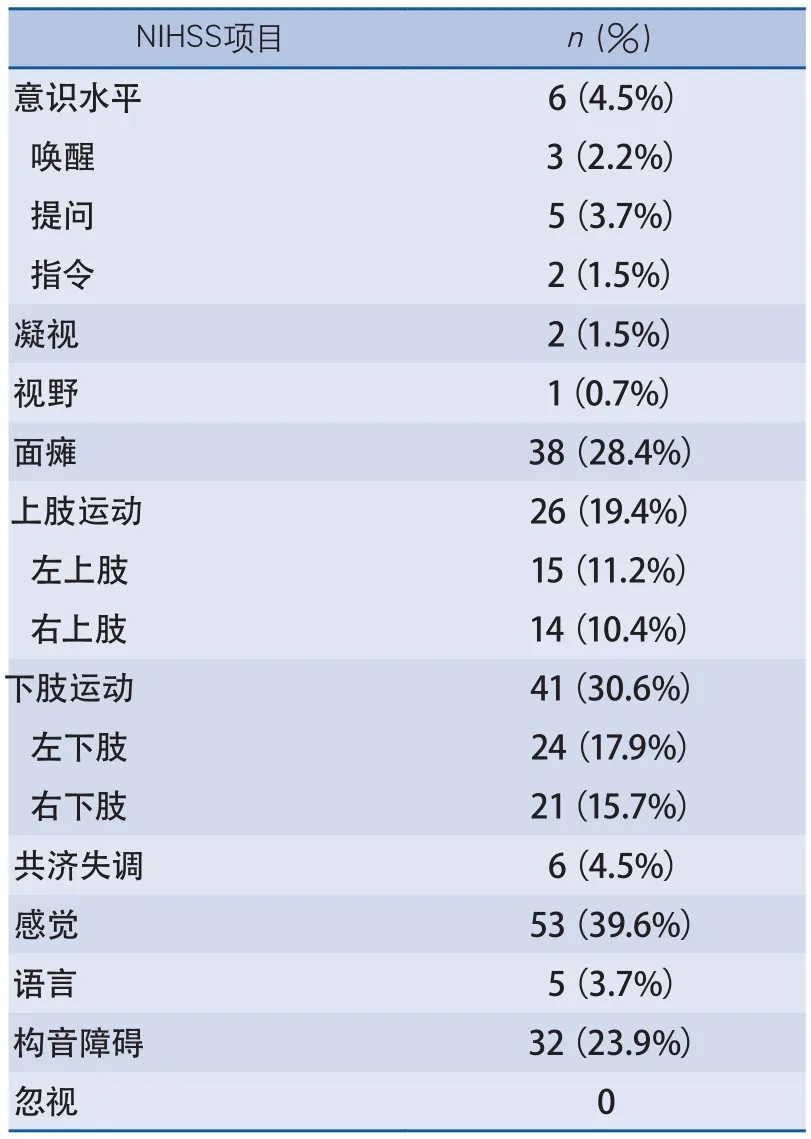
表3 134例患者的NIHSS異常項目

表4 33例住院患者的診斷
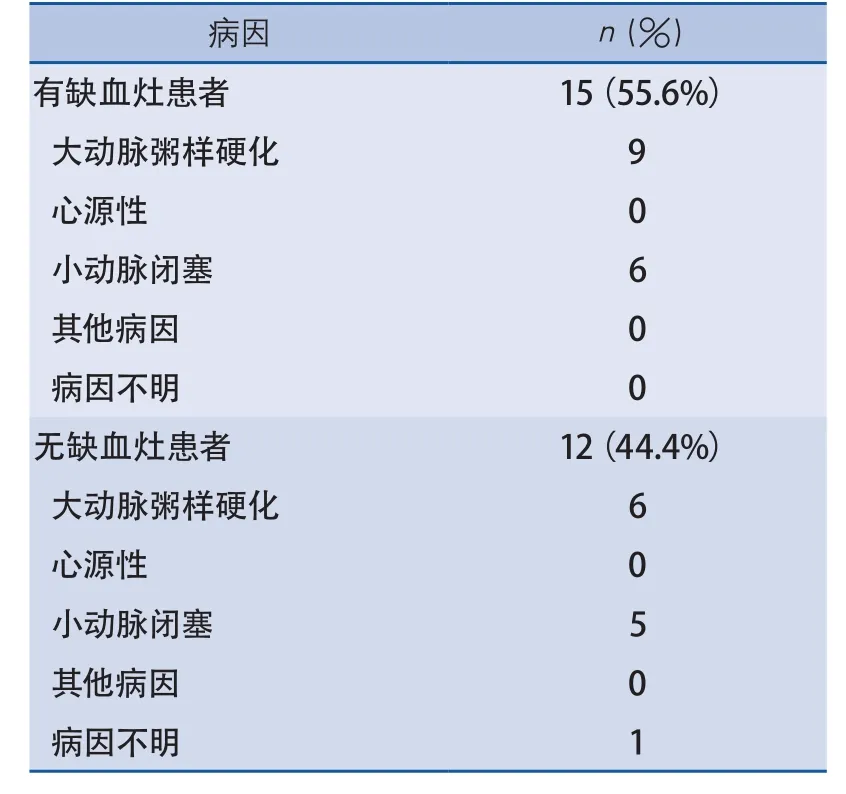
表5 27例診斷缺血性卒中的住院患者的病因
101例患者在急診治療后出院,其中80例(79.2%)DWI陰性且未見其他異常,5例(5.0%)經重新讀片后發現缺血灶,14例(13.9%)雖DWI陰性但MRA有可以解釋癥狀的大血管閉塞/狹窄或PWI低灌注區修正診斷為缺血性卒中,2例(2.0%)診斷為其他疾病(1例為海綿狀血管瘤,1例為頸椎病)。
2.3 預后 33例住院患者中,除1例(3.0%)患者出院時明顯殘疾外(mRS=4分),其余32例(97.0%)患者出院時結局良好(mRS=0~2分)。
3 討論
Eastwood等[5]研究發現,急性缺血性卒中病灶的DWI信號強度隨時間而演變。平均在卒中后40 h信號最強,至57 d恢復正常。本研究中,疑似急性缺血性卒中患者的DWI完成時間中位數約4.5 h。推遲DWI時間有可能獲得更高的DWI陽性率。本研究中也觀察到了類似病例。但是從溶栓治療的角度,推遲DWI時間會延誤溶栓。缺血性卒中超早期單獨DWI的敏感度可以達到92%,DWI聯合PWI可以將敏感度提高到97.5%[6]。這樣的敏感度可以保證溶栓獲益。
本研究中DWI陰性的疑似急性缺血性卒中患者,多見于中老年,且高血壓、糖尿病等腦血管病危險因素患病率高。這與常見的缺血性卒中好發年齡和危險因素分布一致[7]。
本研究中,DWI陰性的疑似急性缺血性卒中患者,NIHSS分值低,癥狀輕。最常見的異常項目是面部和肢體的感覺減退和無力,高級皮層功能損害少見。這提示缺血灶較小或是深部白質損害為主。本研究中住院的DWI陰性的急性缺血性卒中患者,TOAST病因分型顯示以大動脈粥樣硬化和小動脈閉塞為主。大動脈粥樣硬化引起低灌注,早期有側支代償的情況下首先損害皮層下白質和分水嶺區。而小動脈閉塞最容易損害基底節、丘腦、腦橋等部位,導致純運動性輕偏癱、純感覺性卒中、感覺運用性卒中等常見的腔隙綜合征。
在急診溶栓綠色通道中初步判斷為DWI陰性的疑似急性缺血性卒中患者,有一部分重新讀片發現病灶,這些病灶通常較小且顯影淺淡,提示溶栓醫生在閱讀DWI影像時要積累經驗,提高讀片能力。
DWI陰性的疑似急性缺血性卒中患者,溶栓醫生在考慮其他診斷的同時,應盡量避免延誤溶栓。DWI陰性的疑似急性缺血性卒中患者并非沒有不匹配,而是有可能存在完全不匹配[8-9],溶栓醫生更需要根據DWI-PWI不匹配[10]或臨床-影像不匹配[11]做出溶栓決策。在這些患者中,雖然DWI陰性,PWI[12]和MRA仍屬必要,可以篩選出一部分有明顯低灌注或大動脈粥樣硬化性閉塞/狹窄、加重風險大而適合溶栓的患者。如果臨床表現高度疑似急性缺血性卒中,即使DWI、PWI和MRA均正常,也不能輕易排除急性缺血性卒中[13],同樣有可能存在完全不匹配。
在本研究人群中沒有記錄到心房顫動病史,在住院患者的詳細檢查中未發現心源性栓塞證據,因此病因分型中未見到心源性栓塞。這提示心源性栓塞可能較少引起DWI陰性的急性缺血性卒中。
由于客觀條件所限,醫生在急診室難以給所有患者進行全面的評估以排除所有其他可能,這使得多數從急診出院的患者的缺血性卒中診斷停留于臨床診斷。臨床工作中無法給所有DWI陰性的疑似急性缺血性卒中患者多次復查MRI,這使醫生無法確切了解每一例DWI陰性的急性缺血性卒中患者的演變過程。這些問題有待在設計嚴謹的前瞻性試驗中得到闡明。
總之,DWI陰性的急性缺血性卒中,多數為小卒中。大動脈粥樣硬化性閉塞/狹窄和小動脈閉塞是主要病因。在急診溶栓綠色通道中,溶栓醫生初步判斷為DWI陰性的疑似急性缺血性卒中患者,存在讀片遺漏、顯影延遲的可能和病情加重的風險。
1 Lutsep HL, Albers GW, DeCrespigny A, et al. Clinical utility of diffusion-weighted magnetic resonance imaging in the assessment of ischemic stroke[J]. Ann Neurol, 1997, 41:574-580.
2 Brunser AM, Hoppe A, Illanes S, et al. Accuracy of diffusion-weighted imaging in the diagnosis of stroke in patients with suspected cerebral infarct[J]. Stroke,2013, 44:1169-1171.
3 Adams HJ, Bendixen BH, Kappelle LJ, et al. Classification of subtype of acute ischemic stroke. Definitions for use in a multicenter clinical trial. TOAST. Trial of Org 10172 in Acute Stroke Treatment[J]. Stroke, 1993, 24:35-41.
4 Ferguson GG, Eliasziw M, Barr HW, et al. The North American Symptomatic Carotid Endarterectomy Trial:surgical results in 1415 patients[J]. Stroke, 1999,30:1751-1758.
5 Eastwood JD, Engelter ST, MacFall JF, et al.Quantitative assessment of the time course of infarct signal intensity on diffusion-weighted images[J].AJNR Am J Neuroradiol, 2003, 24:680-687.
6 Simonsen CZ, Madsen MH, Schmitz ML, et al.Sensitivity of diffusion- and perfusion-weighted imaging for diagnosing acute ischemic stroke is 97.5%[J]. Stroke, 2015, 46:98-101.
7 Tsai CF, Anderson N, Thomas B, et al. Risk factors for ischemic stroke and its subtypes in Chinese vs.Caucasians:Systematic review and meta-analysis[J].Int J Stroke, 2015, 10:485-493.
8 Cho TH, Hermier M, Alawneh JA, et al. Total mismatch:negative diffusion-weighted imaging but extensive perfusion defect in acute stroke[J]. Stroke,2009, 40:3400-3402.
9 Kim JT, Park MS, Kim MK, et al. Minor stroke with total mismatch after acute MCA occlusion[J]. J Neuroimaging, 2011, 21:399-402.
10 Ogata T, Nagakane Y, Christensen S, et al. A topographic study of the evolution of the MR DWI/PWI mismatch pattern and its clinical impact:a study by the EPITHET and DEFUSE Investigators[J].Stroke, 2011, 42:1596-1601.
11 Deguchi I, Dembo T, Fukuoka T, et al. Magnetic resonance angiography-diffusion mismatch reflects diffusion-perfusion mismatch in patients with hyperacute cerebral infarction[J]. J Stroke Cerebrovasc Dis, 2013, 22:334-339.
12 Sunshine JL, Bambakidis N, Tarr RW, et al. Benefits of perfusion MR imaging relative to diffusion MR imaging in the diagnosis and treatment of hyperacute stroke[J]. AJNR Am J Neuroradiol, 2001, 22:915-921.
13 Doubal FN, Dennis MS, Wardlaw JM. Characteristics of patients with minor ischaemic strokes and negative MRI:a cross-sectional study[J]. J Neurol Neurosurg Psychiatry, 2011, 82:540-542.
【點睛】
通過回顧性分析提示彌散加權成像陰性的疑似急性缺血性卒中患者,大部分是小卒中,存在讀片遺漏、顯影延遲的可能和病情加重的風險。大動脈粥樣硬化性閉塞/狹窄和穿支閉塞是重要病因。

