神經內科住院患者醫院感染情況與危險因素分析
劉麗
神經內科住院患者醫院感染情況與危險因素分析
劉麗
目的 觀察神經內科住院患者醫院內感染發生情況, 分析引起感染發生的危險因素, 旨在為降低神經內科患者醫院內感染提供一定參考。方法 回顧性分析3469例神經內科住院患者臨床資料。結果 3469例患者發生醫院感染79例, 總感染率為2.28%;其中共發生感染98例次, 例次感染率為2.83%;最多的感染部位為下呼吸道, 占全部感染例次的48.98%(48例), 其次為泌尿道, 占全部感染例次的23.47%(23例)。79例患者中共分離出病原菌37株, 其中最常見的為鮑曼不動桿菌,占21.62%(8株), 其次為大腸埃希菌, 占13.51%(5株)。神經內科住院患者醫院內感染發生的危險因素主要為年齡(>60歲)、住院天數(>7 d)、意識狀況等。結論 神經內科住院患者發生醫院內感染的機率較高, 主要為下呼吸道革蘭陰性菌感染;高齡、意識障礙、長期臥床、住院時間長、侵入性操作以及合并其他慢性疾病等與感染發生密切相關。
神經內科;醫院感染;危險因素
一直以來人們對神經內科本身疾病研究較多, 但無論是腦缺血性疾病還是腦出血、周圍神經損傷等患者, 住院時間均較長, 尤其是病情較重、意識障礙、長期臥床者時間會更長, 而且, 住院治療期間侵入性操作也較多, 這就使得院內感染機會增加;這不僅會使患者病情加重, 影響治療效果, 嚴重時甚至導致患者死亡[1]。為了解神經內科住院患者醫院感染發生相關危險因素, 以便采取有效的預防和控制措施, 作者對3469例神經內科住院患者臨床資料進行了回顧性分析, 現報告如下。
1 資料與方法
1.1 一般資料 3469例均為本院神經內科2007年1月~2014年6月收治的患者。其中男1693例, 女1776例;年齡12~91歲, 平均年齡(61.7±3.4)歲;住院天數7~15 d,平均住院天數(8.6±2.7)d。所有患者診斷均參照原衛生部(現衛計委)2001年《醫院感染診斷標準》[1,2]。
1.2 統計學方法 采用SPSS15.0軟件進行數據分析。計量資料用均數±標準差( x-±s)表示, 用t檢驗;計數資料用χ2檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 感染情況 3469例患者發生醫院感染79例, 總感染率為2.28%;其中共發生感染98例次, 例次感染率為2.83%;發生感染的79例患者中, 腦出血20例, 腦缺血性疾病19例, 腦膜腦炎16例, 脊髓炎癥9例, 其他疾病15例;最容易發生感染的部位為下呼吸道, 占全部感染例次的48.98%(48例), 其次為泌尿道, 占全部感染例次的23.47%(23例);詳細情況見表1。
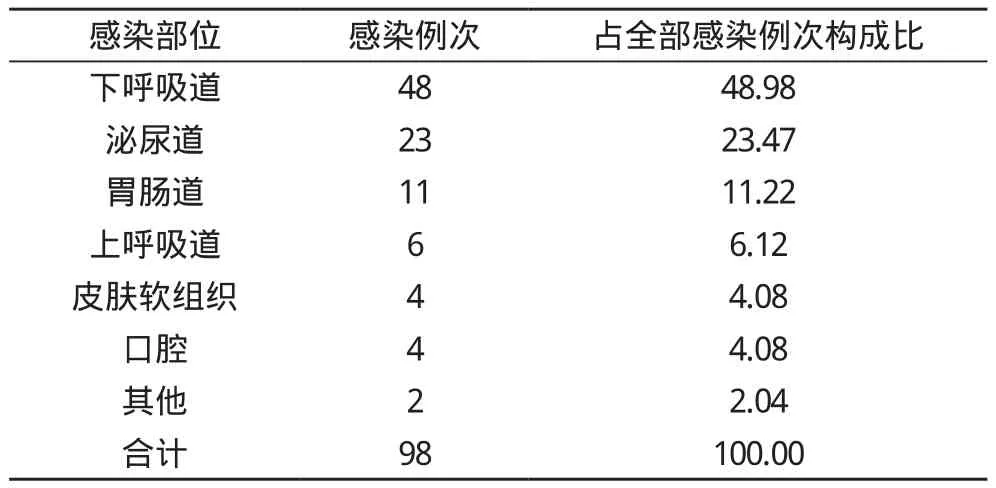
表1 神經內科住院患者院內感染情況(n, %)
2.2 病原菌檢測結果 98例次感染患者中共分離出病原菌49株, 主要是革蘭陰性桿菌, 共31例, 占63.27%;檢出真菌9例, 占22.49%;革蘭陰性菌中最常見的為鮑曼不動桿菌, 共11株, 占檢出病原菌的22.45%, 其次為大腸埃希菌, 共6株, 占12.24%。
2.3 危險因素分析 對79例醫院感染患者進行分析, 結果顯示, 年齡>60歲、合并有其他慢性基礎疾病、意識障礙、長期臥床、住院時間長、侵入性操作是神經內科患者醫院感染的危險因素。見表2。
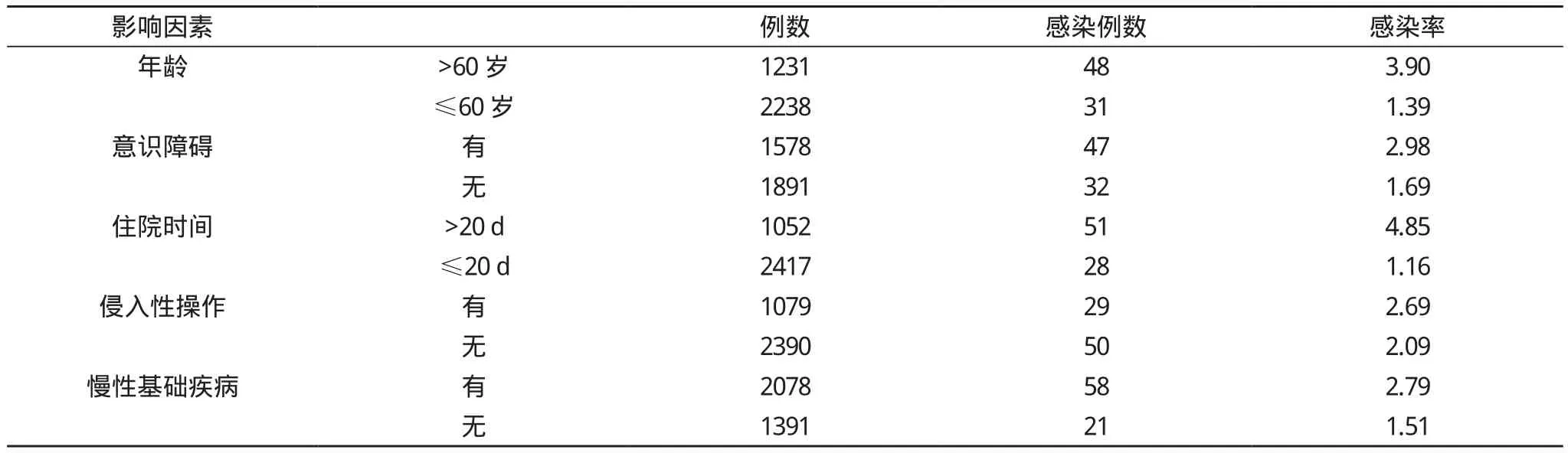
表2 79例醫院內感染相關危險因素(n, %)
3 討論
神經內科患者多為顱腦外傷、感染、出血等疾病, 患者入院時部分已為昏迷狀態, 住院治療時間一般較長, 而且老年人偏多, 因而發生院內感染的機會較高。感染將給患者原有疾病的治療增加難度, 或者帶來嚴重后果, 同時,也使得患者治療時間、治療成本增加。因而, 探索神經內科住院患者院內感染的規律, 進而積極防治感染具有積極意義。
本組3469例住院患者中有79例發生醫院感染;其中腦出血20例, 腦缺血性疾病19例, 腦膜腦炎16例, 脊髓炎癥9例, 其他疾病15例;腦出血、腦缺血性疾病患者住院后易發生感染, 提示感染可能與患者腦組織缺血、出血后肢體功能障礙有關。79例患者共98例次感染, 最常見的感染部位為下呼吸道[2], 占全部感染例次的48.98%, 其次為泌尿道, 占全部感染例次的23.47%;其他容易發生感染的部位有胃腸道、上呼吸道及皮膚軟組織、口腔等。本組結果還提示引起感染的最常見病原菌為革蘭陰性桿菌, 尤其是鮑曼不動桿菌和大腸埃希菌;另外, 本組檢查結果提示,真菌感染也不容忽視[3]。做為一名神經內科醫務人員, 熟悉常見的能引起感染的疾病及常見部位, 診療過程中給予足夠的關注, 如做好呼吸道管理、導尿管護理及口腔護理等, 也許對減輕神經內科住院患者感染有一定的幫助。
對引起本組患者感染的危險因素進行分析, 結果顯示,年齡偏大、合并其他基礎疾病、住院時間長、治療期間有侵入性操作以及患者住院期間有意識障礙者發生感染的機率較高[4]。高齡患者生理防御機能減退, 因而容易出現感染;患者意識障礙后機體移動困難, 防御機能也出現相應減退,因而發生感染機率較無意識障礙者增高;值得關注的是,隨著醫療技術的發展, “微創”技術在醫療實踐中得到較廣泛的使用, 這也使得患者機體受到微生物入侵的機會也相應的增高, 這可能也是近年來院內感染較高的重要因素。
綜上所述, 為降低神經內科住院患者院內感染發生,應注意以下幾點:①加強管理, 嚴格規范操作;同時, 加強陪護人員管理, 減少因人員流動過頻而導致的感染或感染機會增加。②積極治療原發病和合并癥, 盡可能縮短住院時間。③減少侵入性操作, 加強各種治療管道管理。④加強護理, 減少肺淤血以及褥瘡發生。⑤感染一旦發生,積極抗感染治療, 有條件的可做細菌培養, 采用敏感藥物治療[3]。
[1] 粟玉芳, 唐玉梅, 歐麗梅.神經內科住院患者醫院感染情況與危險因素分析.應用預防醫學, 2014, 20(1):19-21.
[2] 周素靜, 雷俊香, 王向陽.神經內科下呼吸道感染危險因素分析.中華醫院感染學雜志, 2007, 17(1):38-39.
[3] 李新滿.80 例神經內科住院患者感染的臨床特點及相關因素.中國實用醫藥, 2014, 9(9):179-180.
465350 河南省商城縣人民醫院內一科

