內鏡黏膜下層剝離術治療胃腸道間質瘤26例臨床報告
蔣小猛,徐岷,魏金文,王曉燕,張尤歷,陳萍,徐美東
(1.江蘇大學附屬醫院消化科,江蘇鎮江212001;2.復旦大學附屬中山醫院普外科,上海200032)
胃腸道間質瘤(gastrointestinal stromal tumors,GIST)是一類較為罕見的間葉源性腫瘤,于1983年首次作為一類具有獨立病理特征的腫瘤被人們認識。傳統的放化療對GIST患者幾乎無效,手術切除成為治療的主要手段[1]。但手術創傷大,術后恢復慢,特別是對于一些直徑較小的腫瘤,外科手術已漸漸失去優勢。內鏡下黏膜下層剝離術(endoscopic submucosal dissection,ESD)可以對病變進行整塊切除,具有更高的根治切除率,而且能夠最小化切除部位,從而提高患者的生活質量,目前越來越多被用于胃腸道早期腫瘤的治療[2]。我們應用內鏡下黏膜下層剝離術治療胃腸道黏膜下隆起性病變,特別是胃腸道間質瘤,取得了較好的療效,現報告如下。
1 對象與方法
1.1 一般資料
收集2009年6月至2012年7月間江蘇大學附屬醫院經常規內鏡檢查發現的黏膜下腫瘤患者共26例臨床資料。其中男17例,女9例;年齡31~74(平均50.81±11.97)歲。所有患者均行超聲內鏡(endoscopic ultrasonography,EUS)檢查,對確定腫瘤來源于固有肌層、初步診斷為GIST的患者進行ESD治療。患者主要臨床癥狀為上腹不適、隱痛(16例),黑便(2例),吞咽困難及胸骨后不適(2例),腹瀉(1例),體檢發現5例。腫瘤直徑0.5~4.0(平均2.07±1.10)cm。腫瘤位于食管 7例、胃底 10例、胃體5例、胃竇3例、直腸1例。25例為單發腫瘤,1例為胃底兩個相鄰腫瘤。所有患者術前檢查血常規、凝血常規、肝腎功能、心電圖等無明顯異常,術前1周內未服用阿司匹林及氯吡格雷等抗凝藥物。術前告知手術風險及收益,簽署知情同意書。
1.2 手術器械
GIF-H260電子胃鏡、CF-Q260電子腸鏡、黏膜下注射針、黏膜下剝離刀(KD-630L Flex刀、KD-620LR Hook刀、KB-611L IT刀)、D201系列透明帽、HX-610-135內鏡鈦夾(奧林巴斯公司,日本);ICC 200高頻電切裝置及APC300氬氣發生器(ERBE公司,德國)。
1.3 ESD 方法
1.3.1 一般處理 患者的所有操作在手術室進行。靜脈注射丙泊酚誘導麻醉。上消化道手術患者常規行氣管插管。
1.3.2 ESD主要步驟 ① 標記:在隆起病灶邊緣外約0.5 cm處進行電凝標記;② 黏膜下注射:將5 mL靛胭脂、1 mL腎上腺素及100 mL生理鹽水配成的混合溶液于隆起病灶邊緣標記點外側進行多點黏膜下注射,使得病灶充分隆起;③預切開:沿病灶邊緣標記點預切開黏膜,以便充分顯示黏膜下病變,利于進一步剝離腫瘤;④ 剝離病變:用IT刀或Flex刀切開黏膜下層,顯露固有肌層病變后,于病灶邊緣對病變進行完整剝離,對較大病變,特別是直徑大于3 cm的病灶,在剝離近結束時,采用圈套器于病變根部圈套病變進行完整電切;⑤創面處理:切除過程中及切除結束后,對創面顯露的小血管及時應用氬離子血漿凝固術(argon plasm coagulation,APC)進行預防性止血。對術中發生的穿孔或切除后病變薄弱處采用鈦夾封閉。⑥標本處理:大頭針固定切除標本于平板上,10%中性甲醛液浸泡送病理科檢查。同時做波形蛋白、CD34、CD117、平滑肌肌動蛋白等免疫組化染色。見圖1。
1.3.3 ESD術后處理 術后第1天禁食禁飲,靜脈補充水、電解質及能量,常規使用抗生素及止血藥物。觀察生命體征、消化道出血及腹痛、腹脹等情況。留置胃管者觀察胃管引流液體量及顏色。如無異常,第2天可進食流質,第3天進食軟食。術后3~6個月復查胃腸鏡了解創面愈合情況。
2 結果
ESD手術時間(自黏膜下注射至完全剝離病變為止)為30~150 min,平均(59.62 ±28.18)min。27個瘤體,成功切除26個(96.30%)。22例(84.62%)瘤體一次性完整剝離。3例(11.54%)因腫瘤瘤體大于3 cm,且位置較深,未能保持瘤體完整剝離,1例(3.85%)因胃底有兩個相鄰病變,故先剝離較大病變,3月后在外院再次行ESD術摘除小病變。
ESD操作過程中,創面均有少量出血,平均出血量不超過50 mL,操作過程中見到出血及顯露的血管時,使用切開刀電凝、APC或鈦夾止血,ESD術后無持續活動性及遲發性出血。
2例(7.69%)胃底瘤體直徑大于3 cm的黏膜下病灶剝離過程中發生穿孔,穿孔大小約0.4~0.8 cm,均應用多枚鈦夾成功封閉裂孔。術后給予胃腸減壓、半臥位、營養支持及防治感染等治療,未轉外科開腹手術。其余術后并發癥主要表現為發熱4例、咽喉部不適2例、上腹部隱痛2例、胸骨后痛2例、肺部感染1例。
26例術前診斷為間質瘤的黏膜下病灶,術后病理及免疫組化確定間質瘤診斷的為17例,其他診斷為平滑肌瘤7例(5例位于食管,2例位于胃部),胃異位胰腺1例,胃血管球瘤1例。17例間質瘤中,良性間質瘤14例(胃部13例),食管及胃潛在惡性間質瘤各1例,直腸惡性間質瘤1例。
全組患者術后住院時間2~8 d,平均(4.15±1.71)d。術后隨訪期 9~46月,平均(27.73±12.16)月。1例直腸惡性間質瘤患者ESD術后轉外科進一步手術。2例潛在惡性間質瘤患者未口服化療藥物。3個月及6個月胃鏡及超聲胃鏡檢查未提示腫瘤殘留及復發。
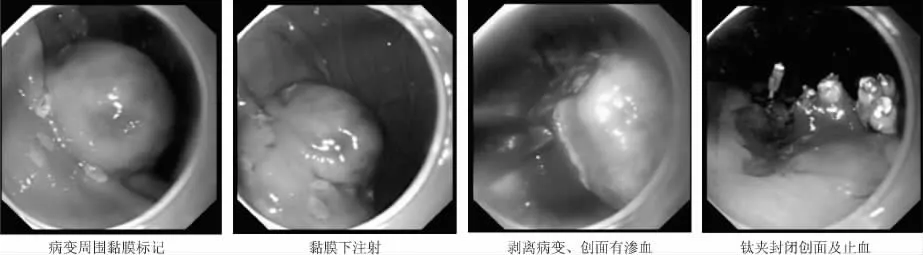
圖1 ESD切除胃體胃腸道間質瘤過程
3 討論
胃腸道間質瘤起源于胃腸道Cajal間質細胞或其共同干細胞,年發病率約1/100 000,無癥狀間質瘤可能更為普遍[3]。本組病例中,平時沒有癥狀,因為體檢發現的間質瘤占到了19.23%(5/26),提示無癥狀間質瘤可能發病率更高。間質瘤最常發生于胃(55%~60%),其次小腸(30%),十二指腸(5%),結直腸(5%),食管、闌尾、膽囊及胃腸外器官較罕見。本組病例中,發生于胃部的間質瘤占到了69.23%(18/26),符合GIST好發于胃的特點。但是通常認為,不論大小及發生部位,GIST都具有潛在惡性,因此對于直徑大于2 cm的局限性的間質瘤,手術是首選治療方案[4]。對于直徑小于2 cm的黏膜下隆起性病變,手術非首選,需要進一步確定是否是間質瘤[5]。間質瘤一旦確診,即使病灶很小,也需要完整切除病變,減少腫瘤生長及轉移的可能性,術后應進一步進行病理分析評估危險分層。ESD作為早期胃癌的標準治療方案已經被廣泛接受[6],隨著內鏡器械及內鏡技術的進一步發展,近年來其在治療胃腸道黏膜下隆起性病變中逐漸得到廣泛的應用,手術切除成功率可達90%[7]。ESD治療GIST的主要適應證:瘤體直徑小于5 cm;輔助檢查提示邊界清楚、質地均勻;無消化道外侵犯和腹腔轉移征象。
本組病例中,腫瘤成功切除率為96.30%(26/27),腫瘤一次性完整切除率為84.62%(22/26),腫瘤未能一次性完整切除的原因主要發生在腫瘤較大(直徑大于3 cm)、位置較深(向下潛伏生長)及腫瘤多發(2個或2個以上)病例。手術時間平均(59.62 ±28.18)min,主要與腫瘤部位和腫瘤大小有關。一般位于胃底,特別是靠近賁門的腫瘤手術難度較大,手術時間會延長。其他手術難度較大的部位有胃體小彎側后壁、胃竇后壁及胃角。內鏡前端置透明膜,操作過程中使用負壓吸引進行鈍性分離可使操作更便利,縮短手術時間。手術過程中有少量出血,為減少出血及防止術后出血,應采取預防性的止血措施,對于創面顯露的小血管,即使無出血,也要及時使用APC或電凝止血。手術結束時充分觀察創面,對薄弱創面使用鈦夾加固。相對于ESD治療早期胃癌4%的穿孔率,有文章報道ESD治療間質瘤的穿孔率為28%[8],高穿孔率限制了ESD治療GIST的應用。充分的黏膜下注射使黏膜下病變充分抬舉及在切除過程中及時或多次進行黏膜下注射,可能有助于防止切除過深,從而減少穿孔的發生。即使發生穿孔,由于術前患者多禁食及經過腸道準備,穿孔引起的腹膜炎體征比較輕,鈦夾封閉穿孔后,氣腹可很快吸收。對于腹腔內游離氣體過多,腹壓較高,影響呼吸者,可于上腹部用20G穿刺針排氣減壓。本組病例穿孔發生率7.69%,均內科保守治療成功,未轉外科手術。
常規內鏡活檢診斷GIST較為困難。超聲內鏡提示來源于固有肌層的低回聲腫瘤有助于間質瘤的診斷,診斷正確率可高達91.7%[9]。對比本組ESD手術前后標本,超聲內鏡診斷正確率為65.38%(17/26),對ESD完整切除標本進行病理學檢查,有助于進一步確定GIST的診斷,并可以進行腫瘤惡性生物學行為判斷。GIST術后,仍有潛在的復發轉移可能,因此對ESD術后患者,必須進行隨訪及復查。特別是對腫瘤未能一次性完整剝離、創面有腫瘤殘留及病理檢查提示惡性或潛在惡性的GIST。隨訪復查可采用胃腸鏡及超聲胃鏡檢查。本組病例中,術后隨訪期9~46個月(平均27.73月),未提示腫瘤殘留及復發,其中包括3例未能一次性切除病例及3例惡性及潛在惡性GIST患者。
總之,ESD治療GIST近期療效安全、可靠,病變可以被完整切除并提供詳細的病理學診斷資料,無嚴重手術相關并發癥。但由于病例數較少,隨訪期較短,其治療GIST的遠期療效需要進一步隨訪觀察。
[1] 梁建芳,鄭繪霞,肖虹,等.胃腸間質瘤病理診斷新進展[J].世界華人消化雜志,2010,18(1):58-64.
[2] Park YM,Cho E,Kang HY,et al.The effectiveness and safety of endoscopic submucosal dissection compared with endoscopic mucosal resection for early gastric cancer:a systematic review and metaanalysis[J].Surg Endosc,2011,25(8):2666-2677.
[3] Agaimy A,Dirnhofer S,Wünsch PH,et al.Multiple sporadic gastrointestinal stromal tumors(GISTs)of the proximal stomach are caused by different somatic KIT mutations suggesting a field effect[J].Am J Surg Pathol,2008,32(10):1553-1559.
[4] Kong SH,Yang HK.Surgical treatment of gastric gastrointestinal stromal tumor[J].J Gastric Cancer,2013,13(1):3-18.
[5] Valad a?o M,Linhares E,The role of the surgeon in the management of GIST[J].Rev Col Bras Cir,2009,36(3):261-265.
[6] Choi MH,Hong SJ,Han JP,et al.Therapeutic outcomes of endoscopic submucosal dissection in undifferentiatedtype early gastric cancer[J].Korean J Gastroenterol,2013,61(4):196-202.
[7] Catalano F,Rodella L,Lombardo F,et al.Endoscopic submucosal dissection in the treatment of gastric submucosal tumors:results from a retrospective cohort study[J].Gastric Cancer,2013,16(4):563-570.
[8] Bai J,Wang Y,Guo H,Zhang P,et al.Endoscopic resection of small gastrointestinal stromal tumors[J].Dig Dis Sci,2010,55(7):1950-1954.
[9] Ito H,Inoue H,Ryozawa S,et al.Fine-needle aspiration biopsy and endoscopic ultrasound for pretreatment pathological diagnosis of gastric gastrointestinal stromal tumors[J].Gastroenterol Res Pract,2012,2012(9):1-6.

