替代療法對甲減患者血脂的影響分析
劉春艷
甲減是機體內甲狀腺激素不足或缺乏或對其不反應致機體代謝活動下降而導致的內分泌病癥, 患者甲狀腺激素生成緩慢, 從而導致患者出現一系列生理反應, 此病臨床癥狀無特異性, 因此易被忽視。疾病進展可導致心包積液、冠心病等心腦血管疾病及精神障礙等, 臨床研究顯示血脂與心腦血管疾病的生成與進展有著直接關系。為對替代療法對甲減患者血脂的影響進行分析, 作者對吉林省人民醫院收治的55例甲減患者治療前后血脂情況及甲狀腺功能進行測定, 并與本院體檢50名健康體檢者進行比較, 研究結果具體如下。
1 資料與方法
1.1 一般資料 本院自2010年5月~2012年5月收治的55例甲狀腺功能減退(甲減)患者, 男32例, 女23例, 年齡23~59歲, 平均年齡(36.8±3.5)歲, 病程。患者入院均經甲狀腺吸碘率試驗及甲狀腺功能檢測, 并參考《實用內科學》中關于甲減的診斷標準。其中原發性甲減22例, 同位素治療后甲減9例, 藥物性甲減13例, 甲亢手術治療后甲減11例。選取同期門診健康體檢者50名作為參考組, 男30例, 女20例, 年齡20~60歲, 平均(37.2±4.1)歲。
1.2 方法 兩組研究者均在晨起空腹狀態下采集靜脈血,采用OLYMPUS-2700全自動生化分析(日本)對患者甘油三酯(TG)、總膽固醇(TC)、低密度脂蛋白膽固醇(LDL-c)進行觀察分析。給予觀察組患者優甲樂25~75 μg治療, 1次/d。間隔10 d根據患者臨床表現與甲狀腺功能化驗結果對劑量進行調整, 直至患者血清甲狀腺激素水平基本接近正常范圍。
1.3 統計學方法 本次研究所有患者的臨床資料均采用SPSS18.0統計學軟件處理, 計量資料采用均數加減標準差表示(±s), 計數資料采用t檢驗, 組間對比采用χ2檢驗,P<0.05為差異具有統計學意義。
2 結果
治療前兩組患者TG、TC及LDL-c指標均明顯高于參考組, P<0.05;治療后兩組研究者上述觀察指標差異無統計學意義, P>0.05;治療前后觀察組患者上述指標差異有統計學意義P<0.05,具體如表1所示。
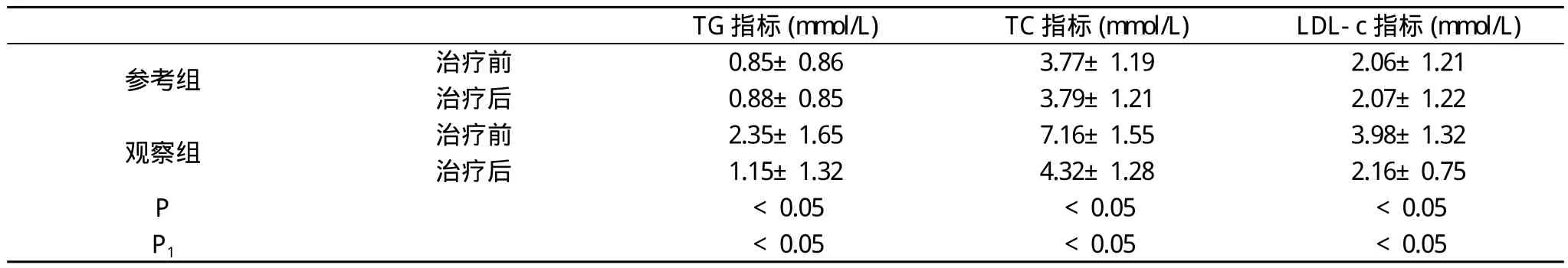
表1 兩組患者治療前及觀察組治療后各血脂指標對比
3 討論
甲狀腺激素能夠促進機體新陳代謝與機體發育, 對神經系統產生興奮作用, 同時能夠調節蛋白質、脂肪與糖等。甲狀腺功能減退患者甲狀腺缺乏、不足, 導致患者出現嗜睡、少汗、反應遲鈍、納差、浮腫、怕冷等臨床癥狀。臨床認為血脂代謝與甲狀腺疾功能減退有著直接關系, 本次研究結果顯示, 觀察組患者的各項血脂指標均明顯高于參考組, 說明甲狀腺對血脂代謝有著重要影響, 臨床研究顯示, 甲狀腺激素能夠促進TC的降解與合成, 而且降解作用明顯大于促進合成作用。甲減患者機體內LDL升高, 肝臟內膽固醇轉變為膽酸明顯減少, 血漿內TC升高。甲狀腺激素對脂肪細胞LDL-c具有抑制作用, 能夠導致甲減患者機體內血漿的LDL-c水平明顯升高。甲狀腺激素亦可抑制TG合成, 導致組織對其他脂解激素敏感性降低, 從而刺激脂肪酸的釋放,提高TG清除率。替代療法能夠上調LDL-c受體表達, 從而促進LDL-c的降解, 刺激膽固醇轉變為膽酸。本次研究中,觀察組患者經過替代療法, 治療后TG、TC及LDL-c水平均有明顯改善, P<0.05;與參考組研究者的各項指標差異無統計學意義, P>0.05, 表明甲狀腺素替代治療能夠有效逆轉甲狀腺功能減退引起的血脂水平異常, 有助于促進患者康復。
總之, 相較正常人群, 甲減患者血清血脂存在明顯異常,通過替代療法能夠有效改善TG、TC及LDL-c水平, 從而緩解其臨床癥狀, 抑制病情, 促進患者康復, 值得推廣使用。
[1]肖紅梅.探討老年甲減患者的臨床表現、治療及療效.健康必讀雜志, 2012,11(11):353.
[2]項瑩,孫玉倩,傅雪蓮,等.甲狀腺功能減退患者替代療法治療前后甲狀腺功能及血脂和血液流變學變化.中國地方病學雜志, 2005,24(04):434-436.
[3]劉玉波.替代療法對甲減患者血脂及心肌酶譜的影響.山東醫藥, 2010,50(06):56-57.
[4]曲華,溫鳳萍.甲狀腺功能減退癥患者激素替代治療前后脂代謝水平觀察.中國醫藥導報, 2009,6(22):48-49.

