乳腺神經內分泌癌的MRI征象
孫琨 嚴福華 柴維敏 陳克敏 賀娜英
上海交通大學醫學院附屬瑞金醫院放射科,上海 200025
乳腺原發性神經內分泌癌是一組形態學與發生在胃腸道和肺部的神經內分泌腫瘤相同的腫瘤,50%以上的癌細胞表達神經內分泌標記。乳腺原發性神經內分泌癌占乳腺癌總數的2%~5%[1]。大多數患者年齡60~70歲,臨床表現與其他乳腺癌沒有明顯差別,通常表現為可觸及的結節。
2012版世界衛生組織(Worldhealth Organization,WHO)對乳腺神經內分泌腫瘤進行了重新分類,將其分為三大類:①高分化神經內分泌腫瘤;②神經內分泌癌,低分化/小細胞癌;③乳腺浸潤性癌伴神經內分泌分化。目前,國內外已有不少文獻對神經內分泌癌的病理學形態、免疫組化、X線及超聲表現進行研究[2-7],但少有文獻報道乳腺神經內分泌癌的MRI表現。筆者在工作中發現乳腺神經內分泌癌的MRI表現具有一定的特征性。本文主要對前兩大類的MRI征象進行研究,不包括乳腺浸潤性癌伴神經內分泌分化。
1 資料和方法
1.1 臨床資料
收集本院2010年6月—2013年4月經手術和病理證實為乳腺神經內分泌癌的8例患者資料,均為女性,年齡30~57歲,平均年齡48.63歲。7例患者臨床表現為乳房腫塊、1例患者表現為乳頭溢血。病程7 d~1年,8例患者均無明顯高危因素。左乳病變7例、右乳病變1例。3例為多發病灶,其中1例為雙乳多發腫塊、2例為單乳多發腫塊;5例為單發腫塊。1例行象限切除術、1例行單純腫塊切除術、6例行改良根治術。
1.2 影像學檢查
采用乳腺專用磁共振(dedicated breast magnetic resonance imaging, DBMRI)(Aurora公司)及乳腺專用線圈掃描,層厚1.1 mm或1.4 mm。采用螺旋掃描脂肪抑制技術進行軸位平掃及動態增強共掃描5期,注射對比劑后90 s行第1期增強掃描,第2~4期增強掃描時間間隔均為180 s,單期掃描層數為160層。對比劑為釓噴酸葡胺(gadolinium diethylenetriamine-pentaacid,Gd-DTPA)(Magnevist公司),注射劑量為0.2 mmol/kg體重。
1.3 圖像分析
DBMRI 圖像后處理在Aurora 后處理工作站完成,可自動獲取剪影圖像、偽彩圖像、制作時間-信號強度曲線(time-density curve,TIC)及峰值強化百分比;同時,選取任意期相行多平面重組(multiplanar reformation,MPR),在同一界面同時觀察矢狀位、冠狀位及軸位圖像。對病灶的評估采用美國放射學會乳腺影像報告和數據系統(Breast Imaging Reporting And Data System,BI-RADS)標準。
2 結果
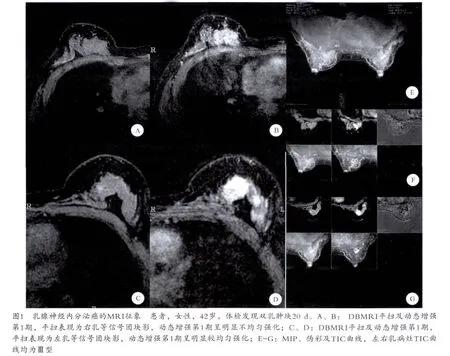
8例患者,病變位于外上象限者2例、外下象限者2例、乳暈后區者3例、內上象限者1例。腫塊最大徑為0.5~4.2 cm。平掃表現:單發結節或腫塊(5例)(圖1),卵圓形團塊(6例),邊界清楚(6例)。增強掃描:時間-信號曲線呈流出型(7例);峰值強化率>90%(7例),平均111%;平均最大徑為2.22 cm。伴隨征象:導管擴張(2例),腋下淋巴結轉移(1例)。對病灶術前分級,1例為BI-RADS 4B類;2例為BI-RADS 4C類;5例為BI-RADS 5類。
3 討論
乳腺神經內分泌癌較罕見,腫瘤細胞中多含有嗜銀顆粒,且神經內分泌標記陽性表達。國內外不少研究提示組織學分級是判斷預后的重要指標[6],也有研究表明45%的乳腺神經內分泌癌為高分化腫瘤,40%為中度分化,只有15%為低分化,小細胞癌作為未分化癌考慮,黏液分化是一個良好的預后指標。因此,2012版WHO乳腺腫瘤新標準在2003版基礎上進行了修正。
本組8例乳腺神經內分泌癌的MRI表現主要為單發病灶、均勻腫塊樣強化、流出型曲線、峰值強化率>90%。與發生于胃腸道的神經內分泌腫瘤的影像學表現類似,病灶的MRI表現主要與病灶的病理學特征密切相關。因神經內分泌癌的腫瘤細胞多形成腺泡狀及實性的細胞巢結構,似有包膜與周圍組織分界,所以腫瘤結構多較密實,少見液化壞死。因有假包膜形成,腫瘤多與乳腺實質分界清楚。因為腫瘤細胞50%以上表達神經內分泌標記,故腫瘤實性成分多在早期強化明顯,強化峰值多出現于動態增強第1期,時間-信號曲線多呈流出型。本組病例的MRI表現與Guhan-Bilgen等[7]研究的類似。
國內外已有不少文獻對乳腺神經內分泌癌的X線及超聲表現進行了研究。程玉書等[8]發現,不伴鈣化的類圓形腫塊影及不規則致密影是乳腺神經內分泌癌最常見的X線表現,而超聲以低回聲腫塊多見。
乳腺神經內分泌癌需與浸潤性導管癌及浸潤性小葉癌鑒別。乳腺神經內分泌癌腫塊即使最大徑達到5 cm,也少有液化壞死,這點與浸潤性導管癌不同。乳腺神經內分泌癌因有假包膜、而與乳腺實質分界清楚,這與浸潤性導管癌的浸潤性生長特性不同,可用于鑒別診斷。乳腺神經內分泌癌與乳腺浸潤性小葉癌的影像學表現存在一定重疊,免疫組化可助鑒別。
筆者雖收集了本院3年內所有乳腺神經內分泌癌患者的MRI資料,但只有8例,可能對征象的分析有一定的局限性,仍需擴大樣本量進行統計學分析。
[1]TAVASSOLI FA, DEVILE P.WHO classification of tumors, pathology and genetics of the breast and female organs [M].Lyon: IARC Press, 2012: 32-34.
[2]皋嵐湘, 劉光, 李琳, 等.乳腺神經內分泌癌的病理形態和亞型 [J].中華病理學雜志, 2012, 9(1): 904-909.
[3]李瓊, 王虹, 包蕓, 等.乳腺神經內分泌癌35例臨床病理分析 [J].復旦大學學報, 2008, 3(2): 247-251.
[4]SAPINO A, RIGHI L, CASSONI P, et al.Expression of apocrine differentiation markers in neuroendocrine breast carcinoma of aged women [J].Mod Pathol, 2001, 14(8):768-776.
[5]WEI B, DING T, XING Y, et al.Invasive neuroendocrine carcinoma of the breast: a distinctive subtype of aggressive mammarycarcinoma[J].Cancer, 2010,116(19):4463-4473.
[6]SAEEDA,REHMANA,ZAIDISA,etal.Neuroendocrine carcinoma of breast [J].J Coll Physicians Surg Pak, 2011, 21(6): 371-373.
[7]GUHAN-BILGENI,ZEKIOGLUO, USTUN E E,et al.Neuroendocrine differentiated breast carcinoma: imaging features correlated with clinical and histopathological findings[J].Eur Radiol, 2003, 13(4):788-793.
[8]程玉書, 周正榮, 楊文濤, 等.乳腺神經內分泌癌的影像學表現和臨床病理特征 [J].中華腫瘤雜志, 2012, 23(4):917-922.

