經臍單孔與三孔腹腔鏡膽囊切除術的對比研究
牛錦全
(陜西省第二人民醫院,陜西 西安,710005)
腹腔鏡膽囊切除術(laparoscopic cholecystectomy,LC)已成為治療膽囊良性疾病的首選術式。為追求腹部更小創傷及無瘢痕的目的,LC已由最初的四孔法、三孔法、二孔法逐漸演變為目前的單孔法。經臍單孔腹腔鏡膽囊切除術(transumbilical single port laparoscopic cholecystectomy,TUSPLC)[1]是微創與美容的完美結合,發展迅速,深受患者歡迎。本研究收集2009年4月至2012年5月陜西省第二人民醫院肝膽普外科開展的400例TUSPLC,隨機抽取100例作為A組;同時隨機抽取同一時間段內100常規三孔法LC作為B組,采用回顧性病例對照研究方法,對兩組相關指標進行對比分析,現報道如下。
1 資料與方法
1.1 臨床資料 2009年4月至2012年5月陜西省第二人民醫院肝膽普外科共完成400例TUSPLC,常規三孔法LC 1 150例,手術均獲成功,分別從兩種術式中隨機抽取100例患者進行對比分析。TUSPLC組(A組)中男37例,女63例,平均(39.96±7.63)歲,BMI平均(23.84±2.36)kg/m2,25例為膽囊息肉,75例為膽囊結石合并膽囊炎。常規三孔法LC組(B組)中男40例,女60例,平均(41.53±12.01)歲,BMI平均(24.16±2.62)kg/m2,19例為膽囊息肉,81例為膽囊結石合并膽囊炎。
1.2 研究方法 通過病案室查閱病歷信息、手術記錄、病程記錄、必要時對患者進行電話隨訪等方法獲取信息,從中選取九個指標進行分析。(1)安全性指標:術中出血量、術中膽囊破損例數、術后疼痛程度、術后并發癥發生率。(2)可行性指標:手術時間、術后開始進食時間、術后滿意度、術后住院時間、住院費用。
1.3 統計學處理 數據錄入采用Epidata 3.1軟件,數據統計分析采用SPSS 17.0軟件。分類數據的比較采用χ2檢驗;連續數據如符合正態分布并滿足方差齊性,采用獨立樣本均數比較的t檢驗,如方差不齊,則采用t'檢驗,方差齊性檢驗采用Bartlett法。P<0.05為差異有統計學意義。
2 結果
2.1 研究資料的可比性 經統計學檢驗,兩組患者性別比、年齡、BMI、疾病種類差異均無統計學意義(P>0.05),具有可比性。見表1。
2.2 安全性指標的比較 兩組患者術中膽囊破損例數及術后并發癥例數差異無統計學意義,但A組患者術中出血更少、術后疼痛程度更低(P<0.05)。見表2。兩組患者術后疼痛程度采用Prince-Henry 5級[2]評分法,0分:咳嗽時無疼痛;1分:咳嗽時疼痛;2分:深呼吸時疼痛,安靜時不疼痛;3分:靜息時輕微疼痛,可忍受;4分:靜息時劇烈疼痛,難以忍受。如分值>4,則肌注鎮痛劑(奈福泮或哌替啶)。A組患者術后疼痛程度低于B組,經χ2檢驗,χ2=35.812,P <0.001,兩組間差異有統計學意義。見表3。
2.3 可行性指標的比較 兩組手術時間、術后開始進食時間、術后住院時間、住院費用差異無統計學意義(P>0.05),見表4;但A組患者術后滿意程度高(P<0.05),表明經臍單孔手術對患者心理沖擊小,生活影響小,經濟實用。術后滿意度調查采用問卷方式,采用Kiyak滿意度標準[3],內容包括:(1)如果現在再讓我做手術,我仍決定選擇此手術;(2)我愿向有類似疾病的親朋好友推薦此手術;(3)我對術后效果感到滿意;(4)術后不良反應不影響我對手術的滿意度;(5)周圍人認為手術效果好。問卷從非常不滿意到非常滿意共分5級評分,非常不滿意為1分,不滿意為2分,一般或不能肯定為3分,滿意為4分,非常滿意為5分。A組術后滿意度高于B組,采用χ2檢驗,χ2=24.756,P <0.001,兩組差異有統計學意義。見表5。
表1 兩組患者臨床資料的比較(±s)
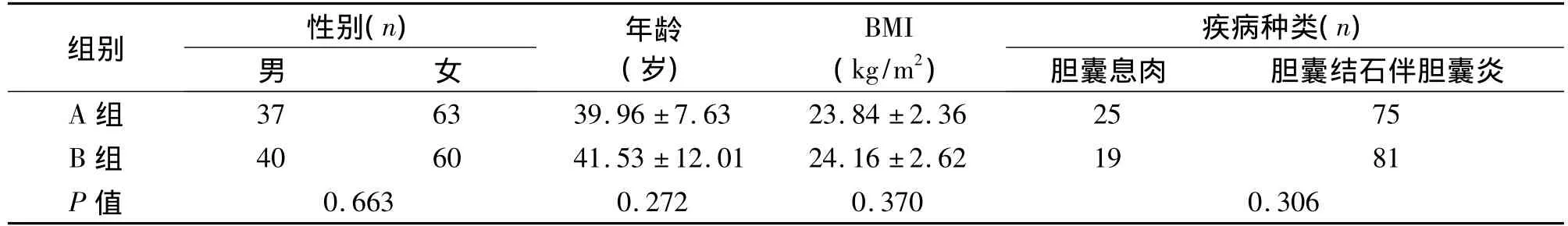
表1 兩組患者臨床資料的比較(±s)
組別 性別(n)BMI 疾病種類(n)膽囊息肉 膽囊結石伴膽囊炎A組男 女年齡(歲)(kg/m2)0.663 0.272 0.370 0.306 37 63 39.96 ±7.63 23.84 ±2.36 25 75 B 組 40 60 41.53 ±12.01 24.16 ±2.62 19 81 P值
表2 兩組患者手術相關指標的比較(±s)
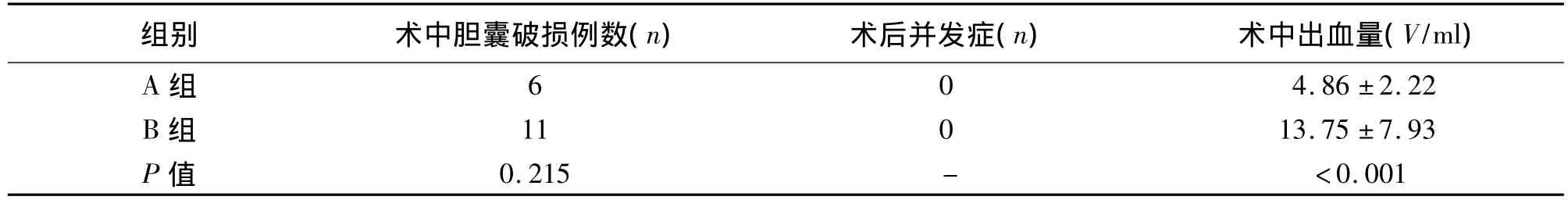
表2 兩組患者手術相關指標的比較(±s)
組別 術中膽囊破損例數(n) 術后并發癥(n) 術中出血量(V/ml)A組60 0.215 - <0.001 4.86 ±2.22 B 組 11 0 13.75 ±7.93 P值

表3 兩組患者術后疼痛程度構成的比較(n)
表4 兩組患者安全性指標的比較(±s)
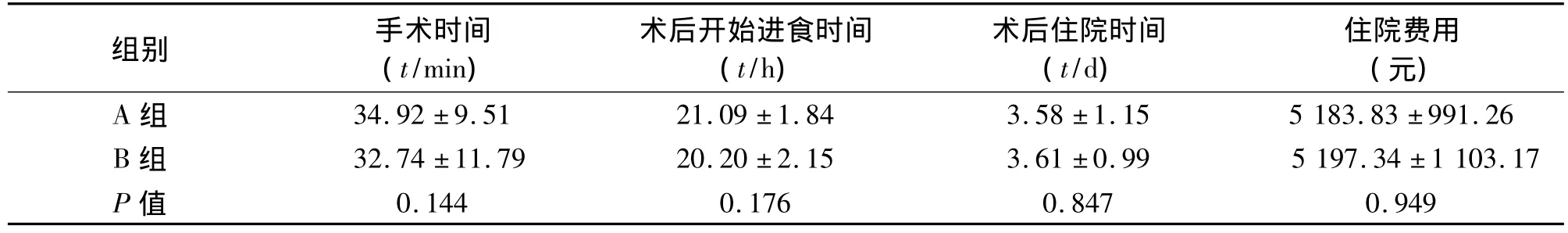
表4 兩組患者安全性指標的比較(±s)
組別 手術時間(t/min)術后開始進食時間(t/h)術后住院時間(t/d)住院費用(元)A 組 34.92 ±9.51 21.09 ±1.84 3.58 ±1.15 5 183.83 ±991.26 B 組 32.74 ±11.79 20.20 ±2.15 3.61 ±0.99 5 197.34 ±1 103.17 P值0.144 0.176 0.847 0.949
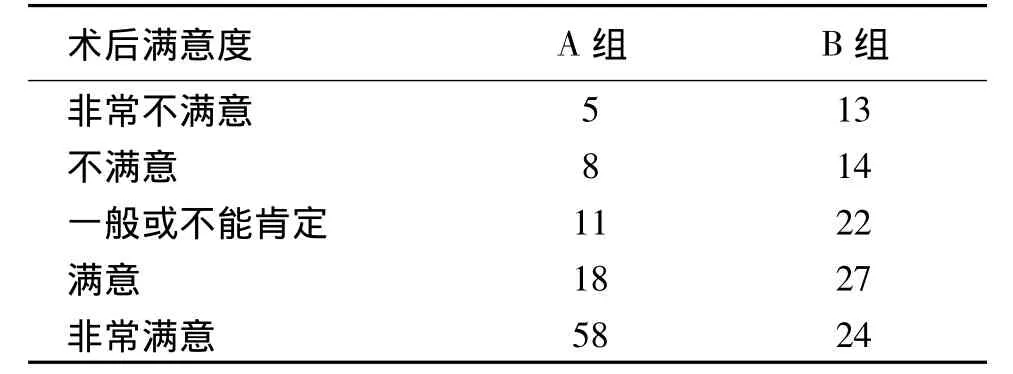
表5 兩組患者術后滿意度構成的比較(n)
3 討論
3.1 與常規三孔法LC相比,TUSPLC更能體現微創手術對人體內環境影響小、疼痛輕、術后腹壁無疤痕的特點[4],是目前經臍單孔腹腔鏡技術應用最為成熟的領域之一。本研究中,A組手術均順利完成,術后無出血、膽漏、膽道損傷等嚴重并發癥發生,腹部僅臍部一個切口,腹壁組織因穿刺損傷造成的出血相應減少,同時減少了腹壁穿刺相關并發癥的發生。術后切口疤痕隱藏效果更好,腹壁疼痛點減少,疼痛程度降低。TUSPLC開展早期雖在摸索手術器械、腹腔鏡如何經臍入腹及如何防止臍部切口漏氣方面花費時間較多,從而導致手術時間較長,但隨著手術例數的增加,術者手術經驗日益豐富,操作流程日益規范、快捷,其手術時間與常規三孔法LC已無明顯差異。由于TUSPLC微創效果更佳,患者更容易接受,手術前后對患者活動、飲食、睡眠影響小,更利于術后康復,具有更高的滿意度。且TUSPLC術后住院時間并未延長,一般3~5 d即可出院,不影響正常工作、生活,同時其住院費用與常規三孔法LC差異亦無統計學意義,不會對患者造成額外經濟負擔,不論社會效益抑或經濟效益均具有明顯優勢。
3.2 TUSPLC的禁忌證 TUSPLC術野顯露不佳,違背空間角度分布規則,容易產生所謂的“筷子效應(chopsticks effect)”[5-6],手術器械及腹腔鏡于腹腔內外相互遮擋、干擾,對術者影響較大。因此并非所有的膽囊疾病患者均適合行經臍單孔手術。其禁忌證包括:(1)膽囊結石伴急性膽囊炎發作超過72 h,腹痛持續無法緩解;體溫、白細胞明顯升高;B超示膽囊壁增厚(≥1.0 cm),呈雙邊影,膽囊頸部結石嵌頓,膽囊積液;(2)上腹部有手術史,腹腔存在廣泛粘連;有中下腹手術史,切口距臍部5 cm以內;(3)懷疑膽囊癌變[7];(4)嚴重心肺功能障礙及不能耐受氣管插管全身麻醉;(5)懷疑膽總管結石;(6)合并原發性膽管結石及膽道狹窄;(7)肝硬化并門靜脈高壓;(8)有凝血機制障礙及出血傾向;(9)腹腔內嚴重感染及腹膜炎;(10)妊娠合并膽石癥;(11)Mirizzi綜合征;(12)合并膽腸漏;(13)不宜建立人工氣腹。
當然,TUSPLC較常規三孔法腹腔鏡手術的適應證窄,但這并不是絕對的。隨著手術例數的增加,術者手術經驗的積累,手術技巧日益成熟后可逐步擴大經臍單孔手術的適應證。但開展初期,為減少并發癥的發生,我們建議嚴格把握手術適應證,慎重選擇經臍單孔手術的患者[8],可優先選擇年輕、體瘦、心肺功能好、膽囊情況相對較好,無其他合并癥且對美容有強烈要求的患者。
3.3 尚待進一步研究的問題 經臍單孔專用手術器械設備在國外已生產使用,如TriPort(Advanced Surgical Concepts,Wicklow,Ireland)、Gelport(Advanced Surgical Concepts)、Uni-X(Pnavel Systems,Morganville,NJ,USA)等[9-10],但價格昂貴,操作難度大,難以在國內廣泛應用。國內廠家生產的專用單孔腹腔鏡全套器械價格便宜,維護簡單,但實際操作中仍有不完善之處,尚需進一步改進。其局限性主要包括:(1)臍部切口內穿刺多枚Trocar,內無防漏氣封帽,操作時互相撬動干擾從而導致漏氣;(2)操作器械及腹腔鏡均經臍部狹小切口置入,幾乎相互平行,腹腔內外容易相互碰撞干擾;(3)腹腔鏡視角無法隨意調整,影響術者對腹腔內方向及方位的準確判斷。TUSPLC術中由于缺乏多視角觀察,部分操作不確切,縫合關閉臍部切口時由于無法通過腹腔鏡監視,可能誤縫腸管及網膜組織,或縫合層次不夠容易引發臍疝。目前TUSPLC的臨床病例數量有限,患者選擇并非完全隨機,同時缺少大規模病例樣本的臨床試驗研究,其術后并發癥發生率尚待進一步調查研究。
[1]Zornig C,Emmermann A,von Waldenfels HA,et al.Laparoscopic cholecystectomy without visible scar:combined transvaginal and transumbilical approach[J].Endoscopy,2007,39(10):913-915.
[2]Torda TA,Pybus DA.Extradural administration of morphine and bupivacaine.A controlled comparison[J].Br J Anaesth,1984,56(2):141-146.
[3]Baird JF,Kiyak HA.The uninformed orthodontic patient and parent:treatment outcomes[J].Am J Orthod Dentofacial Orthop,2003,124(2):212-215.
[4]Novitsky YW,Kercher KW,Czerniach DR,et al.Advantages of mini-laparoscopic vs conventional laparoscopic cholecystectomy:results of a prospective randomized trial[J].Arch Surg,2005,140(12):1178-1183.
[5]Rao PP,Bhagwat SM,Rane A,et al.The feasibility of single port laparoscopic cholecystectomy:a pilot study of 20 cases[J].HPB(Oxford),2008,10(5):336-340.
[6]張斌,張虎,廖夢華,等.完全經臍單孔腹腔鏡膽囊切除術17例報告[J].腹腔鏡外科雜志,2012,17(2):137-139.
[7]石景森.原發性膽囊癌的流行病學研究[J].肝膽胰外科雜志,2003,15(1):1-3.
[8]Remzi FH,Kirat HT,Kaouk JH,et al.Single-port laparoscopy in colorectal surgery[J].Colorectal Dis,2008,10(8):823-826.
[9]Romanelli JR,Mark L,Omotosho PA.Single port laparoscopic cholecystectomy with the TriPort system:a case report[J].Surg Innov,2008,15(3):223-228.
[10]Merchant AM,Cook MW,White BC,et al.Transumbilical Gelport access technique for performing single incision laparoscopic surgery(SILS)[J].J Gastrointest Surg,2009,13(1):159-162.

