連續硬膜外注藥聯合神經根射頻治療老年帶狀皰疹后遺神經痛的療效
楊立強 朱 卓 倪家驤 李天華 (首都醫科大學宣武醫院疼痛科,北京 00053)
帶狀皰疹后遺神經痛(PHN)是帶狀皰疹最常見的并發癥,以頑固的持續性隱痛伴陣發性劇痛為臨床特征,治愈困難。PHN是困擾中老年人群的頑痛癥之一,是公認的世界級疼痛性疾病〔1〕;有20% ~50%的帶狀皰疹患者會發生PHN,發病率隨年齡的增加而增加〔2〕,疼痛時間最長可達16年〔3〕。近年來,提出將急性帶狀皰疹臨床治愈后持續疼痛超過1個月者定義為后遺神經痛〔4〕。本研究旨在觀察連續硬膜外腔注藥后行神經根射頻毀損對PHN的療效及安全性。
1 資料與方法
1.1 一般資料 40例PHN患者,男20例,女20例,平均年齡65.87歲(<60歲8例,60~70歲25例,>70歲7例)。隨機分成兩組,兩組患者的性別、年齡、病變部位(左/右)、病程、治療前視覺模擬評分(VAS)、生存質量(QOL)評分、病變皮膚的麻木發生率及評分均無顯著性差異(P>0.05)。見表1。
1.2 方法
1.2.1 入選及排除標準 入選標準:①病史≥3個月;②VAS評分≥6;③病變部位在胸2~胸11神經支配區。排除標準:①微皮損型帶狀皰疹;②合并嚴重心、肺、腎功能不全;③合并凝血功能障礙;④合并智能障礙配合欠佳。
1.2.2 治療方法 所有患者取患側臥位,經CT或C型臂掃描,確定最佳穿刺點及穿刺路徑。常規消毒鋪巾,局麻下硬膜外穿刺針達硬膜外腔側間隙,置入帶導絲的硬膜外導管,拔出導絲,注入碘海醇注射液(歐乃派克)1~2 ml,再次CT或C型臂掃描,造影劑在硬膜外腔擴散良好,經皮下隧道引出硬膜外導管妥善固定,連接病人自控鎮痛泵(PCA)。兩組患者以VAS評分<3分為標準適當調整鎮痛泵內藥液的劑量及濃度,兩組患者持續硬膜外腔鎮痛治療3~4 w,后拔出導管,觀察組患者終止治療出院。對照組患者拔出在導管后,在CT掃描定位下確認病變神經根所在的椎間孔位置,選擇經皮穿刺進入的最佳路徑,標定皮膚穿刺點。患者清醒局麻下,采用15 cm射頻穿刺針沿預定穿刺路徑刺入椎間孔。經CT掃描進一步驗證穿刺針位置后,采用電刺激誘發出受累區域的肌肉顫搐。注入2%利多卡因局醉后,接受80℃連續射頻治療共3次,120 s/次。對照組患者結束治療,術后觀察3~5 d出院。
1.2.3 觀察指標和隨訪時間 疼痛評分:采用VAS評分法,對患者未服用藥物時的疼痛情況進行評分,0分為無痛,10分為最難以忍受的疼痛;生存質量量表(QOL)評分:采用WHOQOL-100 QOL進行測評,滿分100分,0分為最低分。療效評價:優:VAS降低 >75%;顯效:VAS降低75% ~50%;有效:VAS降低50% ~25%;無效:VAS降低<25%;有效率=(優+顯效+有效例數)/總例數;麻木評分:請患者對治療后的病變皮膚麻木程度進行評分,10分為最難以忍受的麻木,0分為無麻木。以上四項觀察指標的記錄時間為治療前、治療后7 d、1、6個月。⑤并發癥的發生率:記錄治療后肌力下降、麻木、感染、氣胸等的發生率。
表1 兩組患者一般資料比較(±s ,n=20)
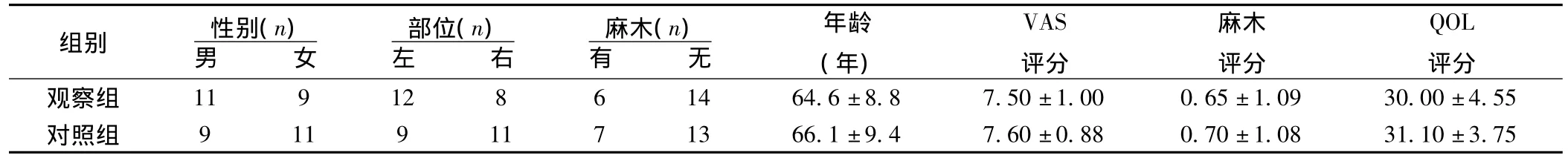
表1 兩組患者一般資料比較(±s ,n=20)
組別 性別(n)男 女部位(n)左 右麻木(n)有 無年齡(年)VAS評分麻木評分QOL評分觀察組 11 9 12 8 6 14 64.6±8.8 7.50±1.00 0.65±1.09 30.00±4.55對照組 9 11 9 11 7 13 66.1±9.4 7.60±0.88 0.70±1.08 31.10±3.75
1.3 統計學方法 應用SPSS13.0軟件進行分析,計量資料用±s表示,組間比較采用獨立樣本t檢驗,組內比較采用單因素方差分析,計數資料采用R×C表χ2檢驗。
2 結果
2.1 兩組患者觀察期疼痛評分的比較 治療后兩組患者的VAS評分均較治療前明顯降低(P<0.05),隨著時間的延長VAS評分逐漸降低,在治療后6個月時兩組VAS評分均達到最低值;組間相比,對照組治療后1、6個月的VAS評分較觀察組明顯降低(P<0.05)。見表2。
表2 兩組患者觀察期疼痛評分的比較(±s ,n=20)

表2 兩組患者觀察期疼痛評分的比較(±s ,n=20)
與治療前比較:1)P<0.05;與觀察組比較:2)P<0.05;下表同
個月觀察組 7.50±1.00 3.90±1.921)4.25±1.771)3.90±2.321)組別 治療前 7 d 1個月 6對照組 7.60±0.88 3.50±1.571)3.02±1.591)2)3.00±2.041)2)
2.2 兩組患者觀察期QOL評分的比較 治療后兩組患者的QOL評分均較治療前明顯升高(P<0.05),隨著時間的延長QOL評分逐漸升高,在治療6個月時兩組QOL評分均達到最高值;觀察組在各個時間觀察點QOL評分均高于對照組,但均無顯著差異(P>0.05)。見表3。
表3 兩組患者觀察期QOL評分比較(±s,n=20)

表3 兩組患者觀察期QOL評分比較(±s,n=20)
與治療前比較:1)P<0.05
組別 治療前 7 d 1個月 6個月觀察組30.00±4.5562.30±13.651)63.55±14.491)68.05±17.011)對照組31.10±3.7565.50±11.011)68.90±11.471)72.55±13.571)
2.3 兩組患者治療后麻木情況的比較 兩組患者治療前麻木程度無顯著性差異,治療后麻木出現不同程度的加重,兩組患者均在治療后7 d麻木評分達到組內最高值,隨著時間延長,治療后麻木程度均逐漸降低,兩組患者治療后6個月的麻木評分達到組內的最低值;兩組間比較,對照組在治療后7 d、1、6個月時麻木評分較觀察組明顯降低(P<0.05)。見表4。
表4 兩組患者治療后麻木情況的比較(±s,n=20)

表4 兩組患者治療后麻木情況的比較(±s,n=20)
組別 治療前 7 d 1個月 6個月觀察組 0.65±1.09 1.25±1.291)0.75±1.09 0.71±0.79對照組 0.70±1.08 4.20±1.061)2)3.15±1.051)2)1.90±0.731)2)
2.4 療效評價 兩組患者疼痛緩解率均在治療后逐漸下降;兩組間比較,對照組分別在治療后1、6個月時的疼痛緩解率顯著優于觀察組(P<0.05)。見表5。
2.5 兩組治療后1年并發癥發生率的比較 兩組患者在治療后各觀察點均未出現感染、肌力下降及氣胸的情況,兩組間無顯著性差異(P>0.05)。治療后6個月時對照組患者的麻木發生率〔45%(9例)〕明顯高于觀察組〔20%(4例)〕(P<0.05)。

表5 兩組患者治療后疼痛緩解有效率的比較〔n(%),n=20〕
3 討論
PHN定義為急性帶狀皰疹臨床治愈后連續疼痛超過1個月者〔5〕。研究表明,PHN可能是一種以神經系統的病理改變為基礎的神經病理性疼痛〔6〕。PHN患者的感覺傳入通路的外周和中樞神經系統存在多種病理改變,提示可能存在多種疼痛機制〔7〕。PHN可能的外周機制和中樞機制包括〔8〕:傷害性感受器病理性敏感化、神經干持續性炎癥反應、交感神經異常活動、脊髓背角神經元的敏化、脊髓抑制性神經元的功能下降、傳入脊髓的Aβ纖維長芽等引起脊髓和腦中樞的敏化等。Rowbotham等〔9〕與陳大偉等〔10〕研究后一致認為感覺傳入小纖維(包括感覺傷害器)的活性增高,異常放電引起中樞的過度興奮是觸覺異常性疼痛的主要形成機制之一。通過這種機制可以解釋采用局麻藥進行阻斷周圍神經的方法減輕PHN的機制〔11〕。
本研究結果表明,連續硬膜外腔藥物輸注和神經根熱凝射頻毀損兩種治療方法是通過不同的作用機制來治療PHN,而將兩種治療方法放在一起進行治療時,具有協同互補作用,可以明顯提高療效。硬膜外腔注入小量類固醇激素可加速消除神經的炎癥、水腫,減少粘連,防止纖維增生,抑制變態反應,改善局部血液循環、營養神經、促進神經功能的恢復。局麻藥使患者處于持續的長時間無痛或輕度疼痛狀態,可以迅速阻斷痛覺傳導和疼痛的惡性循環,使感覺神經系統產生可塑性改變(背根節、脊髓背角神經元、脊髓抑制性神經元、交感神經等)。雖然藥物只直接作用在硬膜外腔,但其治療作用部位卻包含整個外周和中樞感覺神經系統,同時盡管治療作用范圍大,但由于多數屬于間接改善神經功能治療作用,所以療效并不確切。熱凝射頻通過在組織內產生熱量,使蛋白質凝固變性,使神經喪失功能,阻斷神經沖動的傳導。同時由于作用部位僅局限于神經根,所以療效并不盡如人意。而將兩種治療方法放在一起進行治療時,具有協同互補作用,可以明顯提高療效。
本研究說明在影像設備引導下合理應用熱凝射頻毀損神經根是相對安全的。在嚴格執行手術中的無菌操作、嚴格實施無菌換泵操作和皮下隧道的應用前提下,感染可以有效預防。
綜上所述,PHN的疼痛機制非常復雜,不同的病理生理機制可產生各自特異的感覺癥狀,而同一患者可能同時存在幾種作用機制,并且在疾病發展過程中產生疼痛的機制和癥狀還可發生變化,因而導致治療極其困難。所以說PHN的治療是一項各種途徑的綜合性治療,還應包括口服藥物、物理療法、心理療法、手術療法等。
1 Dalziel RG,Bingham S,Sutton D,et al.Allodynia in rats infected with varicella zoster virus——a small animal model for post-herpetic neuralgia〔J〕.Brain Res Brain Res Rev,2004;46(2):234-42.
2 Wu CL,Marsh A,Dworkirn RH.The role of sympathetic nerveblocks inherpes zoster and post herpetic neuralgia〔J〕.Pain,2000;87(2):121-9.
3 高 地,李 明.帶狀皰疹后遺神經痛及其防治〔J〕.國外醫學·皮膚性病學分冊,2002;28(3):182-4.
4 Lazaro C,Caseras X,Banos JE,et al.Postherpetic neuralgia:a descriptive 12 analysis of patients seen in pain clinics〔J〕.Reg Anesth Pain Med,2003;28(4):315-20.
5 趙 俊,李樹人,宋文閣.疼痛診斷治療學〔M〕.鄭州:河南醫科大學出版社,1999:845.
6 Oaklander AL.The pathology of shingles:head campbell's 1900 monograph〔J〕.Arch Neurol,1999;56(10):1292-4.
7 Bowsher D.Pathophysiology of postherpetic neuralgia〔J〕.Neurology,1995;45(8):56-7.
8 Baron R.Neuropathic pain.The long path from mechanism to mechanismbased treatment〔J〕.Anaesthesist,2000;49(5):378-86.
9 Rowbotham MC,Fields HL.The relationship of pain,allodynia and thermal sensation in post-herpetic neuralgia〔J〕.Brain,1996;119:347-54.
10 陳大偉,謝 鵬,鄒德智,等.帶狀皰疹后遺神經痛患者的感覺定量測定〔J〕.臨床神經電生理學雜志,2003;12(1):16-8.
11 Kanazi GE,Johnson RW,Dworkine RH.Treatment of postherpetic neuralgia:an update〔J〕.Drugs,2000;59(5):1113-26.

