腎素-血管緊張素系統(tǒng)抑制劑治療心力衰竭的循證依據(jù)
高秀芳 施海明
(復旦大學附屬華山醫(yī)院心內(nèi)科 上海 200040)
腎素-血管緊張素系統(tǒng)(renin-angiotensin system,RAS)是一種激素系統(tǒng),當大量失血或血壓下降時被啟動,能協(xié)助調(diào)節(jié)體內(nèi)的血壓與細胞外液量(體液平衡)。任何原因引起血壓下降時都會引起腎灌注下降和交感-腎上腺髓質(zhì)系統(tǒng)興奮,從而促使腎臟近小球細胞分泌腎素。腎素會催化血管緊張素原水解產(chǎn)生血管緊張素(angiotensin, Ang)Ⅰ。AngⅠ基本沒有生物學活性,在肺循環(huán)中經(jīng)血管緊張素轉化酶(angiotensin-converting emzyme, ACE)剪切C-末端的2個氨基酸殘基而轉化為AngⅡ。AngⅡ具有強力的血管收縮作用,可使血壓升高。此外,AngⅡ還會刺激腎上腺皮質(zhì)分泌醛固酮。醛固酮能促進腎臟對水和鈉離子的重吸收,由此增加體液容量、升高血壓。
心力衰竭患者的RAS持續(xù)過度激活,使血循環(huán)及組織中的AngⅡ等縮血管物質(zhì)濃度升高,導致心室后負荷增加;同時會使醛固酮過度分泌,引起水-鈉潴留,導致心室前負荷增加。因此,糾正過度激活的RAS對治療心力衰竭至關重要。
1 分類和臨床應用
根據(jù)對RAS阻斷位點的不同,RAS抑制劑主要分為如下3類。
1.1 ACE抑制劑
ACE除能將AngⅠ轉化為具有強力縮血管作用的AngⅡ外,還會催化有促血管舒張作用的緩激肽水解。ACE抑制劑的藥理作用是抑制ACE活性,減少AngⅡ的生成和緩激肽的水解,從而使血管舒張、血容量減少。因此,ACE抑制劑對血管舒張的作用來自RAS和激肽釋放酶-激肽系統(tǒng)(kallikrein-kinin system, KKS)這兩大調(diào)控系統(tǒng),即具有雙系統(tǒng)保護作用。ACE抑制劑還能通過增加Ang 1~7和激活AngⅡ的1~7型受體而產(chǎn)生血管舒張和抗增殖等作用。
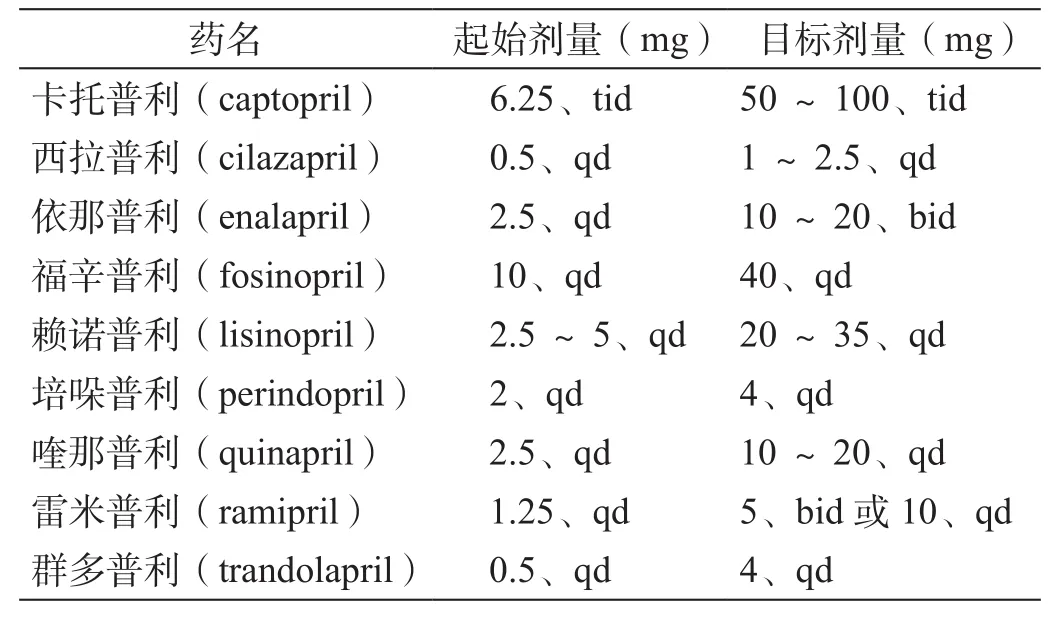
表1 ACE抑制劑治療心力衰竭時的推薦劑量[1]
1.2 AngⅡ受體拮抗劑(angiotensinⅡreceptor blockers,ARB)
目前認為,AngⅡ的不良效應、包括血管收縮以及促進細胞增殖和醛固酮分泌等均來源于其對AngⅡ的1型受體的激活。ARB通過阻斷AngⅡ的1型受體產(chǎn)生藥理作用。
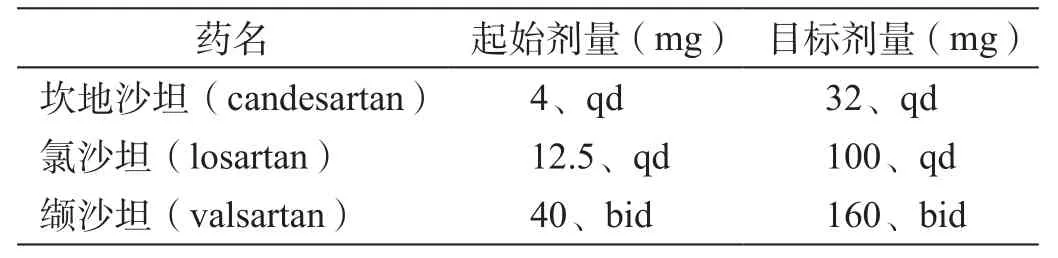
表2 ARB治療心力衰竭時的推薦劑量[1]
1.3 腎素抑制劑
AngⅡ與腎素之間存在著負反饋關系,而ACE抑制劑或ARB降低AngⅡ水平或抑制其受體后會抑制這一負反饋機制,導致腎素分泌增加。腎素抑制劑可結合到腎素活性位點,由此直接抑制腎素與血管緊張素原結合、阻斷RAS激活的限速步驟,從RAS的源頭阻止AngⅠ和AngⅡ的生成。腎素抑制劑的研發(fā)歷盡波折,直至發(fā)現(xiàn)第三代腎素抑制劑阿利吉侖(aliskiren)才得以進入臨床開發(fā)階段,并于2007年先后在美國和歐盟獲得批準,用于治療高血壓[2]。但腎素抑制劑治療心力衰竭的臨床證據(jù)有限。
2 治療心力衰竭的循證依據(jù)
2.1 ACE抑制劑
1987年發(fā)表的“CONSENSUS”試驗[3]雖規(guī)模不大,卻提供了ACE抑制劑治療心力衰竭有效的最早的重要臨床證據(jù)。該隨機、雙盲試驗旨在評價依那普利(2.5~40 mg/d)對嚴重充血性心力衰竭患者的影響。患者在接受常規(guī)內(nèi)科治療的基礎上分別加用依那普利(n=127)或安慰劑(n=126),主要終點為6個月內(nèi)的總死亡率。結果發(fā)現(xiàn),依那普利組的全因死亡率較安慰劑組降低40%(P=0.002)。12個月時依那普利組的死亡率仍較安慰劑組降低31%(P=0.001)。依那普利組患者的紐約心臟協(xié)會(New York Heart Association, NYHA)心功能分級明顯改善。依那普利組獲得的死亡率方面的有益作用主要是由于減少了心力衰竭的進展、而不是因為減少了心臟性猝死。
1991年發(fā)表的“SOLVD-Treatment”試驗[4]旨在確定依那普利(2.5~20 mg/d)對慢性心力衰竭且左心室射血分數(shù)(left ventricular ejection fraction, LVEF)≤35%的患者的死亡率和因心力衰竭住院率的影響。患者被隨機分為依那普利組(n=1 285)和安慰劑組(n=1 284),平均隨訪期為41個月。結果顯示,在常規(guī)治療的基礎上加用依那普利可較加用安慰劑降低16%的死亡率和減少26%的因心力衰竭住院率。
1992年發(fā)表的“SOLVD-Prevention”試驗[5]評價了依那普利(2.5~20 mg/d)對無癥狀的LVEF≤35%的患者的總死亡率、心血管死亡率、心力衰竭發(fā)生率和因心力衰竭的住院率等的影響。患者被隨機分為依那普利組(n=2 111)和安慰劑組(n=2 117),平均隨訪期為37.4個月。結果顯示與安慰劑組相比,依那普利組的總死亡率下降8%,但差異無統(tǒng)計學意義(P=0.30);心血管死亡率下降12%,差異亦無統(tǒng)計學意義(P=0.12)。不過,依那普利能降低29%的死亡和心力衰竭復合發(fā)生率(P<0.001),降低20%的因心力衰竭死亡或住院率(P<0.001)。
“CONSENSUS”和“SOLVD”試驗奠定了ACE抑制劑治療心力衰竭的循證依據(jù)。1995年發(fā)表的一項收入當時所有已完成的ACE抑制劑的隨機、安慰劑對照試驗的薈萃分析[6]顯示,ACE抑制劑可顯著減低總死亡率(OR=0.77)和因心力衰竭的死亡或住院率(OR=0.65),且各ACE抑制劑(包括依那普利、卡托普利、雷米普利、喹那普利或賴諾普利)的作用相當,對不同的年齡、性別、病因或NYHA心功能分級亞組患者的作用也均相似。該薈萃分析還顯示,患者的LVEF越低、獲得的益處越大,最大益處出現(xiàn)在前3個月內(nèi)。ACE抑制劑降低死亡率的作用主要歸因于減少了充血性心力衰竭所致死亡,對猝死、疑似心律失常致死和致死性心肌梗死的影響沒有統(tǒng)計學顯著性。
1999年發(fā)表的“ATLAS”隨機、對照、雙盲研究[7]旨在明確高劑量ACE抑制劑對心力衰竭患者死亡率的影響。入選的NYHA心功能分級Ⅱ~Ⅳ級、LVEF≤30%的心力衰竭患者在原治療的基礎上加用賴諾普利,分低劑量組(2.5~5.0 mg/d,n=1 596)和高劑量組(32.5~35 mg/d,n=1 568),隨訪期為39~58個月。與低劑量組相比,高劑量組的死亡率降低8%,但無統(tǒng)計學意義(P=0.128)。不過,對全因住院或死亡的復合終點,高劑量組較低劑量組下降12%(P=0.002)。高劑量組的頭暈和腎功能不全的發(fā)生率更高,但兩組需要停藥的患者比例相似。
2000年Flather等[8]發(fā)表了一項旨在觀察ACE抑制劑對心功能不全或心力衰竭患者長期影響的系統(tǒng)綜述,分析了“SOLVD-Treatment”、“SOLVD-Prevention”、“SAVE”、“AIRE”和“TRACE”試驗的數(shù)據(jù),其中后3項試驗均僅入選急性心肌梗死后1周內(nèi)的患者。對心肌梗死后患者的分析顯示,ACE抑制劑能降低死亡率(OR=0.74,P<0.001)、因心力衰竭的住院率(OR=0.73,P<0.001)和再梗死率(OR=0.81,P<0.001),由這3個指標組成的復合終點率也下降(OR=0.75,P<0.001)。
正是這些結果高度一致的里程碑性的大型臨床研究奠定了ACE抑制劑在心力衰竭治療中的“基石”地位。
2.2 ARB
2000年發(fā)表的“ELITEⅡ”試驗[9]共入選了3 152例≥60歲的NYHA心功能分級Ⅱ~Ⅳ級、LVEF≤40%的患者,他們被隨機分為氯沙坦組(目標劑量為50 mg、qd)和卡托普利組(目標劑量為50 mg、tid),中位隨訪期為555 d。結果顯示,兩組在全因死亡率(年死亡率分別為11.7%和10.4%,P=0.16)和猝死或驟停復蘇發(fā)生率(分別為9.0%和7.3%,P=0.08)上的差異均無統(tǒng)計學意義,但氯沙坦組因不良反應、包括咳嗽(分別為0.3%和2.7%)而停藥的患者比例(分別為9.7%和14.7%,P<0.001)顯著更低。“ELITEⅡ”試驗結果證明了ARB的療效不劣于ACE抑制劑。
2001年發(fā)表的“Val-HeFT”研究[10]入選了5 010例NYHA心功能分級Ⅱ~Ⅳ級的心力衰竭患者,他們在接受原心力衰竭治療(約93%的患者在使用ACE抑制劑、約35%的患者在使用β-受體阻滯劑)的基礎上再隨機分組并分別加用纈沙坦(160 mg、bid,n=2 511)或安慰劑(n=2 499)的治療,平均隨訪期為23個月。結果發(fā)現(xiàn)兩組的總死亡率相當,但纈沙坦組的復合終點(總死亡或因心力衰竭住院)率降低了13.2%,主要歸因于因心力衰竭的住院率顯著減少。纈沙坦還能顯著改善患者的NYHA心功能分級、LVEF、心力衰竭的癥狀和體征以及生活質(zhì)量(均P<0.01)。事后分析顯示,纈沙坦單用或聯(lián)合使用ACE抑制劑或β-受體阻滯劑均有益處,但三藥聯(lián)用可能增加不良反應。該試驗結果提示,心力衰竭患者在接受ACE抑制劑治療的基礎上加用ARB可能有益。
2003年發(fā)表的“VALIANT”試驗[11]旨在觀察ARB、ACE抑制劑或兩藥聯(lián)用對急性心肌梗死后合并左心室收縮功能異常或心力衰竭、或兩者兼有患者死亡率的影響。心肌梗死后0.5~10 d的患者被隨機分為纈沙坦組(目標劑量160 mg、bid,n=4 909)、卡托普利組(50 mg、tid,n=4 909)和纈沙坦(80 mg、bid)聯(lián)用卡托普利(50 mg、tid)組(n=4 885),中位隨訪期為24.7個月。結果顯示,纈沙坦和卡托普利對心肌梗死后心血管事件高危患者的益處相當,但聯(lián)合使用這兩藥卻不會進一步改善生存率且反而會增加不良反應的發(fā)生率。2002年發(fā)表的“OPTIMAAL”試驗[12]比較了氯沙坦與卡托普利對急性心肌梗死后高危患者死亡率的影響,結果與“VALIANT”試驗相似,也證明ARB的作用不劣于ACE抑制劑。此外,這兩項試驗都觀察到ARB治療的耐受性明顯優(yōu)于ACE抑制劑。
2003年發(fā)表了“CHARM”系列研究“CHARMAdded” 試 驗[13]、“CHARM-Alternative” 試 驗[14]和“CHARM-Preserved”試驗[15]結果。“CHARM-Added”試驗旨在從臨床上驗證基礎實驗中所觀察到的現(xiàn)象,即在ACE抑制劑治療的基礎上加用ARB治療慢性心力衰竭能在血流動力學、神經(jīng)體液水平和左心室重構方面獲得更好的結果。該試驗入選了NYHA心功能分級Ⅱ~Ⅳ級、LVEF≤40%且正在接受ACE抑制劑治療的患者,他們被隨機分為坎地沙坦組(目標劑量為32 mg、qd,n=1 276)和安慰劑組(n=1 272),中位隨訪期為41個月。結果顯示,坎地沙坦能較安慰劑顯著降低主要終點(心血管死亡或因慢性心力衰竭住院)的發(fā)生率(分別為38% 和 42%,P=0.011)。
“CHARM-Alternative”試驗旨在觀察對ACE抑制劑不能耐受的慢性心力衰竭患者能否因使用ARB而獲得益處。該試驗入選了LVEF≤40%且因以往不能耐受而沒有接受ACE抑制劑治療的有癥狀的心力衰竭患者,他們被隨機分為坎地沙坦組(目標劑量為32 mg、qd,n=1 013)和安慰劑組(n=1 015),中位隨訪期為33.7個月。患者對ACE抑制劑不能耐受的原因72%為咳嗽、13%為有癥狀的低血壓、12%為腎功能損害。結果顯示,坎地沙坦能較安慰劑顯著降低主要終點(心血管死亡或因慢性心力衰竭住院)的發(fā)生率(分別為33%和40%,P=0.000 4)。這兩項“CHARM”研究結果都是陽性的,其中“CHARM-Added”試驗支持心力衰竭患者在使用ACE抑制劑治療的基礎上加用ARB可能有益;而“CHARM-Alternative”試驗提示,對ACE抑制劑不能耐受的患者使用ARB可以獲益,即ARB是ACE抑制劑的有效替代品。
“CHARM-Preserved”試驗旨在觀察ARB對LVEF正常的心力衰竭(NYHA心功能分級Ⅱ~Ⅳ級、但LVEF>40%)患者的影響。患者被分為坎地沙坦組(目標劑量為32 mg、qd,n=1 514)和安慰劑組(n=1 509),中位隨訪期為36.6個月。結果顯示,兩組在主要終點(因心血管原因死亡或住院)率上的差異沒有統(tǒng)計學意義(分別為22%和24%,P=0.051);坎地沙坦能減少因心力衰竭的住院率、但不能減少心血管死亡率。結合“CHARMAdded”試驗結果可以看出,坎地沙坦對LVEF≤40%的心力衰竭患者有益,對LVEF>40%的心力衰竭患者則益處不明顯。此后又有兩項隨機、對照臨床試驗[16-17]對LVEF正常的心力衰竭患者進行了相似研究,結果也都沒有得到陽性結果。
2009年發(fā)表的“HEAAL”試驗[18]比較了ARB高、低劑量治療對心力衰竭患者的影響。有30余個國家的255個臨床中心參加這一試驗,共入選了3 846例NYHA心功能分級Ⅱ~Ⅳ級、LVEF≤40%且不能耐受ACE抑制劑治療的患者,他們被隨機分為氯沙坦150 mg、qd組和50 mg、qd組,中位隨訪期為4.7年。結果顯示,高劑量組的復合終點(死亡或因心力衰竭住院)率較低劑量組降低(分別為43%和46%,P=0.027),腎臟損害、低血壓和高鉀血癥雖更常見,但這些不良反應沒有導致停藥率提高。該試驗結果提示,增加ARB劑量或許能使心力衰竭患者的獲益增加。結合“ATLAS”試驗結果可以看出,增加RAS抑制劑劑量可能對心力衰竭治療有益。
盡管之前已有3項大型隨機、對照臨床試驗未在LVEF正常的心力衰竭患者中得到RAS抑制劑有效的陽性結果[15-17],但2012年發(fā)表的一項前瞻性研究[19]卻得到了陽性結果。該研究共有64家醫(yī)院和84家診所參加,共入選16 216例LVEF正常(LVEF≥40%)的心力衰竭患者,分為RAS抑制劑治療組(n=12 543)和未接受RAS抑制劑治療組(n=3 673)。在配對的LVEF正常的心力衰竭患者的隊列研究中,RAS抑制劑治療組和非治療組的1年生存率分別為77%和72%(P=0.08);在總LVEF正常的心力衰竭患者人群中,RAS抑制劑治療組和非治療組的1年生存率分別為86%和69%(P=0.001)。但該試驗為觀察性研究,其作者認為隨機、對照臨床研究仍為評價干預的真實有效性的金標準。
2.3 腎素抑制劑
“ASTRONAUT”試驗[20]是評價腎素抑制劑在心力衰竭治療中的作用的第一項隨機、雙盲、對照臨床試驗,共有南美洲、北美洲、歐洲和亞洲國家的316個臨床中心參加研究,入選了1 639例≥18歲、LVEF≤40%、腦鈉肽≥400 pg/ml或N-端腦鈉肽前體≥1 600 pg/ml并伴有體液潴留癥狀和體征的患者,分為阿利吉侖組(150 mg/d;如能耐受,則300 mg/d)和安慰劑組。所有患者均繼續(xù)接受原心力衰竭標準治療(使用ACE抑制劑或ARB治療者占84.2%)。結果顯示,6個月時的主要終點事件(因心血管原因死亡或因心力衰竭住院)率,阿利吉侖組為24.9%、安慰劑組為26.5%(P=0.41);隨訪12個月時,阿利吉侖組的主要終點事件率為35%、安慰劑組為37.3%(P=0.36)。兩指標的差異均無統(tǒng)計學意義,且阿利吉侖組的高鉀血癥、低血壓和腎臟損害發(fā)生率都明顯高于安慰劑組。因此,目前尚無臨床證據(jù)支持腎素抑制劑用于心力衰竭治療。
3 結語
RAS抑制劑是心力衰竭治療的重要藥物,大量的循證證據(jù)已證實其在心力衰竭治療中的有效性。ACE抑制劑作為心力衰竭治療的“基石”,其地位尚無其他RAS抑制劑能夠替代;ARB的療效不劣于ACE抑制劑,可用于對ACE抑制劑不能耐受的患者。腎素抑制劑是一類新藥,目前還缺乏治療心力衰竭有效的證據(jù),且其不良反應也值得關注。
[1] Ramrakha P, Hill J. Oxford handbook of cardiology [M]. New York: Oxford University Press Inc., 2012.
[2] 許文艷, 郭曄堃, 鐘靜芬, 等. 腎素抑制劑阿利吉侖及其臨床研究進展[J]. 上海醫(yī)藥, 2009, 30(11): 517-520.
[3] The CONSENSUS Trial Study Group. Effects of enalapril on mortality in severe congestive heart failure. Results of the Cooperative North Scandinavian Enalapril Survival Study(CONSENSUS) [J]. N Engl J Med, 1987, 316(23): 1429-1435.
[4] The SOLVD Investigators. Effect of enalapril on survival in patients with reduced left ventricular ejection fractions and congestive heart failure [J]. N Engl J Med, 1991, 325(5): 293-302.
[5] The SOLVD Investigators. Effect of enalapril on mortality and the development of heart failure in asymptomatic patients with reduced left ventricular ejection fractions [J]. N Engl J Med, 1992, 327(10): 685-691.
[6] Garg R, Yusuf S. Overview of randomized trials of angiotensin-converting enzyme inhibitors on mortality and morbidity in patients with heart failure. Collaborative Group on ACE Inhibitor Trials [J]. JAMA, 1995, 273(18): 1450-1456.
[7] Packer M, Poole-Wilson PA, Armstrong PW,et al.Comparative effects of low and high doses of the angiotensinconverting enzyme inhibitor, lisinopril, on morbidity and mortality in chronic heart failure. ATLAS Study Group [J].Circulation, 1999, 100(23): 2312-2318.
[8] Flather MD, Yusuf S, Kober L,et al. Long-term ACE-inhibitor therapy in patients with heart failure or leftventricular dysfunction: a systematic overview of data from individual patients. ACE-Inhibitor Myocardial Infarction Collaborative Group [J]. Lancet, 2000, 355(9215): 1575-1581.
[9] Pitt B, Poole-Wilson PA, Segal R,et al. Effect of losartan compared with captopril on mortality in patients with symptomatic heart failure: randomised trial — the Losartan Heart Failure Survival Study ELITE II [J]. Lancet, 2000,355(9215):1582-1587.
[10] Cohn JN, Tognoni G. A randomized trial of the angiotensinreceptor blocker valsartan in chronic heart failure [J]. N Engl J Med, 2001, 345(23): 1667-1675.
[11] Pfeffer MA, McMurray JJ, Velazquez EJ,et al. Valsartan,captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction, or both [J]. N Engl J Med, 2003, 349(20): 1893-1906.
[12] Dickstein K, Kjekshus J, OPTIMAAL Steering Committee of the OPTIMAAL Study Group. Effects of losartan and captopril on mortality and morbidity in high-risk patients after acute myocardial infarction: the OPTIMAAL randomised trial. Optimal Trial in Myocardial Infarction with Angiotensin II Antagonist Losartan [J]. Lancet, 2002, 360(9335): 752-760.
[13] McMurray JJ, Ostergren J, Swedberg K,et al. Effects of candesartan in patients with chronic heart failure and reduced left-ventricular systolic function taking angiotensinconverting-enzyme inhibitors: the CHARM-Added trial [J].Lancet, 2003, 362(9386): 767-771.
[14] Granger CB, McMurray JJ, Yusuf S,et al. Effects of candesartan in patients with chronic heart failure and reduced left-ventricular systolic function intolerant to angiotensinconverting-enzyme inhibitors: the CHARM-Alternative trial[J]. Lancet, 2003, 362(9386): 772-776.
[15] Yusuf S, Pfeffer MA, Swedberg K,et al. Effects of candesartan in patients with chronic heart failure and preserved left-ventricular ejection fraction: the CHARM-preserved trial [J]. Lancet, 2003, 362(9386): 777-781.
[16] Cleland JG, Tendera M, Adamus J,et al. The perindopril in elderly people with chronic heart failure (PEP-CHF) study [J].Eur Heart J, 2006, 27(19): 2338-2345.
[17] Massie BM, Carson PE, McMurray JJ,et al. Irbesartan in patients with heart failure and preserved ejection fraction [J].N Engl J Med, 2008, 359(23): 2456-2467.
[18] Konstam MA, Neaton JD, Dickstein K,et al. Effects of highdose versus low-dose losartan on clinical outcomes in patients with heart failure (HEAAL study): a randomised, doubleblind trial [J]. Lancet, 2009, 374(9704): 1840-1848.
[19] Lund LH, Benson L, Dahlstrom U,et al. Association between use of renin-angiotensin system antagonists and mortality in patients with heart failure and preserved ejection fraction [J].JAMA, 2012, 308(20): 2108-2117.
[20] Gheorghiade M, B?hm M, Greene SJ,et al. Effect of aliskiren on postdischarge mortality and heart failure readmissions among patients hospitalized for heart failure: the ASTRONAUT randomized trial [J]. JAMA, 2013, 309(11):1125-1135.

