格列美脲治療新發老年2型糖尿病有效性和安全性的觀察
顏淑紅 馬效霞 伊冬梅
濟南市中心醫院,山東濟南 250013
2 型糖尿病(T2DM)為世界中老年人的常見病。 隨著年齡的增長,生活水平的改善,中國2 型糖尿病的發病率已上升為9.7%,其中60 歲以上的老年患者更為常見,尤其在發展中國家。口服降糖藥物,以磺脲類(SU)藥物為主,仍然是目前治療2 型糖尿病的重要選擇。 因老年人自身的生理特點所決定,年齡大,常存在應激機制障礙和自主神經病變,各臟器功能減退,記憶力和認知能力下降,易伴有多種疾病,因此老年糖尿病患者在治療中容易出現血糖波動,發生低血糖幾率高。 如何選擇一種安全性高、療效確切、患者依從性高的口服降糖藥為臨床醫師的一大困惑。為此課題組對該院2010年3月—2011年3月該院或門診新診斷的92 例新發T2DM 的老年患者口服格列美脲(glimepiride,Amarly)的有效性和安全性進行觀察,現報道如下。
1 對象與方法
1.1 研究對象
所有92 例受試者均為該院新診斷的T2DM 患者。入組條件:①診斷標準根據WHO 的2 型糖尿病年標準;②年齡≥60 歲,體重指數(BMI)≤28 kg/m2,HBA1C≤9.0%;③無明顯肝腎功能和心血管疾病;④入組時未服用過任何口服降糖藥和胰島素治療。92 例患者隨機分為2 組: 格列美脲組46 例,其中男26 例,女20 例,年齡60~81 歲,平均72.5 歲;瑞格列奈組:46 例,其中男24 例,女22例,年齡20~79 歲,平均74 歲。 所有受試者均填寫知情同意書。
1.2 研究方法
兩組患者在整個觀察期均行飲食、運動治療,并行糖尿病教育。服藥治療前后均測定空腹血糖(IFG)、餐后2 h 血糖(P2 hPG )、糖化血紅蛋白(HBA1C),觀察期為12 周,定期監測指尖血糖。 格列美脲組口服亞莫利,早餐前30 min 口服1mg,并根據監測指尖血糖的水平調整劑量,每日最大劑量為4mg。 瑞格列奈組口服諾和龍1 mg 三餐前口服, 根據監測指尖血糖水平調整每日劑量,最大劑量不超過6 mg。整個治療期間兩組患者均觀察記錄低血糖(血糖≤2.8 mmol/L)反應情況及發作次數。 治療期間每4 周查肝腎功能。 兩組患者可根據血糖監測情況加用二甲雙胍,≤1.0 g/d。
1.3 統計方法
應用SPSS10.0 統計軟件處理數據。 治療前后及兩組間比較采用t 檢驗。
2 結果
2.1 兩組治療結果比較
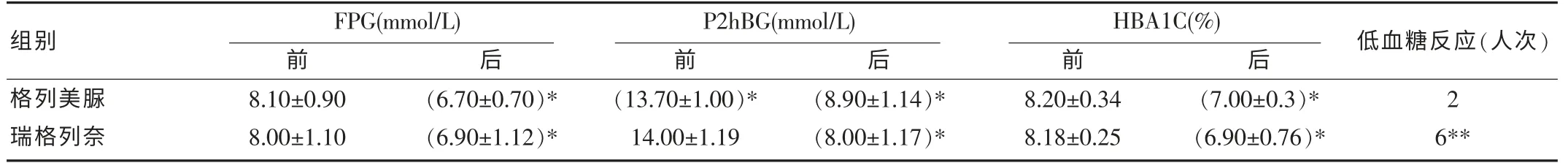
經12 周治療后,格列美脲組和瑞格列奈組FPG、P2hPG、HBA1C 比較差異無統計學意義(P 格列美脲組有2 例發生低血糖反應,一次發生在早餐后,另1 例次發生在午餐后,自行進食后緩解。 瑞格列奈組有6 例發生低血糖反應,為輕中度低血糖,自行進食后癥狀緩解。 兩組比較差異有統計學意義(P<0.01),見表1。 兩組患者服藥均能耐受, 除瑞格列奈組有7 例有漏服現象外,其余患者均能按時服藥,僅有少數出現胃腸道不適,未退出觀察。 隨年齡的增長,老年人T2DM 的發病率明顯升高。 這些患者構成一群的特殊群體,如何選擇安全有效依從性高的降糖藥物是臨床醫師的一大困惑。 表1 兩組治療前后血糖HBA1C.低血糖反應比較(±s) 表1 兩組治療前后血糖HBA1C.低血糖反應比較(±s) 注:與治療前后比較,*P<0.01;與格列美脲相比較,**P<0.01。 FPG(mmol/L) P2hBG(mmol/L)HBA1C(%)組別前后前后前后 低血糖反應(人次)格列美脲瑞格列奈8.10±0.90 8.00±1.10(6.70±0.70)*(6.90±1.12)*(13.70±1.00)*14.00±1.19(8.90±1.14)*(8.00±1.17)*8.20±0.34 8.18±0.25(7.00±0.3)*(6.90±0.76)*2 6** 格列美脲結構上與第二代磺脲類是一致的,但其與不同的磺脲類受體(SU-R)結合決定其降糖作用。格列美脲與65 kDa 受體蛋白結合,而格列本脲則與140 kDa 受體蛋白結合,這決定了格列美脲對胰島β 細胞的作用與其磺脲類不同[1]。 在中國進行的格列美脲大型臨床研究(GREAT)表明[2],服用格列美脲16 周后可使新診斷T2DM 患者FPG、P2hPG、HBA1C 明顯下降,HBA1C 達標率為69.7%,且HBA1C 越高,降糖幅度越大。該研究為60 歲以上老年人,服用格列美脲后HBA1C 下降達1.5%左右,達到有效降糖的目的。 該研究還顯示,老年T2DM 患者服用格列美脲后低血糖發生率較瑞格列奈低,安全性高,這與國外的研究相似[3]。 同樣,GREAT 研究分層分析表明[2],格列美脲的低血糖發生率不足3.1%。老年人年齡大,往往有多種疾病并存,認知功能減退,自主神經系統功能受損,交感神經、升糖激素代償機制缺陷,對低血糖反應能力差,尤其是夜間低血糖對老年人危險性更大。 格列美脲是磺脲類藥物中唯一能顯著減少運動期間及運動后發生低血糖的藥物,且1 次/d,服用方便,這也是老年T2DM 患者宜選用格列美脲的原因。 因磺脲類藥物的可靠性和有效性,價格相對較低,臨床大多選用磺脲類藥物。日本一項調查發現[4],格列美脲是臨床醫師所有磺脲類藥物中應用最多的一種,不管是專科醫師(占磺脲類藥物的54%)還是全科醫師(占磺脲類藥物的43.6%),分析原因,格列美脲很少有磺脲類藥物的繼發性失效[5-6],而且分析還發現格列美脲還可用于HBA1C≥8.0%的T2DM 患者。 同樣格列美脲對體重影響相對是中性的,體重增加不明顯[4],許多醫師更愿意選擇,尤其對肥胖患者[5]。另有研究發現,服用格列美脲12 周后,不但能改善糖代謝,還顯著改善胰島素抵抗,高密度脂蛋白(HDL-C)升高,t-PA 活性明顯升高,PAI-1 活性明顯下降,增加纖溶活性[7],降低氧化應激,改善心踝血管指數(CAVI)[8]。 格列美脲是唯一能夠增加外周組織中葡萄糖轉運子(GLUT-4)作用的磺脲類藥物[9],使葡萄糖進入靶細胞增多,從而增加胰島素敏感性。 老年人大多有動脈硬化,血黏度高,選用格列美脲,不但能平穩降低低血糖發生率,安全性高,還可改善胰島素抵抗,減輕β 細胞負擔,同時對心腦血管還具有保護作用。格列美脲的雙重機制,即生理性促胰島素分泌和更強的胰外作用,使其不失為老年人T2DM 患者的一種理想選擇。 [1] Kramer W,Muller G,Girbig F,et al.Differential interaction of glimepiride and glibenclamide with theβ-cell sulfonylurea receptor.Photoaffinity labeling of a 65 Kda protein by[3H]glimepiride[J].Biochim Biophys Acta,1994,1191(3):278. [2] 郭曉惠.格列美脲T2DM 初始降糖藥(GREAT 研究)[N].中國醫學論壇報,2011-12-16(8). [3] Eliaschewitz FG,Calvo C,Valbuena H,et al.Therapy in type 2 diabetes:insulin glargine vs.NPH insulin both in combination with glimepiride[J].Arch Med Res,2006,37(4):495-501. [4] Arai K,Matoba K,Hirao K,et al.Present status of sulfonylurea treatment for type 2 diabetes in Japan:second report of a cross-sectional survey of 15,652 patients[J].Endocr J,2010,57(6):499-507. [5] Bugos C,Austin M,Atherton T,et al.Long -term treatment of type 2 diabetes mellitus with glimepiride is weight neutral:a multicentre retrospective cohort study[J].Diabetologia,2003,46:1611-1617. [6] Davis SN.The role of glimepiride in the effective management of type 2 diabetes[J].J Diabetes Complications2004,18:367-376. [7] Xu DY,Zhao SP,Huang QX,et al.Effects of Glimepiride on metabolic parameters and cardiovascular risk factors in patients with newly diagnosed type 2 diabetes mellitus[J].Diabetes Res Clin Pract,2010,88(1):71-75. [8] Nagayama D,Saiki A,Endo K,et al.Improvement of cardio-ankle vascular index by glimepiride in type 2 diabetic patients[J].Int J Clin Pract,2010,64(13):1796-801. [9] Massi-Benedetti M.Glimepiride in type 2 diabetes mellitus:a review of the worldwide therapeutic experience[J].Clin Ther,2003,25:799-861.2.2 兩組低血糖發生率比較
2.3 兩組服藥情況比較
3 討論