質子泵抑制劑和氯吡格雷聯用與支架內再狹窄關系的回顧性研究
李占魯,周斌全,朱軍慧,傅國勝
(浙江大學醫學院附屬邵逸夫醫院心血管內科,浙江杭州310016)
循證醫學證實,氯吡格雷聯合阿司匹林雙重抗血小板治療,可以增加急性冠脈綜合征(acute coronary syndromes,ACS)及接受經皮冠狀動脈介入治療術(percutaneous coronary intervention,PCI)患者近期及遠期的臨床獲益,尤其對于PCI術后的患者,雙重抗血小板(氯吡格雷聯合阿司匹林)治療已經成為預防PCI術后支架內血栓形成的一種共識,同時可能對支架內再狹窄(in-stent restenosis,ISR)也有一定影響。但雙重抗血小板治療的同時不可避免地增加了消化道出血等相關并發癥發生的風險,因此,臨床經常加用質子泵抑制劑(proton pump inhibitor,PPI)以預防消化道并發癥的發生。最近的研究提示,PPI在有效減少消化道并發癥的同時,可能會影響氯吡格雷抗血小板聚集的生物活性,增加PCI術后支架內再狹窄和支架內血栓形成的風險。本研究旨在就PPI對氯吡格雷抗血小板作用的抑制效應是否會增加ISR的風險作一探討。
1 資料和方法
1.1 病例選擇及分組 本研究是一項回顧性研究,共納入2006年1月至2010年3月期間在浙江大學醫學院附屬邵逸夫醫院心內科接受PCI術,并且術后均服用氯吡格雷抗血小板治療患者共439例,根據是否聯合使用質子泵抑制劑(PPI),分為氯吡格雷組和氯吡格雷+PPI組,而且,這些患者都進行了第二次冠狀動脈造影術(因ACS再發或常規復查冠脈造影),平均隨訪時間(13±5.9)月。
本研究中對于間斷服用氯吡格雷14天以內為可接受的間斷服藥,納入研究組,間斷時間大于14天者被排除[1]。所有服用PPI時間累計大于14天的患者納入氯吡格雷+PPI組,未服用PPI或者服用PPI時間小于14天的患者納入氯吡格雷組。同時還收集分析了所有入選患者冠心病相關的危險因素,如年齡、性別、高血壓、糖尿病,以及PCI術的相關資料等。
1.2 觀察終點 因ACS再發或常規復查而行第二次冠狀動脈造影時所發現的所有支架內再狹窄。本研究以支架內管腔丟失≥50%為支架內再狹窄的診斷標準[2]。
2 結果
2.1 兩組患者基本特征 在入選的439例患者中,基本資料特征詳見表1。兩組患者性別、年齡、冠心病危險因素,以及相關口服藥物之間無明顯差異。
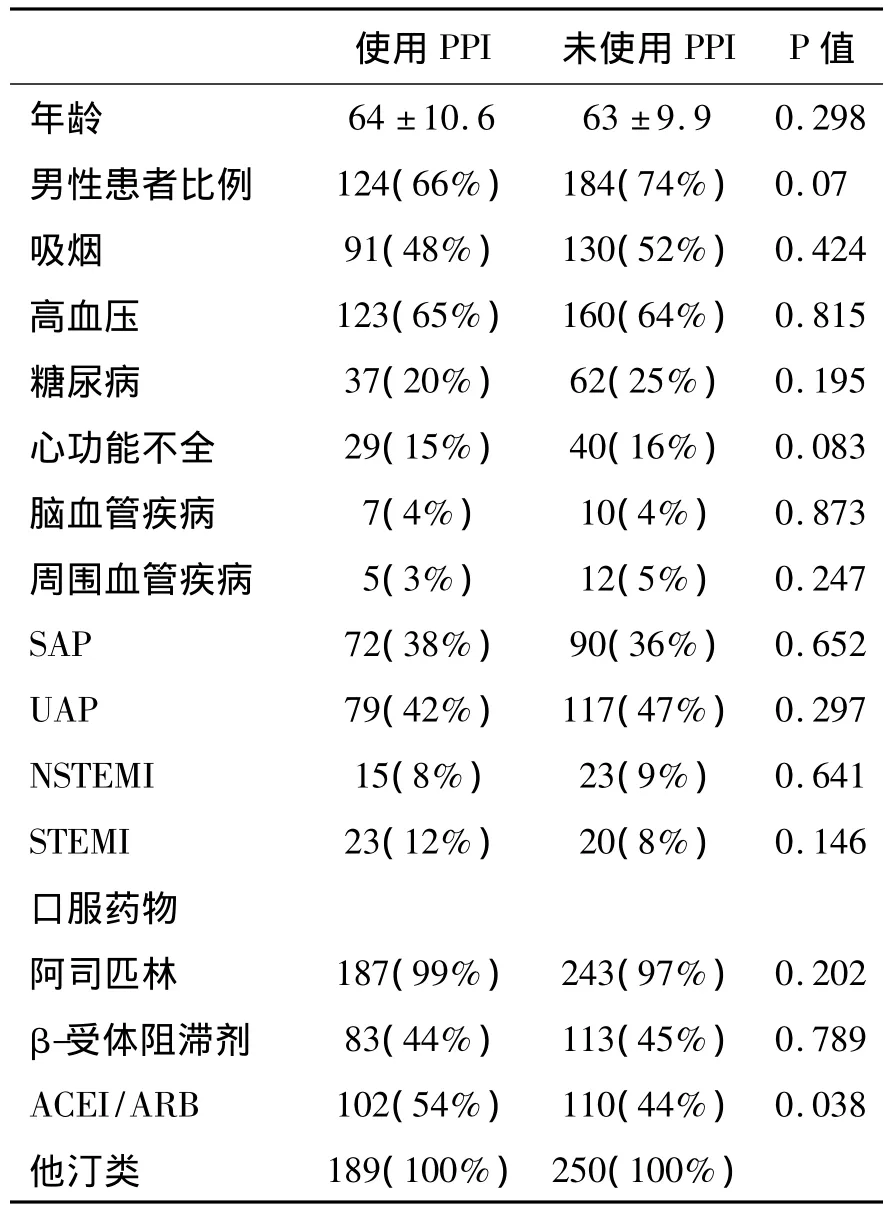
表1 兩組患者的基本特征Table 1 Characteristics of patients
2.2 兩組患者冠狀動脈病變情況及所植入支架情況 在入選的439例患者之中,未使用PPI組250人,使用PPI組189人,兩組患者冠狀動脈病變情況及所植入支架情況詳見表2。
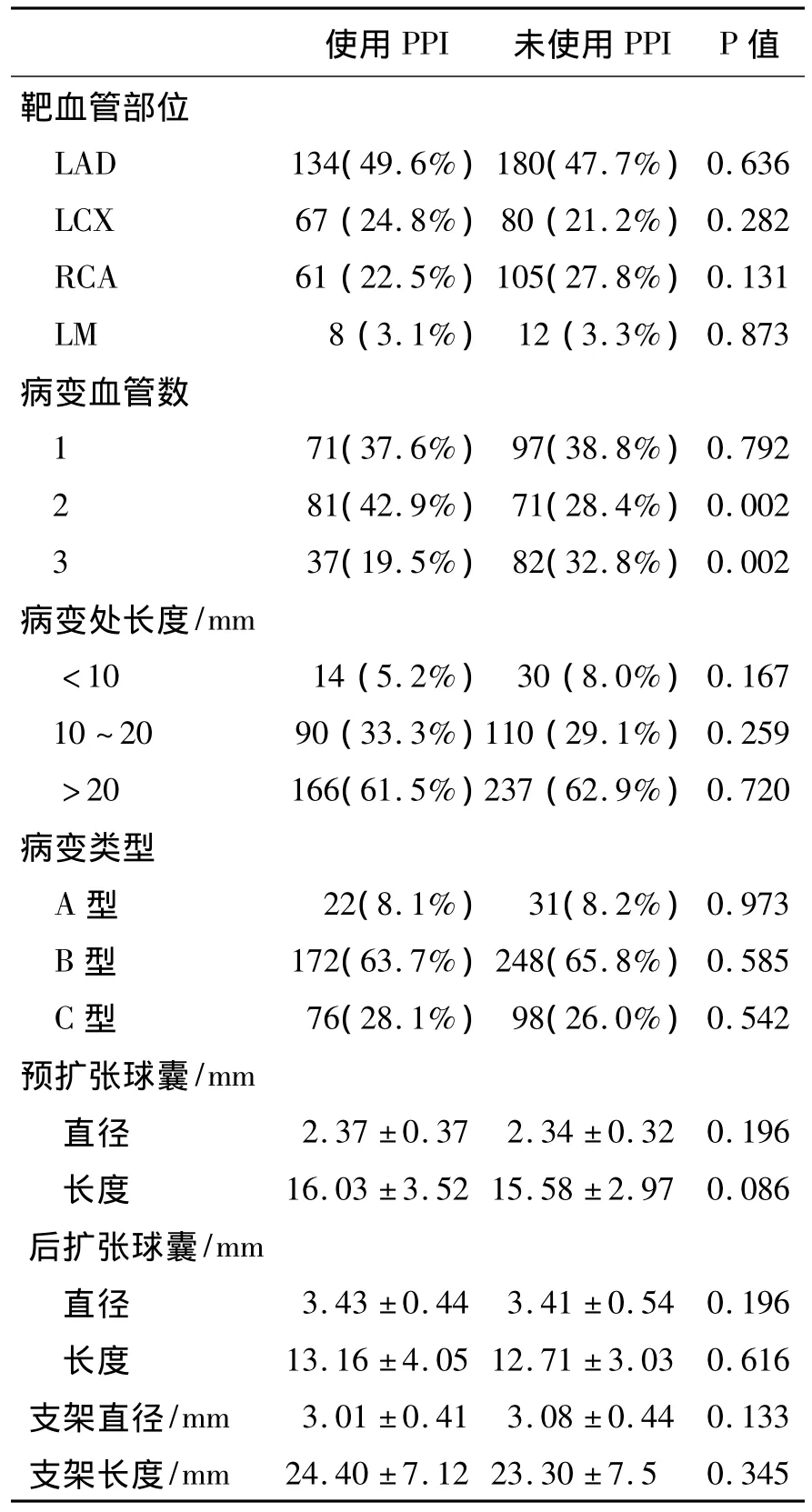
表2 兩組患者冠狀動脈病變情況及所植入支架情況Table 2 Characteristics of Cronory and Stents
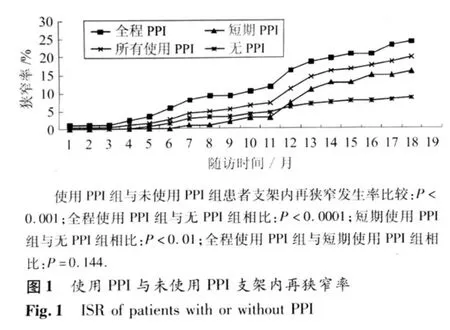
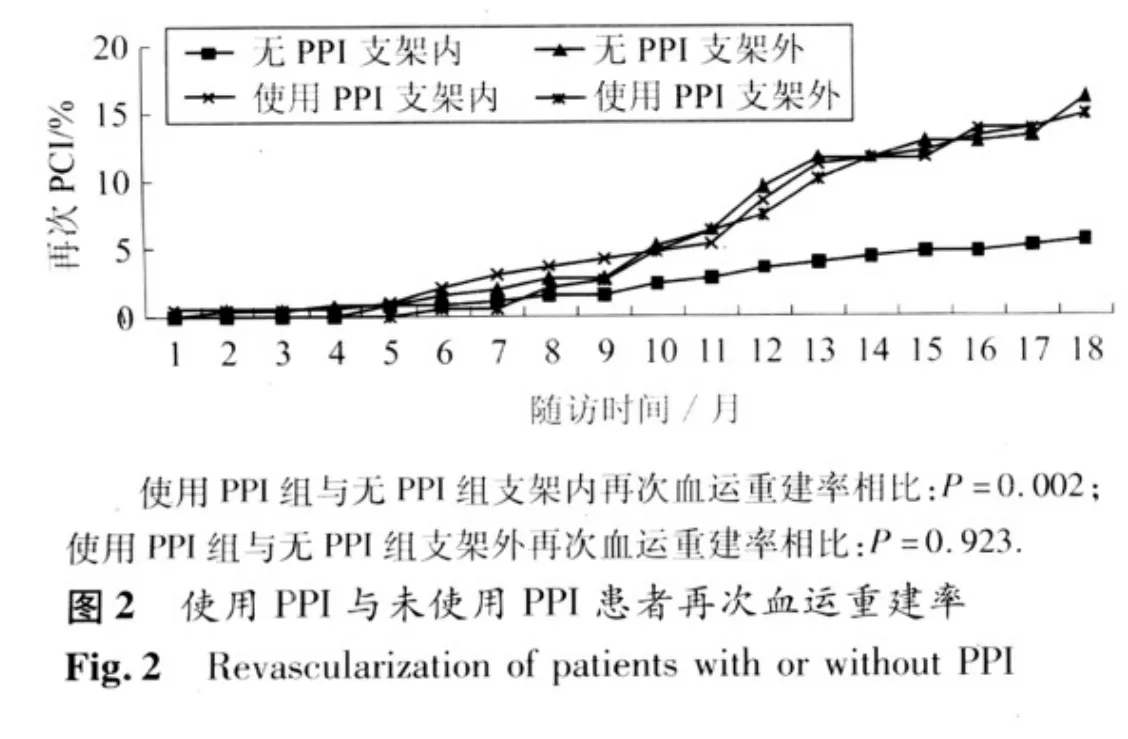
2.3 兩組患者支架內再狹窄發生率比較 在平均隨訪(13±5.9)月期間,所有入選患者均因ACS急性發作或因常規復查而第二次入院行冠狀動脈造影術,結果顯示,使用PPI組患者支架內再狹窄發生率高于未使用PPI組患者(19.6%vs 8.0%),二者比較,具有顯著的統計學意義,P<0.001。見表3、圖1。同時,使用PPI組與未使用PPI組原支架植入處的再次血運重建率之間存在明顯差異(15.1% vs 5.6%),具有明顯統計學意義,P=0.002(圖2)。而原支架植入處以外的冠狀動脈,在第一次造影時無病變或病變無需手術干預但在第二次復查冠狀動脈造影時因病變進展而需行PCI術的患者所占比率,在兩組之間無明顯差異(14.8%vs 16.0%,P=0.923)。見圖2。
本研究還將使用PPI組患者分為全程使用PPI組(即出院期間累計服用PPI時間大于3月,n=87)和短期服用PPI組(即累計服用PPI時間大于14天而未超過3個月者,n=102),結果發現,全程使用PPI組患者支架內再狹窄發生率為24.1%,而短期服用PPI組患者支架內再狹窄發生率為15.7%,與未使用PPI組患者相比,兩者支架內再狹窄發生率具有統計學差異(24.1%vs 8%,P <0.0001;15.7%vs 8%,P<0.01)。雖然全程使用PPI組患者支架內再狹窄發生率高于短期使用PPI組患者,但未達到統計學意義(24.1%vs 15.7%,P=0.144)。見圖1。
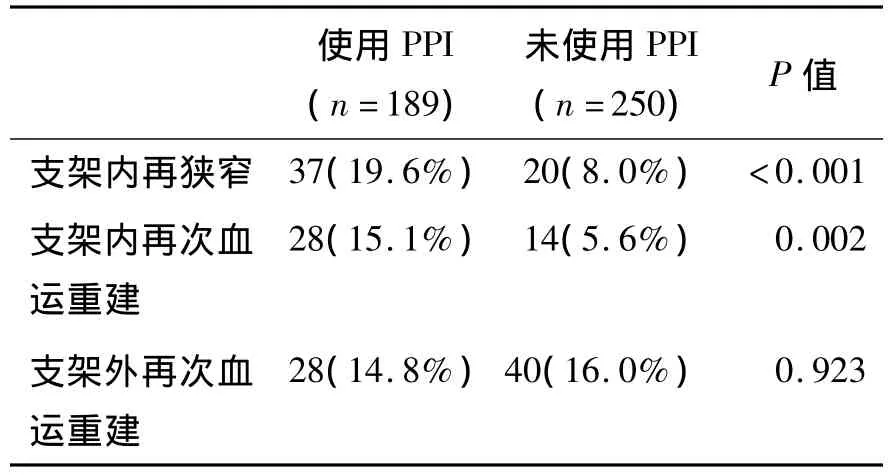
表3 使用與未使用PPI患者再次血運重建情況Table 3 Revascularization of patients with or without PPI
3 討論
支架內再狹窄(ISR)是導致冠心病患者冠脈支架術后心血管不良事件(MACE)發生的重要原因之一。目前認為支架植入造成局部血管內膜損傷,組織因子暴露并刺激支架內血栓形成是ISR發生的重要機制之一。支架內血栓形成會影響藥物涂層支架表面藥物的釋放,抑制其抗血管平滑肌細胞增生的作用,導致血栓表面血管平滑肌細胞增生和遷移,并且基質和膠原合成增加,血管內膜增生,最終引起ISR發生[3]。而氯吡格雷可以通過有效抑制血小板的聚集減少血栓形成,預防ISR的發生。
氯吡格雷是一種無活性的前體藥物,在體內85%氯吡格雷被血脂酶滅活,代謝為無藥理活性的代謝產物,只有15%的氯吡格雷進入肝臟,經細胞色素P450(CYP450)同工酶系氧化,成為具有藥理活性的硫醇衍生物。該活性代謝產物可以有選擇性、不可逆地抑制血小板膜P2Y12受體,進而抑制血小板的聚集。這種特殊的同工酶系包括 CYP450 1A2,2B6,2C9,2C19和3A4[4],其中 CYP450 2C19 同工酶起著很重要的作用[5]。而大多數臨床所應用的PPI的代謝同樣依賴CYP450同工酶系,其中CYP3450 2C19起主要作用。因此,PPI代謝過程中競爭性抑制了CYP2C19通路,形成了一種對氯吡格雷代謝的競爭性抑制效應[6,7],干擾氫氯格雷轉化為活性代謝物,影響了氯吡格雷對血小板聚集的抑制效應,增加了支架內血栓形成的風險,可能會導致支架內再狹窄發生率的增加。
2006 年Gilard等人[8]在分析研究PCI術后患者應用雙重抗血小板治療和其他藥物之間的相互作用時發現,PPI可能會抑制氯吡格雷抗血小板的生物效應。已有較多的研究證明了PPI-氯吡格雷藥物相互作用確實存在,并且會增加MACE發生風險。對于PPI-氯吡格雷藥物相互作用的研究主要分為兩個方面,一是通過抽取血液樣本體外化驗血小板活性,來判斷PPI對氯吡格雷抗血小板活性的影響;二是通過對臨床終點事件的分析,評估聯合使用PPI與氯吡格雷的風險。目前,體外血液樣本化驗研究得出的結論更傾向于是一種單藥效應,并非一種類效應:即只有奧美拉唑會影響氯吡格雷的抗血小板效應,而其他幾種臨床常用PPI藥物,如泮托拉唑、雷貝拉唑、埃索美拉唑、蘭索拉唑等則作用不明顯,Siller-Matula[9]、Sibbing[10]以及Hokimoto[11]等的研究結論都支持這一觀點;而臨床研究得出的結論則更傾向于是一種類效應,Juurlink等人[12]的研究提示,氯吡格雷與包括奧美拉唑、蘭索拉唑、雷貝拉唑和泮托拉唑在內的PPI聯用,會增加臨床MACE發生的風險。Ching等人[13]的研究也證實,包括蘭索拉唑、泮托拉唑、奧美拉唑、埃索美拉唑在內的PPI都存在著PPI-氯吡格雷藥物相互作用,因此,臨床研究得出的結論更傾向于認為PPI-氯吡格雷藥物相互作用為一種類效應。但Rassen[14]通過他的研究結論提出,我們可能對PPI與氯吡格雷相互作用的風險有了過高的評估。因此,目前對于此問題的研究尚存在較大的爭議。
本研究是第一個以支架內再狹窄發生率而非主要MACE為觀察終點的臨床研究,更直接地反應氯吡格雷抗血小板、預防支架內再狹窄的作用;并且,以支架內再狹窄發生率為觀察終點避免了以MACE為觀察終點研究時,由于氯吡格雷聯用PPI組患者基礎疾病普遍偏重,冠狀動脈血管病變復雜等原因導致的統計結果的偏差。
在本研究中我們發現,使用PPI組患者支架內再狹窄發生率要明顯高于未使用PPI組患者,表明PPI確實減弱了氯吡格雷的抗血小板活性。同時,我們還發現,原支架植入處的再次血運重建率在使用PPI組與未使用PPI組之間也存在著明顯差異(15.1%vs 5.6%P=0.002),但是,使用PPI組與未使用PPI組患者中原支架植入處以外冠狀動脈需要再次血運重建的比例并無明顯差異(P=0.923)。這進一步證實了PPI對氯吡格雷抗血小板作用以及支架內再狹窄的影響。另外,本研究證實,泮托拉唑與氯吡格雷聯用明顯增加支架內再狹窄發生率,雖然雷貝拉唑也存在同樣效應,但未達到統計學差異,可能與入選樣本量過小有關。
Ho等人[1]指出,聯用PPI藥物的時間每增加10%,將明顯增加ACS相關的死亡率和再住院率,提示臨床終點事件和PPI藥物使用時間之間存在著相關性。本研究中全程使用PPI組患者與短期使用PPI組患者支架內再狹窄發生率存在著差異,但未達到統計學意義,與Ho等人得出的結論存在差距,可能是因為本研究涉及樣本量較小,同時與時間點選擇的不同等有關,但也不難看出PPI使用時間越長,發生支架內再狹窄的可能性越大。
綜上所述,PPI可以降低氯吡格雷的抗血小板活性,從而導致PCI術后患者支架內再狹窄發生率增高,因此,接受雙重抗血小板治療的ACS及PCI術后的患者聯用PPI會減低氯吡格雷的臨床獲益。從而提示我們,應盡量避免PPI與氯吡格雷的聯用,Juurlink[12]及 Ho[1]等人的研究顯示,H2-受體阻滯劑的使用并不會增加再發心血管事件的風險,所以,對于需要抑酸治療的患者可以考慮使用H2-受體阻滯劑,如雷尼替丁等。而對于必須使用PPI的患者應小心謹慎,盡量縮短使用時間。另外,PPI使用劑量及使用劑型對氯吡格雷的研究目前不多,有待進一步探討。因此,需要設計更加科學的、隨機的大樣本前瞻性研究,來進一步驗證PPI-氯吡格雷藥物相互作用的臨床風險,包括與使用時間、劑型及劑量、臨床風險等的關系。
[1]HO P M,MADDOX T M,WANG L,et al.Risk of adverse outcomes associated with concomitant use of clopidogrel and proton pump inhibitors following acute coronary syndrome [J].Jama,2009,301(9):937-944.
[2]KIM S S,HONG Y J,JEONG M H,et al.Two-year clinical outcome after abciximab-coated stent implantation in patients with coronary artery disease[J].Circ J,2010,74(3):442-448.
[3]JIA Dong-huang,WANG Gui-xue(賈東煌,王貴學).Progress in the related factors and mdchanism of in-stent restenosis[J].Journal of Clinical Rhabilitative Tissue Engineeering Research(中國組織工程研究及臨床康復),2007,11(35):7061-7064.(in Chinese)
[4]FARDI NA,PAYNE C D,SMALL D S,et al.Cytochrome P450 3A inhibition by ketoconazole affects prasugrel and clopidogrel pharmacokinetics and pharmacodynamics differently [J].Clin Pharmacol Ther,2007,81(5):735-741.
[5]KIM K A,PARK P W,HONG S J,et al.The effect of CYP2C19 polymorphism on the pharmacokinetics and pharmacodynamics of clopidogrel:a possible mechanism for clopidogrel resistance [J].Clin Pharmacol Ther,2008,84(2):236-242.
[6]BLUME H,DONATH F,WARNKE A,et al.Pharmacokinetic drug interaction profiles of proton pump inhibitors[J].Drug Saf,2006,29(9):769-784.
[7]GUPTA E,BANSAL D,SOTOS J,et al.Risk of Adverse Clinical Outcomes with Concomitant Use of Clopidogrel and Proton Pump Inhibitors Following Percutaneous Coronary Intervention [J].Dig Dis Sci,2010,55(7):1964-1968.
[8]GILARD M,ARNAUD B,CORNILY J C,et al.Influence of omeprazole on the antiplatelet action of clopidogrel associated with aspirin:the randomized,double-blind OCLA (Omeprazole CLopidogrelAspirin)study[J].J Am Coll Cardiol,2008,51(3):256-260.
[9]SILLER-MATULA J M,SPIEL A O,LANG I M,et al.Effects of pantoprazole and esomeprazole on platelet inhibition by clopidogrel[J].Am Heart J,2009,157(1):148 e141-145.
[10]SIBBING D,MORATH T,STEGHERR J,et al.Impact of proton pump inhibitors on the antiplatelet effects of clopidogrel[J].Thromb Haemost,2009,101(4):714-719.
[11]HOKIMOTO S,OGAWA H,YAMAMOTO K,et al.Abstract 5010:Is Impact of Proton Pump Inhibitor on Platelet Reactivity to Clopidogrel A Class Effect[J]?Circulation,2009,120:S1033.
[12]JUURLINK D N,GOMES T,KO D T,et al.A population-based study of the drug interaction between proton pump inhibitors and clopidogrel[J].CMAJ,2009,180(7):713-718.
[13]CHING G,LI D,MCKAY R,et al.Abstract 4324:Proton Pump Inhibitors Increase Major Adverse Cardiac Events Among Post Percutaneous Coronary Intervention Patients on Clopidogrel[J].Circulation,2009,120:S936-S937.
[14]RASSEN J A,CHOUDHRY N K,AVORN J,et al.Cardiovascular outcomes and mortality in patients using clopidogrel with proton pump inhibitors after percutaneous coronary intervention or acute coronary syndrome [J].Circulation,2009,120:2322-2329.

