腹腔鏡輔助陰式子宮切除術的回顧性研究
盧秀琴 李紅霞
(延安大學附屬醫院婦科,陜西省延安市 716000)
子宮切除術目前是僅次于剖宮產術的排名第 2位的常見婦產科手術。傳統子宮切除術多經開腹完成,其缺點是腹部創傷大,對腹腔干擾多,術中出血多,術后恢復慢,住院時間長。隨著微創手術在婦科領域的應用,使原來只能經開腹手術途徑才能完成的子宮切除得以經陰道或腹腔鏡輔助陰道完成。近年來,隨著腹腔鏡技術的應用和發展,腹腔鏡下子宮切除已經成為一種技術成熟的子宮切除方法。現將本院 2007年 10月至 2009年 12月間行腹腔鏡輔助下陰式子宮切除術(LAVH)30例的臨床資料進行回顧性分析,并與隨機抽取同期經腹全子宮切除術 40例、經陰道全切除術(TAH)40例進行比較,報告如下。
1 資料與方法
1.1 一般資料 選取 2007年 10月至 2009年 12間在我院婦科因良性疾病需行子宮切除的住院患者 110例隨機分為腹腔鏡組 30例、開腹組 40例、陰式組 40例,所有患者均無心、肺、肝、腎等疾病,均無生育要求,子宮大小 <16孕周。其中子宮肌瘤 64例,子宮腺肌瘤 15例,功能失調性子宮出血 12例,子宮肌瘤合并子宮腺肌病 19例。三組患者在年齡、孕產次、子宮大小、既往手術史及病種等差異均無顯著性(P>0.05)。術前均常規行婦科檢查,常規宮頸刮片做細胞學檢查以排除宮頸惡性病變,不規則陰道流血者行分段診刮排除惡性病變。
1.2 手術方法
1.2.1 腹腔鏡組采用腹腔鏡輔助陰式全子宮切除術。應用腹腔鏡及相關設備在全身麻醉下取頭低臀高位或膀胱截石位,消毒腹部及會陰部皮膚后鋪無菌巾,插入 16號雙腔導尿管。(1)腹腔鏡部分:建立人工氣腹,置腹腔鏡后檢查盆腹腔,明確診斷并評估手術的可行性,再次消毒陰道后暴露宮頸,放置舉宮器;保留雙側附件者,超聲刀斷圓韌帶、輸卵管峽部及卵巢固有韌帶;切除附件者,電凝、切斷圓韌帶及骨盆漏斗韌帶,電鉤打開子宮膀胱腹膜返折,向下分離膀胱達宮頸外口水平,兩側至圓韌帶斷端,剪刀打開闊韌帶后葉并分離疏松組織至血管,電凝、切斷、縫扎子宮血管。(2)經陰道部分:①用 1∶1 200腎上腺素生理鹽水溶液分別注入陰道穹窿黏膜下及子宮膀胱間隙和膀胱陰道間隙,使局部黏膜稍水腫,高血壓、心臟病及老年患者應將腎上腺素濃度減小或僅用生理鹽水;②沿陰道穹窿環形切開陰道壁,頓、銳性分離膀胱宮頸間隙和宮頸直腸間隙,向上推進撐開,分離數次可達前后腹膜返折,剪開;③鉗夾切斷子宮骶、主韌帶,雙重縫扎;④取出子宮:可用肌瘤剜除、子宮對半切開和“削蘋果皮”等方式將大子宮取出;⑤全層縫合陰道斷端及盆腹膜,注意將陰道殘端兩角與子宮骶、主韌帶縫合在一起,可防止陰道頂脫垂的發生,同時行陰道前后壁修補術。必要時可于陰道殘端中間置橡皮引流管,術后如無引流液,可在 48 h取出陰道填紗的同時拔除。子宮切除后,在腹腔鏡下檢查盆腔各組織殘端,生理鹽水沖洗盆腔。
1.2.2 開腹組采用經腹子宮全切除術。在持續硬膜外麻醉或硬腰聯合麻醉下,按傳統子宮切除步驟切除子宮。
1.2.3 陰式組采用經陰道全子宮切除術。在持續硬膜外麻醉或硬腰聯合麻醉下,取膀胱截石位,常規消毒手術野。在宮頸陰道黏膜交界處環切,銳性分離膀胱宮頸間隙和宮頸直腸間隙,處理骶、主韌帶,打開子宮前后腹膜返折,鉗夾切斷子宮血管,用鉤形鉗將圓韌帶、卵巢固有韌帶和輸卵管一同鉤住,向下牽引鉗夾切斷結扎,游離子宮從陰道拉出,切除子宮,進行縫合,結束手術。
1.3 觀察指標 觀察三組的手術時間、術中出血量、術后肛門排氣時間、住院時間、下床時間及術后發燒、感染情況。
2 結 果
2.1 腹腔鏡組、開腹組、陰式組均順利完成手術,無中轉手術。三組術中、術后情況的比較見表 1。
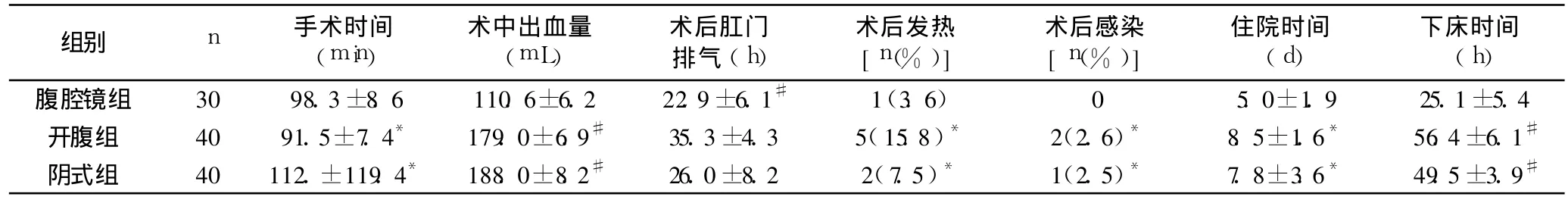
表 1 三組術中、術后情況的比較
2.2 術后并發癥 開腹組有 2例因腹部切口感染,切口延期愈合。陰式組有 1例因殘端感染愈合不良出血。三組均無臟器損傷及術后大出血。
3 討 論
3.1 子宮切除術的發展 20世紀 60~70年代在婦科的良性病變如子宮肌瘤、子宮內膜異位癥等需切除子宮的患者主要行 TAH手術,約占全子宮切除術 75%。隨著近年來微創技術的發展,婦科腹腔鏡技術在臨床上得以廣泛應用。現今腹腔鏡子宮切除已發展成為有多種手術方式、技術成熟的子宮切除方法之一,在臨床上受到醫生和患者的青睞,為子宮切除增加了一種新的選擇,標志著婦科腹腔鏡手術進入了一個新的微創外科發展階段。隨著腹腔鏡技術的日趨成熟,腹腔鏡子宮切除術的優勢更加明顯,應用范圍也將愈來愈廣,大部分開腹子宮切除術將被腹腔鏡子宮切除術所取代[1,2]。經腹子宮切除作為基層醫院常用的手術方法,其視野開闊、暴露良好,且不受子宮體積大小和病灶部位的限制以及盆腔粘連的影響,但是腹腔、腸管的外露等干擾使手術創傷相對較大,且留有較長的腹部手術瘢痕,對于注重生活質量的患者而言則不易接受。而陰式手術利用陰道作為手術路徑,避免了開腹的一些創傷,腹部無切口,術后疼痛小,腹部無瘢痕,胃腸不受干擾,避免了術后腹脹、腹痛、腸粘連等,具有對患者腹腔干擾小、手術創傷小、術中出血少、術后康復快等優點。但陰式手術存在術野狹窄、操作困難的問題。LAVH是近年來發展起來的微創手術,具有放大手術視野、徹底止血、清除血塊等優點。其優勢在于既保留了陰式子宮切除術的優點,又具有腹腔鏡輔助的獨特優越性。既可鏡下檢查盆腔、腹腔臟器,并可在直視下分離粘連,打開膀胱返折腹膜,為陰式手術創造有利條件,使陰式手術更安全、準確、損傷小。
3.2 腹腔鏡手術優點 隨著微創技術在臨床上的普遍開展,婦科腹腔鏡技術得以廣泛應用[3]。LAVH的開展日趨廣泛,已成為技術成熟的子宮切除方法之一。該術式組織損傷小,術中出血少,腸道干擾少,術后疼痛輕,并發癥發生率低,患者恢復快,切口小,美觀,住院時間短。LAVH兼具開腹手術和陰式手術的優點,鏡下分離粘連,處理附件和圓韌帶時,具有與開腹手術一樣清晰的視野,避免了單純陰式手術不能進行上述操作的弊端,擴大了陰式子宮切除術的范圍。手術成功的關鍵是選擇合適的患者,同時術者需具備豐富的經陰式子宮切除術的經驗。
本組資料表明,腹腔鏡組手術時間與開腹組、陰式組比較,差異無統計學意義(P>0.05);但腹腔鏡組術中出血量、術后肛門排氣時間、住院時間及術后發熱、感染的發生率均明顯少于開腹組、陰式組,差異有統計學意義(均 P<0.01)。經過臨床的觀察分析,認為實施 LAVH手術,患者痛苦少,術后恢復快,腹部切口并發癥少,住院時間短,胃腸道功能紊亂等并發癥少。LAVH手術不僅發揮了腹腔鏡手術的優勢,如術野不暴露于空氣中,借助攝像系統使手術野暴露比傳統充分,盆腹腔受到干擾少,內環境保持相對穩定,同時 LAVH又結合了陰式手術切除子宮時能較好處理附件部位盆腔粘連困難的難題,擴大了經陰道切除的范圍,降低了陰式子宮切除術的難度及并發癥發生率。故LAVH是臨床上值得推廣應用的子宮切除的好方法。
3.3 腹腔鏡輔助陰式子宮切除術的注意事項 腹腔鏡子宮切除手術是一種高風險手術,手術能否順利完成,取決于多種因素。不僅要選擇合適的病例,掌握好手術禁忌證,同時還要求手術醫師必須具備嫻熟的鏡下操作技術和手術經驗,有一支配合默契、圍手術期處理能力強的手術組成員及精良的腹腔鏡設備等。這就要求我們須進一步提高手術醫師鏡下操作技巧,尤其是鏡下縫合和止血技術,加強腹腔鏡手術的培訓。臨床中隨著鏡下操作技術的熟練、腹腔器械的發展,鏡下子宮切除的時間會明顯縮短[4~6]。相信隨著外科微創手術技術的不斷提高,器械設備的更新,腹腔鏡手術將更加完善,在臨床上的應用更加廣泛。
[1] 張菊新,凌蕭鳴,李榮麗,等.腹腔鏡輔助陰式全子宮切除術 29例分析[J].實用診斷與治療雜志,2003,17(2):85-86.
[2] 趙 倩,邊愛平.腹腔鏡筋膜內與開腹子宮切除術患者血清Th1、Th2細胞因子水平[J].實用診斷與治療雜志,2005,19(5):324-325.
[3] Wang ZW,Wong KK,Chen L,et al.Capecitabine as an oral chemotherapeutic agent in thetreatment of refractory metastatic breast carcinoma(MBC)[J].Proc Am Soc Clin Oncol,2000,19:120.
[4] 腹腔鏡下陰式子宮全切術 228例臨床分析[J].微創醫學,2009,4(5):562-56.
[5] 李光儀,尹 方,鄭麗麗,等.腹腔鏡下鞘膜內子宮切除術 321例分析[J].中國內鏡雜志,2001,7(6):89-90.
[6] 腹腔鏡下子宮切除術 206例臨床分析[J].微創醫學,2006,1(4):317-318.

